Körperliche Grundlagen
Anatomie des Beckenbodens (Schichten, Ansatzpunkte, Funktionen)
Der Beckenboden ist kein einzelner Muskel, sondern eine mehrschichtige, muskulo-fasziale Platte, die das Becken nach unten abschließt und die inneren Organe (Blase, Gebärmutter/Prostata, Mastdarm) unterstützt. Man kann ihn funktionell und anatomisch in mehrere Ebenen gliedern: eine tiefe Schicht (Levator‑ani‑Komplex und Musculus coccygeus), eine mittlere/“tiefe Perinealschicht“ (u. a. tiefer querverlaufender Perinealmuskel, äußerer Harnröhren‑ und Schließmuskel) und eine oberflächliche Perinealschicht (Bulbospongiosus, Ischiocavernosus, oberflächlicher querverlaufender Perinealmuskel). Zentraler Faserzug ist das sogenannte Perinealkörperchen (Corpus perineale) – ein kollagenes, muskuläres Bindeglied unterschiedlicher Muskeln und Sehnen im Damm, das eine wichtige Zug‑ und Fixationsstelle darstellt.
Der Levator ani ist die Hauptträgerstruktur: er besteht aus Puborectalis (schlingenförmiger Anteil um das Rektum), Pubococcygeus (breiter Anteil vom Schambein zum Steißbein) und Iliococcygeus (lateralere Platte zur Faszie des Obturator internus). Der Musculus coccygeus (Ischiococcygeus) ergänzt die hintere Begrenzung und verbindet das Sitzbein mit dem Kreuzbein/Steißbein. Die perineale Membran (früher „Urogenitaldiaphragma“ genannt) sowie die Endopelvine Faszie bilden wichtige fasziale Schichten, die Organ‑ und Muskelinseln miteinander verbinden und lastweiterleitend wirken.
Ansatzpunkte und Befestigung: die Muskulatur und Faszien verankern sich am Schambein (Ramus pubis), an der Sehnenplatte der Obturator‑Faszie („arcus tendineus levatoris“), am Sitzbein (Spina ischiadica) sowie am Steiß‑/Kreuzbein. Ligamentäre Strukturen (z. B. uterosakrale und kardinale Bänder bei Frauen, Faserzüge des Endopelviums) stabilisieren zusätzlich die Organe und die Lagebeziehungen.
Innervation und Muskelfasertypen: Die somatische Innervation erfolgt überwiegend aus dem Sakralplexus (hauptsächlich Segmente S2–S4) – wichtige Nerven sind der Pudendusnerv und direkte Äste zum Levator ani. Funktionell enthalten die Muskeln sowohl tonische (Typ‑I) Fasern für dauerhaften Halte‑ und Stütztonus als auch phasische (Typ‑II) Fasern für schnelle, kraftvolle Kontraktionen (z. B. bei Husten oder Niesen).
Funktionen in Kürze: passive und aktive Unterstützung der Beckenorgane; Mitwirkung an Harn‑ und Stuhlkontinenz durch Schließ‑ und Aufrichtungsfunktionen; Beteiligung an Sexualfunktion und orgastischer Sensation; Beitrag zur lumbopelvinen Stabilität und Kraftübertragung in Hüfte/Rumpf; und enge funktionelle Kopplung an Atmung/Zwerchfell durch Druckregulation des Bauchraums. Sowohl Kraftfähigkeit als auch Sensibilität (Proprio‑/Interozeption) sind entscheidend für koordinierte Reflexe und zielgerichtete Willküraktivität.
Klinischer Hinweis: Verletzungen oder Dehnungen (z. B. Geburt, Operationen), fasziale Schwächen oder erhöhte Muskelspannung können einzelne Schichten unterschiedlich betreffen – deshalb lohnt bei Diagnostik und Therapie die Unterscheidung von oberflächlichen versus tiefen, sphinkterischen versus halte‑stabilisierenden Strukturen.
Anatomie des Rückens (Wirbelsäule, tiefe Rückenmuskulatur, Stabilitätsmuskulatur)
Die Wirbelsäule ist das zentrale tragende Element des Rückens: sie besteht aus 7 Hals-, 12 Brust-, 5 Lendenwirbeln, dem Kreuzbein (Sakrum) und dem Steißbein. In der sagittalen Ebene zeigt sie physiologische Krümmungen (Halslordose, Thoraxkyphose, Lendenlordose), die Stossdämpfung und Gleichgewicht unterstützen. Zwischen den Wirbelkörpern liegen die Bandscheiben mit einem gallertigen Nukleus und einem fibrösen Anulus, die als Druckverteiler und Bewegungsdämpfer wirken. Die Facettengelenke (Zygapophysialgelenke) und ein Netz aus Bändern (z. B. Lig. longitudinale anterior/posterior, Lig. flavum, Zwischenwirbelbänder) begrenzen Bewegungen und tragen passiv zur Stabilität bei.
Die Rückenmuskulatur lässt sich funktionell in tiefe, segmentnahe Muskeln und oberflächliche, kraftvolle „Mover“ unterscheiden. Zu den tiefen, segmentbildenden Muskeln zählen vor allem der Musculus multifidus und die Musculi transversospinales (Rotatores, Semispinalis) sowie die kurzen Zwischenwirbelsmuskeln (Interspinales, Intertransversarii). Diese kleinen, mehrlagigen Fasern setzen direkt an Quer- und Dornfortsätzen an und kontrollieren feine, segmentale Bewegungen sowie die Stellung einzelner Wirbel – sie sind wichtig für die intersegmentale Stabilität und die Propriozeption der Wirbelsäule.
Die oberflächlicheren Extensoren (Erector spinae: Iliocostalis, Longissimus, Spinalis) wirken über längere Hebelarme und erzeugen größere Extensions- und Lateralflexionsmomente; sie sind belastungsfähige Kraftspender für Heben und Aufrichten. Weitere relevante Muskeln, die die Lendenwirbelsäule stabilisieren oder bewegen, sind der Musculus quadratus lumborum (seitliche Stabilität, Belastungsausgleich), der Musculus psoas major (Lendenwirbel-hüft-Verbindung, Einfluss auf Lendenlordose) sowie große globale Muskeln wie Latissimus dorsi und Glutaeus maximus, die über den thorakolumbalen Faszienapparat Kraft in den Rumpf einleiten.
Die thorakolumbale Faszie ist ein zentrales, oft unterschätztes Struktur- und Kraftübertragungsnetz: sie verbindet Latissimus dorsi, Glutaeus maximus, Fasern des erector spinae und der tiefliegenden Rumpfmuskulatur und unterstützt so die kraftvolle Übertragung zwischen Becken und Brustkorb. Funktionell arbeiten tiefe Rückenmuskulatur, transversus abdominis, Zwerchfell und Beckenboden als ein abgestimmtes Stabilitätssystem (inner core): die fein abgestimmte Aktivität dieser Muskeln kontrolliert intraabdominellen Druck, Bewegungsneutralzone und segmentale Steifigkeit.
Innervation und sensorische Ausstattung sind für die Kontrollfunktion wesentlich: die autochthonen Rückenmuskeln werden segmental über dorsale Äste der Spinalnerven versorgt und enthalten viele Muskelspindeln – das macht sie zu wichtigen Propriozeptoren für Wirbelstellung und Bewegungsgeschwindigkeit. Klinisch relevant ist, dass bei akuten oder chronischen Rückenschmerzen häufig eine Störung dieser fein abgestimmten Aktivität beobachtet wird (z. B. multifidus-Inaktivität oder -Atrophie), was die segmentale Kontrolle schwächt und kompensatorische Überspannung in oberflächlicheren Muskeln fördert.
Für Therapie und Training folgt daraus ein dualer Ansatz: zum einen die Förderung der feinen, segmentalen Kontrolle (Reaktivierung von Multifidus, gezielte Koordination), zum anderen das gezielte Training der globalen Kraftspender für funktionelle Belastungen. Koordination, Timing und sensorische Rückmeldung sind mindestens so wichtig wie rohe Kraft, weil stabile, schmerzfreie Bewegung aus dem Zusammenspiel beider Systeme entsteht.
Zusammenspiel Beckenboden – Zwerchfell – tiefe Rumpfmuskulatur (inner core)
Der Beckenboden, das Zwerchfell und die tiefen Rumpfmuskeln bilden funktionell einen geschlossenen „Stabilisierungszylinder“ (oft als „inner core“ bezeichnet), dessen koordiniertes Zusammenspiel für Druckregulation, Haltung und Kraftübertragung entscheidend ist. Der Beckenboden fungiert als Basis des Zylinders: seine schichten aus querverlaufender, längs- und spiralförmiger Muskulatur tragen Beckenorgane, unterstützen Kontinenz und geben einen sensiblen, adaptiven Widerstand nach oben. Das Zwerchfell bildet die Oberseite: bei Einatmung senkt es sich und erhöht das intraabdominelle Volumen, bei Ausatmung entspannt bzw. hebt es sich wieder. Die tiefen Rumpfmuskeln (Transversus abdominis, Mm. multifidi, thorakolumbale Faszie) bilden die vordere und hintere Wand und erzeugen einen feinen, stabilisierenden Druck sowie Segmentstabilität der Wirbelsäule.
Wichtig ist die zeitliche Abstimmung: eine sanfte Aktivierung des Transversus und eine fein dosierte „Hebung“ des Beckenbodens sollten mit dem Ausatmen harmonieren, während das Zwerchfell sich hebt — so wird intraabdomineller Druck geregelt, ohne dass es zu starkem Pressen oder Atemanhalten (Valsalva) kommt. Bei der Einatmung darf der Beckenboden leicht nachgeben; feste Dauerspannung ist ineffizient und kann zu Überaktivität, Verspannungsschmerzen oder defizitärer Entspannungsfähigkeit führen. Die Mm. multifidi arbeiten segmental zur Feinstabilisierung der Wirbelgelenke und erhalten über Reflexbahnen die richtige Spannung passend zur Bewegung.
Mechanisch bewirkt dieses Zusammenspiel, dass Lasten vom Rumpf in die Extremitäten übertragen werden können, ohne die Wirbelsäule oder das Becken zu überlasten. Sensomotorisch liefert der Beckenboden wichtige propriozeptive Rückmeldung über Lage, Füllstand und Druck — diese Informationen werden mit Atem- und Haltearbeit verknüpft, um Bewegungen vorausschauend zu steuern (feedforward). Kommt es zu Störungen (z. B. durch Geburtstraumen, chronische Fehlbelastung oder Schmerzvermeidung), sind Timing und Feinsteuerung oft gestört: der Beckenboden kann zu schwach, zu zögerlich oder zu überaktiv sein; das Zwerchfell atmet flach; der Transversus reagiert zu spät. Das Resultat sind verminderte Druckkontrolle, Kontinenzprobleme, eingeschränkte Rumpfstabilität und häufig Kreuzschmerzen.
Für das Training und die Alltagskoordination bedeutet das: Fokus auf Atemrhythmus und feine, timingorientierte Aktivierung statt auf maximale Kraftexplosion. Praktische Hinweise sind zum Beispiel: zuerst eine ruhige Bauchatmung üben, das Heben des Zwerchfells bei Einatmung wahrnehmen, beim Ausatmen eine leichte, gezielte „Anhebung“ bzw. Innenschließung im Beckenboden spüren und gleichzeitig eine subtile Aktivierung des Transversus folgen lassen. Vermeide Pressen oder Festhalten der Luft; arbeite in verschiedenen Positionen (Liegen → Sitzen → Stehen) und bei späterer Progression mit funktionellen Bewegungen, wobei die Atem‑Beckenboden‑Koordination beibehalten wird. Solche feinen, sensomotorischen Anpassungen sind oft der Schlüssel, um vom reinen „Funktionieren“ (willkürliche Kraft) zurück zum sicheren, differenzierten „Spüren“ und zur automatischen Stabilisierung zu gelangen.
Vom „Funktionieren“ zum „Spüren“: Konzeptuelle Grundlage
Unterschied: rein mechanische Aktivierung vs. sensomotorische Wahrnehmung
„Funktionieren“ und „Spüren“ sind zwei unterschiedliche Zielrichtungen derselben motorischen Aufgabe. Beim reinen Funktionieren liegt der Fokus auf dem sichtbaren oder messbaren Outcome — etwa: die Beckenbodenmuskulatur muss kontrahieren, die Wirbelsäule soll stabil bleiben, der Hebevorgang darf keine Inkontinenz auslösen. Techniken und Anweisungen sind oft mechanisch: „Anspannen“, „halten“, „Bauch einziehen“, „Brustkorb stabilisieren“. Das kann kurzfristig Leistung bringen, weil große, grobe Muskelketten aktiviert werden. Langfristig führt dieses Vorgehen jedoch häufig zu Überspannung, ineffizienter Koordination und schlechter Übertragbarkeit auf komplexe Alltagsbewegungen, weil die feine Abstimmung zwischen Atmung, Beckenboden und tiefen Rumpfmuskeln fehlt.
Spüren bedeutet, dass die innere Wahrnehmung (Propriozeption, Interozeption) in den Mittelpunkt rückt: wie fühlt sich eine sanfte Aktivierung an, wo verändert sich der Druck im Becken, wie bewegt sich das Zwerchfell beim Atmen, welche Segmentbewegungen der Wirbelsäule lassen sich wahrnehmen? Diese sensomotorische Wahrnehmung liefert dem Nervensystem kontinuierliches Feedback, das für präzise, ökonomische Muskelsteuerung und motorische Lernprozesse essenziell ist. Anders als das mechanische „Mehr“ setzt Spüren auf Differenzierung — kleine, gezielte Veränderungen in Spannung, Richtung und Timing.
Praktische Folgen: Wer nur mechanisch arbeitet, neigt zu co-kontraktion (gleichzeitiges Anspannen vieler Muskeln), Pressen oder Atemanhalten. Wer Spüren fördert, kann mit geringerer Kraft bessere Stabilität und bessere Funktion erreichen, weil die Aktivierung zeitlich passend und kontextabhängig erfolgt. Wichtig ist die Erkenntnis, dass Sensibilität trainierbar ist — durch langsame, wiederholte, aufmerksame Erfahrungen entsteht neuroplastisch eine bessere Repräsentation von Beckenboden und tiefer Rumpfmuskulatur.
Wege vom Funktionieren zum Spüren: erstens die Reduktion der Belastungsintensität („low load, high awareness“) — kleine, langsame Reize sind leichter wahrnehmbar. Zweitens die Integration von Atem- und Berührungsfeedback (z. B. ruhiges Ein- und Ausatmen, sanfte palpatorische Hinweise), drittens die Verwendung von bildhaften Instruktionen („stell dir vor, du hebst einen Wattebausch an“) statt rein kraftorientierten Befehlen. Vermeide eindimensionale Anweisungen wie „fest zusammenziehen“ ohne Bezug zu Atmung und Haltung — sie fördern das bloße Funktionieren, nicht das feine Spüren.
Kurz: Funktionieren ist wichtig für ein erstes Sicherheitsgefühl und um akute Aufgaben zu erfüllen; Spüren ist die Grundlage nachhaltiger, ökonomischer und belastbarer Bewegung. Therapie und Training sollten deshalb beide Ebenen verbinden — mit Anfangsphasen, die die Wahrnehmung schulen, bevor höhere Lasten und komplexe Alltagsaufgaben eingebaut werden.
Rolle von Propriozeption und Interozeption für Bewegungskontrolle
Propriozeption und Interozeption sind zwei komplementäre Sinnesmodalitäten, die zusammen die Grundlage für präzise Bewegungskontrolle bilden: Propriozeption liefert Informationen aus Muskeln, Sehnen und Gelenken über Stellung, Länge und Kraft; Interozeption vermittelt innere Zustände wie Füllung, Druck, Temperatursignale und viszerale Sensationen (z. B. Blasen‑ oder Darmspannung, Spannungsgefühl im Beckenboden). Für Beckenboden und Rücken bedeutet das: nur wer zuverlässig wahrnimmt, ob und wie stark eine Muskelgruppe arbeitet oder wie sich innerer Druck verändert, kann Bewegungen fein dosieren, rechtzeitig korrigieren und automatisierte Haltungs‑ und Atemmuster sinnvoll steuern.
Bei der motorischen Kontrolle arbeiten diese Sinnesinfos sowohl in feedforward‑ als auch feedback‑Schleifen. Feedforward‑Signale (antizipatorische Anspannungen, z. B. eine kurze Beckenbodenaktivierung vor dem Heben) basieren auf Erfahrung und Erwartung; sie werden verlässlich, je besser die sensorische Repräsentation ist. Feedback‑Signale korrigieren die Aktion in Echtzeit (z. B. Nachspannen bei plötzlichem Druckanstieg). Schwache, verzögerte oder ungenaue Sinneswahrnehmungen führen zu „funktionierendem“ Verhalten — also groben, oft übermäßig starken oder falsch getimten Aktivierungen — statt zu geschmeidiger, situationsangemessener Regulation.
Störungen der Propriozeption/Interozeption zeigen sich klinisch häufig als Über‑ oder Unteraktivität: Manche Menschen „halten“ permanent Spannung, weil sie innere Ruhe nicht wahrnehmen; andere schaffen es nicht, den Beckenboden gezielt zu kontrahieren oder spüren nicht, wann die Blase voll ist. Beides erhöht das Risiko für Schmerzen, Schonhaltungen und Funktionsverlust im Alltag. Bei chronischem Kreuzschmerz oder Inkontinenz ist oft nicht primär die Kraft das Problem, sondern die fehlende sensorische Feinsteuerung.
Trainingsimplikationen: Zu Beginn steht die Wiederherstellung von Wahrnehmungsgenauigkeit — langsame, kleine Reize, gezielte Aufmerksamkeit und wiederholte, variierte Erfahrungen. Praktisch heißt das: langsame, bewusst dosierte Kontraktionen („low load, high awareness“), kombiniert mit geschlossenen Augen, punktueller Berührung oder leichter palpatorischer Rückmeldung, um die Repräsentation zu schärfen. Atem‑ und Zwerchfell‑Kopplung erhöht die interozeptive Sensitivität; Visualisierung (z. B. Vorstellung von Öffnen/Schließen des Beckenbodens) unterstützt die Verknüpfung von Gefühl und Aktion.
Sensordiversifikation hilft: Unterschiedliche Ausgangspositionen (Liegen, Sitzen, Stehen), kleine Bewegungen durch das Becken und variierende Belastungen (leichter Druck von außen, unterschiedlich gefüllte Blase) schaffen neue Kontextinformationen, die das Nervensystem zur besseren Vorhersage nutzt. Biofeedback (EMG, vaginal/anal manometrie oder sogar einfache Spiegel‑/Hand‑Palpation) kann in frühen Phasen wertvolle, sichtbare Rückmeldung geben und die Lernkurve beschleunigen.
Wichtig ist auch die Adressierung von fehlerhaften Erwartungen: Schmerz, Angst oder habituelle Schonhaltungen verfälschen die Interpretation interozeptiver Signale. Desensibilisierung in kleinen Schritten, positive Bewegungserfahrungen und das Einbauen von Erfolgserlebnissen stärken die sensorische Genauigkeit und reduzieren maladaptive Schutzreflexe. Neuroplastizität bedeutet: mit wiederholtem, aufmerksamem Training verlagert sich bewusstes Spüren in automatisierte, funktionelle Ablaufmuster — stabilere Haltung, besseres Lastmanagement und weniger ungewollte Urin‑ oder Stuhlabgänge.
Kurz: Propriozeption und Interozeption sind keine „nice‑to‑have“-Begleiter, sondern aktive Betreiber der motorischen Steuerung. Das Trainingsziel lautet deshalb nicht nur „mehr Kraft“, sondern vor allem „besseres Fühlen“ — nur so werden gezielte, ökonomische und alltäglich tragfähige Bewegungsmuster möglich.
Einfluss von Emotionen, Stress und Körperbild auf das Spüren
Emotionen, Stress und das eigene Körperbild wirken stark auf die Fähigkeit, den Beckenboden und den Rücken wirklich zu „spüren“. Auf physiologischer Ebene aktiviert akuter Stress das sympathische Nervensystem: Atmung wird flacher, Muskeln spannen reflexhaft an, die Aufmerksamkeit verengt sich auf „Bedrohung“. Das kann zwei gegensätzliche Effekte auf die Wahrnehmung haben: Einerseits werden Muskeln (inkl. Beckenboden, Nacken, Lendenbereich) chronisch überaktiv und fühlen sich „hart“ oder schmerzhaft an — gleichzeitig nimmt die feine, differenzierte Wahrnehmung dieser Strukturen ab. Andererseits kann anhaltender Stress oder traumatische Erfahrung zu einer gedämpften Körperwahrnehmung (Dissoziation) führen, so dass Betroffene Innenreize kaum mehr registrieren und willkürliche Aktivierung erschwert ist.
Psychologisch beeinflusst das Körperbild — also die innere Darstellung des eigenen Körpers, seine Akzeptanz und Bewertung — die Bereitschaft, in den Körper hineinzuspüren. Scham, Angst vor Kontinenzverlust, negative Bewertungen nach Geburt oder Operationen führen oft zu Schonhaltung, Vermeidungsverhalten und einer starken kognitiven Ablenkung vom Empfinden. Wer ständig „funktionieren“ muss (z. B. durch Leistungsdruck, Elternschaft, Pflegearbeit), hat weniger Kapazität, auf subtile Signale zu achten; das Aufmerksamkeitssystem ist nach außen gerichtet statt nach innen. Diese Kombination aus körperlicher Anspannung, verengter Aufmerksamkeit und negativen Erwartungen blockiert die sensomotorische Rückkopplung, die nötig ist, um fein abgestimmte Beckenboden- oder Tiefenmuskulaturreaktionen aufzubauen.
Für die Praxis bedeutet das: Wahrnehmungsarbeit darf nicht nur mechanisch sein. Aufbau von Sensibilität braucht einen sicheren, stressreduzierten Rahmen und einfache Strategien, um Nerventonus und Bewertungen zu regulieren. Kleine, konkrete Schritte sind hilfreich:
- Atemregulation: 3–6 tiefe, langsame Bauchatemzüge (Einatmung 4s — Ausatmung 6–8s) beruhigen das Nervensystem und verbessern die Verbindung zum Zwerchfell/Beckenboden.
- Benennen statt Unterdrücken: kurz innehalten und die aktuelle Emotion laut oder innerlich benennen („Ich spüre gerade Anspannung/Angst/Müdigkeit“) reduziert ihre Intensität und schafft Raum für Körperwahrnehmung.
- Körperliche Entspannungsanker: bewusste Weitung der Rippen und Loslassen von Kiefer, Schultern und Gesäß vor einer Wahrnehmungsübung senkt den Tonus und macht feine Aktivierungen möglich.
- Kurze, geleitete Body-Scans (1–3 Minuten) oder punktuelle Berührung an Bauch/Schambein können die Aufmerksamkeit schrittweise zurück in den Rumpf lenken.
Bei Menschen mit Scham, traumatischen Erinnerungen (z. B. Geburtstrauma, sexueller Missbrauch) ist ein trauma-sensibler Zugang wichtig: Wahlmöglichkeiten anbieten, Tempo kontrollieren, körperliche Grenzen respektieren und auf Trigger hinweisen. In solchen Fällen sind physiotherapeutische/psychologische Fachpersonen mit Erfahrung in Traumatherapie oder trauma-informierter Körperarbeit zu empfehlen, denn unbedachte Wahrnehmungsübungen können sonst retraumatisieren.
Praktisch lässt sich die Arbeit am Spüren in Trainingssequenzen einbauen: zu Beginn jeder Einheit 1–2 Minuten Atem- und Grounding-Übungen; vor belastenden Bewegungen (Heben, Husten) kurz innehalten, Atmung prüfen und Aufmerksamkeit in den Beckenboden lenken; nach Übungen eine kurze Reflexion, wie sich Spannung, Schmerz oder Urgedruck verändert haben. Fortschritte messen nicht nur in Kraft, sondern in Veränderung der Wahrnehmung (z. B. „ich merke jetzt, wenn der Beckenboden leicht mitarbeitet“) und in Alltagsfunktionen (weniger Drang, stabilerer Rücken).
Wenn starke Angst, anhaltende Dissoziation, neu aufgetretene Verschlechterung von Symptomen oder persistierende Schmerzen bestehen, sollte zusätzlich psychologische oder ärztliche Hilfe eingeholt werden. Sensomotorisches Training ist wirksam, wenn es körperliche Übung mit Stressregulation und einer positiven, akzeptierenden Haltung zum Körper verbindet — Geduld und ein sicherer Rahmen sind dabei zentral.
Ursachen für Wahrnehmungsstörungen und Dysfunktionen
Geburt, Operationen und Traumata
Geburt, Operationen und traumatische Ereignisse zählen zu den häufigsten Auslösern für Wahrnehmungsstörungen und funktionelle Probleme im Beckenboden- und Rückenbereich. Dabei wirken mehrere Mechanismen zusammen: direkte Gewebeschädigung (Muskelrisse, Dammverletzungen, Levator‑ani‑Avulsion), Nervenschädigung (z. B. Verletzung des Pudendusnervs bei schwieriger Geburt oder bei Beckenfrakturen), Narbenbildung und Adhäsionen nach Schnittwunden oder Operationen, sowie anhaltende Schmerz‑ und Schonhaltungen, die die Sensomotorik langfristig verändern.
Bei vaginalen Geburten können insbesondere lange Austreibungsphasen, große Geburtsgewichte, instrumentelle Entbindungen (Zange, Vakuum) oder schwere Dammrisse (Grad 3–4) zu Muskel‑ und Nervenverletzungen führen. Folgen können eine reduzierte Wahrnehmung im Perineum, Stressinkontinenz, Schwierigkeiten bei der gezielten Beckenbodenaktivierung oder auch persistierende Schmerzen und Dyspareunie sein. Auch Kaiserschnittoperationen hinterlassen Narben und können durch postoperative Schonhaltung, Vernarbungen und veränderte tiefere Atem‑/Rumpfmotorik die Wahrnehmung und Funktion beeinträchtigen.
Gynäkologische, urologische oder kolorektale Eingriffe (z. B. Hysterektomie, Prostatektomie, Darmoperationen) können durch direkte Nervenreizung, Durchtrennung kleiner sensibler Nerven oder durch Narbenzüge im kleinen Becken die Interozeption und Propriozeption stören. Narben—sowohl äußerlich als auch intern—können lokale Sensibilitätsveränderungen (Taubheit, Parästhesien oder Überempfindlichkeit) und funktionelle Einschränkungen hervorrufen.
Akute Traumata wie Beckenfrakturen, perineale Gewalteinwirkung oder Rückenmarksverletzungen führen je nach Ausmaß zu klaren neurologischen Defiziten, aber auch psychische Traumata (z. B. sexuelle Gewalt) verändern die Körperwahrnehmung: Übererregung, Vermeidung von Berührung, Dissoziation oder eine verstärkte Schmerzverarbeitung (zentrale Sensibilisierung) sind häufig und verschlechtern die Rehabilitation, wenn sie nicht adressiert werden.
Zeitliche Einordnung ist wichtig: manche Schädigungen zeigen sich unmittelbar (Blutverlust, akute Schmerzen, Sensibilitätsausfall), andere entwickeln sich schleichend durch Schonverhalten, Fehlhaltungen und reduziertes Bewegungsausmaß. Chronische Veränderungen können Monate bis Jahre nach dem auslösenden Ereignis bestehen bleiben, wenn die sensomotorische Rückkopplung nicht wiederhergestellt wird.
Klinische Konsequenzen sind vielfältig: veränderte Wahrnehmung (Taubheit, dumpfes Gefühl, übertriebene Sensibilität), muskuläre Dysbalance, Inkontinenz, Prolapsbeschwerden, Dyspareunie, chronische Beckenschmerzen und sekundär Rückenbeschwerden wegen kompensatorischer Haltungsänderungen. Diese Symptome überlappen häufig und erfordern eine ganzheitliche Sichtweise.
Praktische Implikationen: Ärzte und TherapeutInnen sollten trauma‑sensibel und einvernehmlich vorgehen, Narben und periphere Sensibilität systematisch beurteilen und zwischen peripherer Nervenschädigung, muskulärer Dysfunktion und zentralen Schmerzmechanismen unterscheiden. Frühzeitige, schonende Wahrnehmungsschulung (z. B. punktuelle Berührung, langsam gesteigerte sensomotorische Aufgaben), Narbenmobilisation, gezielte Rückbildungs‑/Rehab‑Programme und bei Hinweisen auf neurologische Ausfälle fachärztliche Abklärung (Neurologie, Urogynäkologie, Schmerzambulanz) sind ratsam.
Warnzeichen, die sofortige ärztliche Abklärung erfordern, sind neu aufgetretene bzw. progrediente Sensibilitätsausfälle, starke motorische Defizite, akute Harn- oder Stuhlinkontinenz nach Trauma/OP, Fieber oder Zeichen einer Infektion. Insgesamt gilt: Verletzungen und Operationen können Wahrnehmung und Funktion stark verändern, aber mit einem behutsamen, interdisziplinären und patientenzentrierten Ansatz lassen sich Sensibilität und kontrollierte Kraft oft weitgehend wiederaufbauen.
Chronische Fehlbelastungen, lange Sitzzeiten, mangelnde Bewegung
Chronische Fehlbelastungen, langes Sitzen und Bewegungsmangel verändern nicht nur die Kraftfähigkeit, sie verändern vor allem die Art und Weise, wie wir den Körper wahrnehmen und steuern. Werden Gelenke, Muskeln und Faszien über lange Zeit gleich belastet, adaptiert das Nervensystem: Sensible Reize, Muskeltonus und die motorische Programmausführung passen sich an — oft zugunsten ökonomischer, aber dysfunktionaler Muster. Typische Mechanismen und Folgen sind:
- Veränderung des Längen‑Spannungs-Verhältnisses: Verkürzte Hüftbeuger, schwache/inkongruente Gesäßmuskulatur und adaptierte Rückenstrecker führen zu einseitigen Zugverhältnissen von Becken und Wirbelsäule. Das verändert die Stellung des Beckens (z. B. verstärkte vordere oder hintere Kippung) und damit die Grundspannung des Beckenbodens.
- Inhibition und „gluteale Schwäche“: Lange Sitzzeiten reduzieren die Aktivität der Gesäßmuskeln; Folge ist kompensatorische Mehrarbeit anderer Muskeln (z. B. Rückenstrecker, Iliopsoas), verminderte Stabilität und reduzierte Fähigkeit zur gezielten Beckenboden‑Kontraktion.
- Reduzierte Propriozeption: Fehlende abwechslungsreiche Belastung verringert die Rückmeldung aus Gelenken, Muskeln und Faszien. Das feine Spüren von Lage, Dehnung und Kraft wird schlechter — die sensomotorische Kontrolle leidet.
- Faszien‑ und Gewebsveränderungen: Immobilität fördert lokale Verfilzungen, reduzierte Gleitfähigkeit und eingeschränkte Beweglichkeit von Becken, Hüfte und Lendenwirbelsäule, was wiederum Wahrnehmung und Bewegung einschränkt.
- Atem‑ und Zwerchfell‑Dysfunktion: Sitzhaltung und Schonhaltung reduzieren Zwerchfell‑Mobilität; die normale Abstimmung Zwerchfell–Beckenboden–tiefen Rumpfmuskulatur geht verloren, sodass entweder Überaktivität (Spannung) oder Unterfunktion (Inkontinenzneigung, mangelnder Halt) entsteht.
- Nervale Einengung und verminderte Neuro‑Mobilität: Chronische Haltungsfehler können Nerven mechanisch belasten oder ihre Zugfähigkeit vermindern, was Sensibilitätsstörungen und reflektorische Muskelveränderungen nach sich zieht.
- Zentrale Veränderungen: Dauerhafte Fehlsteuerung kann zu veränderter Repräsentation in sensomotorischen Hirnarealen führen — das „Spüren“ einzelner Regionen wird unscharf, die Reaktivierung feiner Kontrolle ist erschwert.
Typische klinische Zeichen, die aus diesen Mechanismen resultieren, sind: diffuse oder wiederkehrende Kreuzschmerzen, das Gefühl „der Rücken ist steif“, Schwierigkeiten, den Beckenboden bewusst und punktuell anzuspannen oder zu entspannen, häufiger Harndrang bei Belastung oder Umkehr (unter Belastung ungewollter Verlust), sowie eingeschränkte Hüft- oder Rumpfbeweglichkeit.
Praktische Schlüsse daraus:
- Veränderung der täglichen Belastungsbilder ist zentral: regelmäßige Positionswechsel, kurze Bewegungs‑Pausen und variierte Aktivitäten erhalten Propriozeption und Gewebegesundheit.
- Mobilität der Hüfte, Aktivierung der Gesäßmuskulatur und Atemarbeit sind Schlüssel, um die gestörte Abstimmung zwischen Beckenboden und Rumpf wiederherzustellen.
- Aufbau sollte sensomotorisch erfolgen: zuerst Wahrnehmung und kleine Aktivierungen („low load, high awareness“), erst dann Last‑ und Kraftsteigerung.
Bei ausgeprägten oder neu auftretenden Symptomen (ständige Schmerzen, neu aufgetretene Inkontinenz, neurologische Ausfälle) ist eine fachliche Abklärung empfehlenswert, da chronische Fehlbelastungen oft multifaktoriell sind und gezielte Therapie benötigen.
Schmerzverhalten, Schonhaltung und Vermeidungsstrategien
Schmerz verändert Verhalten — und Verhalten verändert Wahrnehmung. Wenn Menschen Schmerzen im Rücken oder im Beckenbereich erleben, ist eine häufige automatische Reaktion Schutz: Muskelanspannung, Verlangsamung oder Vermeidung bestimmter Bewegungen. Kurzfristig schützt dieses „Guarding“ vor weiterer Schädigung; langfristig führt es jedoch oft zu Wahrnehmungsstörungen, Muskelungleichgewichten und Funktionsverlust.
Mechanismen und typische Folgen
- Muskelguarding und chronische Spannung: Anhaltende, reflektorische Anspannung der Beckenboden‑ und Rückenmuskulatur reduziert die Bewegungsvariabilität, stört die Feinabstimmung zwischen Atem‑, Haltungs‑ und Beckenbodenmuskulatur und erzeugt selbst weitere Schmerzen (myofasziale Triggerpunkte, Durchblutungsstörungen).
- Veränderte motorische Kontrolle: Schmerz kann dazu führen, dass feine, zielgerichtete Aktivierungen (z. B. kurze, dosierte Beckenbodenanspannungen) durch grobe, ineffektive Muster ersetzt werden (z. B. Pressen, flächige Anspannung von Bauch, Gesäß und Rücken), wodurch Koordination und Wahrnehmung schlechter werden.
- Reduzierte Proprio‑/Interozeption: Dauerhafte Schonhaltung und die Vermeidung von Bewegung schwächen die sensomotorische Rückmeldung; betroffene Menschen „verlieren“ oft das Differenzierungsvermögen — sie können Spannung weder gezielt noch zuverlässig wahrnehmen oder dosieren.
- Angst‑Vermeidungs‑Kreislauf: Angst vor Schmerz oder Reinjury fördert Vermeidungsverhalten, soziale Einschränkungen und Inaktivität; das führt zu Konditionseinbruch, erhöhter Sensitivität (z. B. zentrale Sensibilisierung) und verstärkter Schmerzwahrnehmung.
- Paradoxe Reaktionen: Manche reagieren mit Überaktivität (Hypertonus) des Beckenbodens, andere mit Unteraktivität (hypotoner, erschlaffter Tonus) — oft wechseln sich Phasen ab, was Diagnostik und Therapie erschwert.
Woran man es erkennt (klinische Hinweise)
- Sicht- bzw. fühlbare Schonhaltung, zögerliche oder abgekürzte Bewegungen bei Alltagstätigkeiten (Aufstehen, Heben).
- Atemveränderungen: flaches Brustatem‑Muster, Atemanhalten bei Belastung oder Pressen beim Heben.
- Unspezifische, diffus lokalisierbare Schmerzen, erhöhte Empfindlichkeit auf Berührung oder Druckstellen im Beckenboden‑/Lendenbereich.
- Schwierigkeiten, Beckenboden fein zu aktivieren oder zu entspannen; inkonsistente Signalwahrnehmung (mal stark gespürt, mal gar nicht).
- Verhaltensauffälligkeiten wie Vermeidungsrituale, exzessives Schonen oder Überkontrolle von Bewegungen.
Praktische Prinzipien zur Auflösung von Schonhaltung und Vermeidung
- Validierung und Aufklärung: Erklären, wie Schmerz Schutzverhalten auslöst und dass vorsichtige, gesteuerte Bewegung Teil der Heilung ist. Pain‑neuroscience education (auf einfachem, dem PatientInnenverständnis angepasstem Niveau) reduziert Angst und fördert Bereitschaft zur Bewegung.
- „Graded exposure“ und Pacing: Kleine, strukturierte Steigerungen belastender Aktivitäten nach einer individuellen Hierarchie (zuerst sichere, wenig schmerzende Bewegungen), um schrittweise Vertrauen in die Bewegungsfähigkeit zurückzugewinnen.
- Low‑load, high‑awareness: Beginn mit niedriger Belastung und starker Fokusierung auf Empfindung (z. B. bewusstes, langsames Anspannen/Loslassen des Beckenbodens in Rückenlage) statt mit hohen Kraftanforderungen.
- Atem‑ und Entspannungsarbeit: Atemrhythmus als Türöffner für Entspannung des Beckenbodens; gezielte exspiratorische Phasen und sanfte Bauchatmung verringern Guarding.
- Sensory‑discrimination und Mapping: Übungen zur punktuellen Berührung, Lokalisationsübungen mit geschlossenen Augen oder das Erspüren von kleinen Vibrationen helfen, die Wahrnehmung zu schärfen.
- Funktionelle Integration: Sobald Wahrnehmung und leichte Aktivierung stabiler werden, Einbau in alltagsnahe Bewegungen (z. B. Aufrichten, Heben) mit Fokus auf Koordination von Atem, Beckenboden und Rumpf.
- Multidisziplinäre Ansätze: Kombination aus Physiotherapie mit Fokus auf sensomotorischem Training, ggf. psychotherapeutischer Unterstützung bei hoher Angst/Depression und ärztlicher Abklärung bei komplexen Fällen. Biofeedback (EMG, Perineometer) kann als Trainingshilfe die Wahrnehmung unterstützen, sollte aber immer in nachhaltige motorische Lernprozesse eingebettet werden.
Kurz und konkret: Ziel ist nicht, Schmerz sofort zu eliminieren, sondern die Schutzmechanismen zu entkoppeln, die sensomotorische Rückmeldung wiederherzustellen und Schritt für Schritt funktionelle Bewegungsfähigkeit zurückzugewinnen. Bei neu aufgetretenen neurologischen Ausfällen, massiver Verschlechterung oder plötzlicher schwerer Inkontinenz sollte zeitnah ärztlich abgeklärt werden.
Diagnostik und Selbstcheck
einfache Screeningfragen zur Blasen- und Rückensituation

Beantworte die folgenden Fragen ehrlich (Ja/Nein oder Häufigkeit). Die Checkliste dient als erstes Screening: sie ersetzt keine ärztliche Untersuchung, hilft aber zu entscheiden, ob zeitnahe Abklärung oder Therapie sinnvoll ist.
Blase / Beckenboden
- Habe ich unfreiwilligen Urinverlust (auch nur ein paar Tropfen) beim Niesen, Husten, Lachen oder Heben? (Ja/Nein; wenn Ja: wie oft pro Woche?)
- Habe ich plötzlichen, starken Harndrang, den ich kaum aufhalten kann (Dranginkontinenz)? (Nie / gelegentlich / oft / täglich)
- Muss ich nachts aufstehen, um zu urinieren? Wenn ja: wie oft pro Nacht?
- Muss ich sehr häufig tagsüber zur Toilette (z. B. mehr als 8 Toilettengänge/Tag)? (Ja/Nein; Anzahl)
- Brauche ich länger als gewöhnlich, bis der Harnfluss beginnt, oder habe ich das Gefühl, die Blase nicht ganz entleeren zu können? (Ja/Nein)
- Habe ich Schmerzen oder Brennen beim Wasserlassen oder wiederkehrende Harnwegsinfekte? (Ja/Nein)
- Tritt ein Druck- oder Schweregefühl im Becken auf, oder habe ich das Gefühl eines Vorfalls/Prolaps? (Ja/Nein; bei Ja: seit wann?)
- Treten Probleme erstmals nach einer Schwangerschaft, Operation oder Trauma auf? (Ja/Nein; wenn Ja: Zeitpunkt kurz beschreiben)
- Beeinträchtigt das Blasenproblem meine Alltagsaktivitäten (Arbeit, Sport, soziale Kontakte)? (Nein / leicht / mittel / stark)
- Hatte ich plötzliches Unvermögen zu urinieren oder merke ich, dass die Blase sehr prall und schmerzhaft ist? (Ja/Nein)
Rücken / Neurologische Symptome
- Wo tut es weh? (lokal lumbal / ausstrahlend ins Bein / beidseitig / diffus)
- Seit wann besteht der Schmerz? (Tage / Wochen / Monate / Jahre)
- Begann der Schmerz plötzlich nach einem Unfall/lift oder schleichend? (plötzlich / schleichend)
- Strahlt der Schmerz ins Bein bis in Fuß oder Zehen aus, und gibt es dabei Taubheitsgefühle oder Kribbeln? (Ja/Nein; wenn Ja: welches Bein, welche Region?)
- Fühle ich Schwäche in Bein oder Fuß – z. B. Probleme beim Heben des Fußes (Fußheberschwäche) oder beim Gehen? (Ja/Nein)
- Verschlechtert sich der Schmerz beim Sitzen, Husten oder Pressen? (Ja/Nein)
- Bessert sich der Schmerz bei Bewegung oder Gehen? (Ja/Nein)
- Habe ich zusätzlich Fieber, ungewollten Gewichtsverlust oder Nachtschmerz, der mich weckt? (Ja/Nein)
- Habe ich Probleme mit Stuhl- oder Stuhlinkontinenz oder Verlust des Gefühls im Sattelbereich (zwischen den Beinen)? (Ja/Nein)
- Beeinträchtigt der Rückenschmerz meine Fähigkeit, Alltagstätigkeiten zu verrichten (Arbeit, Treppensteigen, Sitzen)? (Nein / leicht / mittel / stark)
Kurze Anleitung zur Nutzung und erste Interpretation
- Notiere besonders alle „Ja“-Antworten und Häufigkeiten; ein dreitägiges Blasentagebuch (Zeit und Menge der Toilettengänge, Drang, Inkontinenzvorfälle) macht viele Probleme klarer.
- Dringend ärztlich abklären lassen (sofort/Notfall), wenn eines der folgenden Symptome neu auftritt: akuter Harnverhalt (kann nicht urinieren), plötzliche Stuhlinkontinenz, Taubheit im Sattelbereich, beidseitige starke Beinschwäche oder progressive neurologische Ausfälle — dies können Zeichen eines Cauda-equina-Syndroms sein.
- Baldige Abklärung (innerhalb weniger Tage bis Wochen) empfohlen bei: regelmäßiger Belastungsinkontinenz (z. B. Leckagen beim Husten), starker Dranginkontinenz, wiederkehrenden Harnwegsinfekten, dauerhaften oder zunehmenden Rückenschmerzen mit Ausstrahlung, deutlicher Funktionseinschränkung im Alltag.
- Wenn nur vereinzelte, leichte Symptome bestehen (seltenes Tropfen, gelegentliches nächtliches Wasserlassen, lokaler Rückenschmerz ohne neurologische Zeichen), ist ein zielgerichtetes konservatives Vorgehen sinnvoll: Selbstbeobachtung, Achtsamkeits-/Wahrnehmungsübungen, rückengerechte Aktivität und ggf. Erstkontakt zur/m Physiotherapeut/in oder Hausärztin/Hausarzt.
Hinweis zur Dokumentation für den Termin
- Datum des Beginns, Auslöser (Geburt, OP, Trauma), Häufigkeit der Symptome, Situationen, in denen Probleme auftreten (Treppen, Husten, Sport), sowie ein kurzes Blasentagebuch erleichtern die Anamnese und beschleunigen sinnvolle Empfehlungen.
Beobachtung von Haltung, Atmung und Beckenbeweglichkeit
Die gezielte Beobachtung von Haltung, Atmung und Beckenbeweglichkeit liefert viele Hinweise darauf, wie gut Körperwahrnehmung, Spannungsmuster und Funktion zusammenspielen. Beim Selbstcheck geht es nicht darum, eine Diagnose zu stellen, sondern Auffälligkeiten zu erkennen, dokumentierbar zu machen und erste Schlüsse für das Training zu ziehen.
Worauf achten (allgemeine Sicht- und Fühlzeichen)
- Körperhaltung im Stand: Becken nach vorne (übermäßige Lordose) oder nach hinten gekippt (flacher Rücken)? Einseitige Hüfthöhe, schief stehende Schultern oder vermehrte Rundung im Brustkorb?
- Haltung beim Sitzen: Hohlkreuz, starkes Nach-vorne-Kippen des Beckens oder eher ein „eingesacktes“ Becken? Füße dicht beieinander oder einseitige Belastung?
- Atmungsmuster: Hebt sich der Brustkorb stark bei Einatmung (oberflächliche Atmung) oder spürt man die Bewegung im Unterbauch/beim Rippenboden (diaphragmale Atmung)? Hält man die Luft an bei Anstrengung? Hört/fühlt man ein schnelles, flaches Atemmuster bei leichter Aktivität?
- Sichtbare Beckenbeweglichkeit: Ist beim Beugen (z. B. aus dem Stand nach vorn) die Bewegung in der Lendenwirbelsäule deutlich, oder kippt das Becken mit (fehlende Hüft- oder Lumbalbeweglichkeit)? Zeichnen sich beim Gehen asymmetrische Hüftbewegungen ab?
Einfache Beobachtungs- und Gefühlstests zum Selbstdurchführen
- Videoaufnahme Stand/Gehen: Film dich von der Seite und von hinten beim normalen Stand, beim Gehen und beim Sitzen–Aufstehen. Wiederholte Blicke zeigen Muster, die man live übersieht.
- Hands-on beim Atemtest: Lege eine Hand auf den unteren Rippenbogen, die andere auf den Schambeinbereich (oder auf den Unterbauch). Atme normal und dann tief ein. Sollten sich Rippen/Hand am Unterbauch beim Einatmen spürbar heben, ist das ein Zeichen für diaphragmale Aktivität. Hebt sich nur der oberen Brustkorb, zeigt das oberflächliche Atmung.
- Supine Pelvic Tilt (Rückenlage, kleine Becken-Kippung): Rückenlage, Beine angewinkelt. Kippe das Becken bewusst nach hinten (Flachdrücken des unteren Rückens) und dann nach vorne (leichtes Hohlkreuz). Beurteile: Wie groß ist der Bewegungsumfang? Ist die Bewegung symmetrisch? Tritt Schmerz auf?
- Standing Pelvic Rock: Im Stand mit leicht gebeugten Knien das Becken vor- und zurückschaukeln. Achte auf Mitbewegungen der Brust, der Atmung und das Gefühl in Leiste/unterem Rücken.
- Sit-to-Stand-Beobachtung: Achte darauf, ob du aus der Hüfte oder überwiegend aus dem Rücken kommst, ob du dabei die Luft anhältst und ob das Becken während der Bewegung kontrolliert bleibt.
- Hüft- und Lendenbeweglichkeit: In der tiefen Hocke oder beim Vorbeugen – gehen die Hüften mit oder kompensiert die LWS? Einschränkungen hier zeigen oft reduzierte Beckenbeweglichkeit.
Wie du Befunde interpretieren kannst (Kurzüberblick)
- Oberflächliche/Brustbetonte Atmung + gespannter Nacken → häufig erhöhte Spannung im oberen Thorax, mögliche Ineffizienz der Zwerchfell-Beckenboden-Koppelung.
- Geringe oder schmerzhafte Becken-Kippung → eingeschränkte lumbopelvine Mobilität; häufige Begleiter: verkürzte Hüftbeuger, Hamstrings oder schmerzhafte Facettengelenke.
- Asymmetrien (ein Hüftkamm höher) → mögliche Beckenrotation/Beckenblockade oder muskuläre Ungleichgewichte; bei deutlicher Asymmetrie fachärztliche Abklärung erwägen.
- Atemanhalten bei Belastung (Valsalva) → erhöhten Druck auf Beckenboden und Wirbelsäule vermeiden; zuerst Atemfluss und entspannte Koordination trainieren.
Praktische Hinweise zur Durchführung
- Nutze eine ruhige Umgebung, nimm dich per Video auf und wiederhole Tests morgens und abends oder vor/nach Belastung, um Variabilität zu sehen.
- Arbeite mit der Reihenfolge: erst Beobachten (Video), dann Fühlen (Hände an Bauch/Rippen/Becken), dann kleine aktive Tests (Pelvic Tilt, Sit-to-Stand).
- Notiere kurz: Was sichtbar war, welche Handbewegungen spürbar waren, ob Schmerzen auftraten, und wie stark die Atmung mitbewegte (z. B. „keine Unterbauchbewegung, Brust hebt stark“).
Wann du professionellen Rat einholen solltest
- Bei neu aufgetretenen oder zunehmenden Schmerzen, plötzlicher oder zunehmender Inkontinenz, Taubheitsgefühlen/neurologischen Symptomen oder wenn durch Selbstchecks keine Verbesserung, sondern Verschlechterung eintritt. In diesen Fällen empfiehlt sich eine zeitnahe Abklärung durch Physiotherapie, Frauenheilkunde/Urologie oder Allgemeinmedizin.
Kurz zusammengefasst: Beobachte systematisch Haltung, Atembewegung und Becken-Kontrolle, nutze Video und einfache Hand‑auf‑Körper-Tests, dokumentiere Auffälligkeiten und beginne bei Einschränkungen mit gezielten, schonenden Atem‑ und Becken‑Kipp‑Übungen; bei Schmerzen oder auffälligen neurologischen Zeichen fachliche Abklärung veranlassen.
kurze Selbsteinschätzungs- und Wahrnehmungstests (Anleitung)
Vorbereitung: suche dir einen ruhigen, warmen Raum, leere vorher die Blase, lege bequeme Kleidung an und wasche die Hände. Nimm dir für die Tests 10–20 Minuten Zeit. Bei Unsicherheit oder wenn du kurz zuvor entbunden hast, Schmerzen hast oder kürzlich operiert wurdest, sprich zuerst mit einer Hebamme/Physiotherapeutin oder Ärztin/Arzt, bevor du interne Tests machst.
- Bewusstmachen durch Berührung (Sensibilitäts-Check)
- Wie: sitze entspannt oder lege dich halb aufgerichtet. Berühre mit sauberen Fingern oder der flachen Hand sanft die Schambeinregion, den Unterbauch, die Leisten und das Perineum (Damm).
- Worauf achten: kannst du Temperatur/ Druck spüren? Sind beide Seiten ähnlich empfindlich? Gibt es taube oder überempfindliche Stellen?
- Interpretation: asymmetrische oder fehlende Wahrnehmung, starke Überempfindlichkeit oder dumpfe Taubheit sind Hinweise, weiter abzuklären.
- Sicht- und Atembeobachtung (Haltungs‑/Atmungs‑Check)
- Wie: lege dich auf den Rücken, Beine angewinkelt. Beobachte beim normalen Ein‑ und Ausatmen, ob sich Bauch und Brust gleichmäßig bewegen. Dann atme tief ein und aus, ohne den Beckenboden bewusst anzuspannen.
- Worauf achten: Hebt sich das Becken, wölbt sich der Bauch stark nach außen oder drückt etwas nach unten?
- Interpretation: starkes Nach‑unten‑Drücken beim Einatmen kann auf mangelnde Atem‑/Beckenbodenkoordination hinweisen.
- Einfache Wahrnehmungsübung „schnelle Anspannung“ (Quick‑Flick)
- Wie: in Rückenlage oder sitzen, stelle dir vor, du stoppst das Harnlassen kurz (ohne wirklich zu urinieren). Ziehe kurz und schnell zusammen (1–2 Sekunden), dann loslassen. Wiederhole 5×.
- Worauf achten: spürst du eine kurze, gezielte Innenbewegung (Anziehen/hochziehen) oder nur eine Bauch‑/Po‑Anspannung? Wie schnell erfolgt die Reaktion?
- Bewertung (selbst): 0 = kein Spürbares; 1 = sehr schwach/tardiv; 2 = spürbar, schlecht lokalisiert; 3 = deutlich, folgt aber mit anderen Muskeln; 4 = klar lokalisiert; 5 = schnell, gezielt und sauber.
- Hinweis: muss ohne Pressen oder Atemanhalten erfolgen.
- Halte‑Test (Sustained hold)
- Wie: wie beim Quick‑Flick, aber versuche 5–10 Sekunden leicht und konstant zu halten, dann lösen. Wiederhole 3× mit 10–20 Sekunden Pause.
- Worauf achten: wie lange kannst du halten, ohne zu pressen oder die Atmung anzuhalten? Ermüdet der Muskel rasch?
- Interpretation: geringe Haltezeit deutet auf Kraftausdauerdefizit; starke Erschöpfung bei wenigen Sekunden spricht für therapeutische Begleitung.
- „Aufzug‑Bild“ (Feinsteuerung)
- Wie: stell dir vor, dein Beckenboden ist ein Fahrstuhl mit 3 Etagen. Ziehe ganz knapp an (1. Etage), dann etwas mehr (2.), dann auf volle Höhe (3.). Lasse in umgekehrter Reihenfolge wieder los.
- Worauf achten: kannst du stufenweise differenzieren oder ist nur „an/aus“ möglich?
- Interpretation: gute Differenzierung = feine sensomotorische Kontrolle; nur on/off = Bedarf an Wahrnehmungs- und Feinkrafttraining.
- Husten‑/Nies‑Test (Belastungstest)
- Wie: sitze oder stehe über einem Waschbecken, mache einen kräftigen Husten oder simuliere einen kurzen, kräftigen Druck (kein Stuhlpressen). Beobachte, ob Urin oder Flüssigkeit abgeht.
- Worauf achten: tritt Tropfenverlust auf? Passiert nichts?
- Interpretation: Belastungsinkontinenz zeigt sich hier; bei positivem Ergebnis sinnvoll: gezielte Beckenbodentherapie und ärztliche Abklärung.
- Valsalva/Pressprobe (Überwachung von Vorwölbung)
- Wie: auf dem Rücken, leicht angehobener Oberkörper, atme tief ein und presse kurz, als würdest du schwer heben (ohne Nase zuzuhalten). Schau/fühle vor der Scheide bzw. am Damm auf sichtbare oder tastbare Vorwölbungen.
- Worauf achten: sichtbarer Vorfall, starkes Nach‑unten‑Drücken, Schmerzen oder Blutverlust sind Alarmzeichen.
- Interpretation: sichtbarer Vorfall oder starke Vorwölbung → Fachabklärung (Gynäkologie/Proktologie/Physio).
- Diastasis‑Check (Bauchmittellinie)
- Wie: lege dich auf den Rücken, Beine angewinkelt. Hebe leicht den Kopf an, spann den Bauch nur minimal an. Fühle mit 2–3 Fingern entlang der Mittellinie oberhalb und unterhalb des Bauchnabels.
- Worauf achten: Spürst du einen Spalt zwischen den Muskelrändern? Miss in Fingerdicken (z. B. 1–2 Finger = gering, >2 Finger = klinisch relevant).
- Interpretation: deutliche Lücke (≥2 Finger) in Kombination mit Funktionsproblemen → physiotherapeutische Beratung.
- Funktionstest im Alltag (Hebe‑/Trageprobe)
- Wie: hebe aus dem Sitzen eine leichte Einkaufstasche (1–3 kg) oder simuliere Treppensteigen. Achte darauf, ob spontan eine innere Anspannung im Beckenboden entsteht und ob Schmerzen oder Inkontinenz auftreten.
- Worauf achten: kommt es zu unangenehmem Druckgefühl, Tropfen oder Ausweichen in der Bewegung?
- Interpretation: Probleme hier zeigen, dass Integration in Alltagsbewegungen fehlt.
- Balance/Einbeinstand (Rumpfstabilität)
- Wie: stehe an einer sicheren Stelle, mache einen sicheren Einbeinstand (20–30 s). Achte auf Rumpfspannung, Hüftkipp und Beckenstabilität.
- Worauf achten: starke Wackligkeit, Kippen des Beckens oder Ausweichbewegungen; Schmerzen.
- Interpretation: Defizite in Balance oder Stabilität unterstützen die Notwendigkeit für gezieltes Rumpf‑/Beckenboden‑Training.
Kurze Dokumentation und Interpretation: notiere bei jedem Test Datum, Haltung (L/S/Stehen), dein Score (0–5) und Symptome (Schmerz, Inkontinenz, Schweregefühl). Wiederhole die Tests alle 2–4 Wochen, um Veränderungen zu sehen. Kleine Fortschritte bei Wahrnehmung (besseres Lokalisieren, mehr Kontrolle) sind genauso wichtig wie Kraftzuwachs.
Wann du professionelle Hilfe brauchst: Schmerz während der Tests, neu aufgetretene oder zunehmende Blutungen, deutliche Vorwölbung/Gewebe, vollständiger Verlust der Kontrolle über Blase oder Darm, starke Taubheit oder neurologische Ausfälle. Auch wenn du trotz regelmäßigem Training nach 6–8 Wochen keine Verbesserung der Wahrnehmung oder Funktion spürst, empfiehlt sich eine spezialisierte physiotherapeutische oder ärztliche Abklärung.
Trainingsprinzipien: sicherer Aufbau von Wahrnehmung und Kraft
„Low load, high awareness“: langsam beginnen, kleine Intensitäten
Das Prinzip „Low load, high awareness“ bedeutet: zuerst geringe Kraftanforderung, dafür erhöhte sensorische Aufmerksamkeit und saubere Kontrolle. Ziel ist nicht, von Anfang an maximale Kontraktionen zu erzwingen, sondern ein feines, zuverlässiges Nerv-Muskel‑Muster aufzubauen—insbesondere bei Beckenboden und tiefen Rumpfmuskeln. Kleine, bewusste Aktivierungen fördern Propriozeption und Koordination, reduzieren Fehlspannungen und sind langfristig effektiver und sicherer als kraftbetonte, hastige Serien.
Praktische Umsetzung:
- Ausgangspositionen: beginnen in entlasteten Lagen (Rückenlage mit gebeugten Knien, Seitenlage) → später Sitzend → Stehend → in Bewegung. In entlasteter Lage lässt sich die Wahrnehmung am besten schulen.
- Atemsteuerung: niemals pressen oder die Luft anhalten. Mit leichter, entspannt‑betonter Ausatmung sanft den Beckenboden “anheben” oder zur Mitte ziehen, beim Einatmen lösen. Die Atmung bleibt flüssig, der Bauch bleibt weich‑entspannt.
- Intensität und Dosierung: kurze, feine Kontraktionen („Lift“) von 3–5 Sekunden, 8–12 Wiederholungen, 2–3 Durchgänge pro Einheit; dazu 8–12 schnelle Aktivierungen („flicks“) pro Einheit. Häufigkeit: täglich oder mehrmals täglich kurze Einheiten (z. B. 5–10 Minuten), statt seltener Spitzenleistungen. Bei sehr sensiblen Fällen oder sehr schwachem Beckenboden reichen erst 1–2 Sekunden, viele Wiederholungen und nur eine Einheit/Tag.
- Tempo und Fokus: langsam ein- und ausrollen, zwischen den Wiederholungen vollständig entspannen. Fokus liegt auf feinem Gefühl (Wo spüre ich die Aktivierung? Hebt sich der Damm? Gibt es Symmetrie?). Nutze taktile Hilfen (Hand auf Schambein/Damm) oder Spiegel/Handtuch zur Sicht- bzw. Tastunterstützung.
- Progression: erst Kontrolle bei geringen Lasten, dann schrittweise steigern: längere Haltezeiten (bis 8–10 s), höhere Repetitionszahlen, Übergang in aufrechter Haltung, schließlich Kombinationsübungen (leichte Kniebeuge, Gehen, Heben von Gegenständen) sobald die Aktivierung zuverlässig und schmerzfrei ist. Belastungen mit hohem intraabdominalem Druck (z. B. schweres Heben) erst zulassen, wenn automatische Koordination vorhanden ist.
- Signale für Rücknahme: neue Schmerzen im Becken, Brennen beim Wasserlassen, Verstopfung, Gefühl von Daueranspannung oder verminderte Entleerung sind Warnzeichen—dann Belastung reduzieren und ggf. Fachperson hinzuziehen. Ebenso vermeiden: Pressen, Valsalva (Atem anhalten) und starke Haltemuster.
Zusätzliche Hinweise:
- Bei Postpartum, nach Operationen oder bei Prolaps besonders behutsam beginnen und ärztliche Freigabe beachten.
- Visualisierungen (z. B. „sanft einen Aufzug im Beckenboden nach oben fahren“) und langsames gezieltes Berühren verbessern die Wahrnehmung deutlich.
- Qualität vor Quantität: lieber mehrere kurze, achtsame Einheiten täglich als wenige kraftvolle Sets. So entsteht sukzessive mehr Gefühl, bessere Koordination mit Zwerchfell und tiefem Rumpf und schließlich funktionelle Kraft im Alltag.
Atemorientierung, Entspannung und Rhythmus als Basis
Atmung, Entspannung und ein klarer Rhythmus sind die Grundlage, auf der sensible Wahrnehmung und sichere Kraftentwicklung im Beckenboden‑ und Rückenbereich aufgebaut werden. Eine ruhige, tiefe Bauchatmung (diaphragmazentriert) sorgt für koordiniertes Zusammenspiel von Zwerchfell, Beckenboden und tiefer Rumpfmuskulatur: beim Einatmen wird der Bauch und der untere Rippenbogen sanft nach außen gedehnt (Zwerchfell senkt sich), beim Ausatmen entspannt das Zwerchfell und es entsteht die Möglichkeit zu einer feinen, kontrollierten Aktivierung des Beckenbodens. Ziel ist nicht heftigere Spannung, sondern ein spürbar synchroner, dosierter Impuls.
Praktische Basisübung (Grundrhythmus): im Liegen oder Sitzen eine Hand auf den Brustkorb, eine Hand auf den Bauch legen. 4–6 Atemzyklen pro Minute sind für die meisten Anfänger*innen gut: einatmend 4 Sekunden, ausatmend 6 Sekunden (oder bequemere Varianten 3/4 bis 4/5). Wichtig: durch die Nase einatmen, entspannt durch Lippen oder durch die Nase ausatmen, ohne die Luft anzuhalten. Beobachte: hebt sich vor allem der Bauch, nicht die Schultern. Diese Übung trainiert Co‑Regulation von Atmung und Ruhe‑Tonus und fördert parasympathische Aktivierung (Entspannung).
Koordination mit dem Beckenboden: übe zunächst reines Spüren ohne Kraftaufbau. Beim Einatmen fühlst du ein sanftes Längen/Absenken im Körperinneren; beim Ausatmen lässt du bewusst nach und kannst bei Bedarf eine sehr feine, kurze Anspannung („wie ein leichter innerer Verschluss“) am Ende der Ausatmung ergänzen. Formulierung: „Einatmen — Raum geben; Ausatmen — sanftes Anheben/Anschalten (kurz) — wieder loslassen.“ Diese kurze, subtile Aktivierung ist effektiver als kraftvolles Pressen und verhindert das gefährliche Valsalva‑Manöver (Atemanhalt und Pressen), das Rücken und Boden überlastet.
Entspannung und Release trainieren: nicht jede Person braucht mehr Spannung. Bei Zeichen von Überaktivität des Beckenbodens (Schmerz, Brennen, Gefühl von Daueranspannung) liegt der Fokus auf Loslassen. Techniken: progressive Muskelrelaxation mit Schwerpunkt auf Becken- und Hüftmuskulatur, geleitete Body‑Scans mit Fokus auf „sinken lassen“ beim Ausatmen, sowie längere Ausatmungen (z. B. 5–7 Sek.) zur parasympathischen Beruhigung. Beim Loslassen kann ein inneres Bild helfen (z. B. „Beckenboden wie eine Hängematte, die beim Ausatmen weich wird“).
Rhythmus als Lernhilfe und Progressionsprinzip: arbeite in klaren, kurzen Sequenzen — z. B. 3–5 Minuten Atem‑Bewusstheit, dann 5–10 Atem‑zyklen mit leichter PF‑Koordination, danach Bewegung (Liegen → Sitzen → Stehen). Nutze Alltagsrhythmen als Reminder: vor dem Heben eines Gegenstands 3 bewusste Atemzyklen, beim Aufstehen aus dem Stuhl ein langsames Ausatmen mit leichter Aktivierung, beim Treppensteigen auf jeden zweiten Tritt einen Fokus‑Atem. Rhythmische Wiederholung (kleine, häufige Einheiten) fördert Sensitivität stärker als seltene, intensive Sitzungen.
Integration in Übungen: beginne neue Kraftübungen immer mit Atem‑Check: sichere, volle Ausatem‑phase vor der Anstrengung; vermeide Pressen oder Luftanhalten. Bei dynamischen Übungen (z. B. modifizierte Brücke, Bird‑dog) atme ein beim Vorbereiten/Lösen, atme aus beim aktiven Heben/Anspannen — mit gleichzeitig feinem, bewusstem Beckenbodenimpuls. Halte Intensität niedrig und erhöhe Dauer oder Komplexität langsam, sobald das Spüren zuverlässig funktioniert.
Kurz, praxisnahes Startprotokoll (5–10 Minuten): 1) 2 Min. Bauchatmung (4/6 Sek.), 2) 8–10 Zyklen: Einatmung – innerliches Längen; Ausatmung – kurze, feine Beckenbodenaktivierung + Loslassen, 3) 5 Minuten Bewegungsintegration (sit→steh: mit 3 bewussten Atemzyklen vorbereiten). Hinweise: bei akuten Schmerzen, neuer starker Inkontinenz oder neurologischen Symptomen zuerst medizinische Abklärung suchen; bei Unsicherheit mit Anspannungstendenz lieber auf Entspannungs‑ und Release‑Techniken fokussieren statt auf zusätzliche Kontraktionen.
Progression: von bewusstem Spüren zur funktionellen Integration
Angepasstes Fortschreiten ist der Schlüssel: zuerst bewusstes Wahrnehmen und sanftes Aktivieren, dann schrittweise Erhöhung von Komplexität, Last und Alltagsrelevanz — immer mit dem Prinzip „low load, high awareness“. Beginne klein, erhöhe nur, wenn folgende Kriterien erfüllt sind: die Aktivierung lässt sich zuverlässig spürbar (nicht schmerzhaft) ausführen, die Atmung bleibt ruhig (kein Pressen oder Atemanhalten) und es treten keine verstärkten Symptome (z. B. mehr Inkontinenz, Schmerzen) auf.
Praktischer Stufenaufbau (Beispiel):
- Stufe 0 – Sensibilisierung: tägliche Wahrnehmungsübungen (Body‑Scan, punktuelle Berührung), 5–10 Minuten, Ziel: Beckenboden und Atmung bewusst unterscheiden lernen.
- Stufe 1 – Isolierte, kleine Aktivierung (Liegen): kurze „Fein-Kontraktionen“ (Quick‑lifts, 1–2 s) 3×10 und leichte Halteübungen 3×5 (je 5–10 s), 1–2×/Tag. Fokus auf inneres „Liften“ ohne Halten des Atems.
- Stufe 2 – Positionen verändern (Sitzen → Stehen): dieselben Übungen in Sitz und Stand, Verlagerung auf aufrechter Haltung, Variante: 3 Serien à 8–10 Wiederholungen halblanger Haltephasen (5–8 s).
- Stufe 3 – Integration in statische Kombinationsaufgaben: Aktivierung während leichter Aktivität (Beinheben im Liegen, aufrechte Balance), Einbau von transversus‑ und multifidus‑Ansteuerung; 2–3×/Woche Progression in Schwierigkeit.
- Stufe 4 – Dynamik und funktionelle Belastung: koordinierte Aktivierung bei kontrollierten Mehrgelenksbewegungen (modifizierte Brücke, Bird‑Dog, tiefe Kniebeuge mit Atemkoordination), leichte Zusatzlasten (z. B. Wasserflasche, Rucksack), immer mit Atemrhythmus (ausatmen/kontrahieren).
- Stufe 5 – Alltagsintegration: automatische Aktivierung bei Heben, Tragen, Treppensteigen, Husten/Niesen — Fokus verschiebt sich von „internem Spüren“ zu „externem Ziel“ (z. B. sicher heben ohne Leckage).
Konkrete Dosierungsempfehlungen (als Orientierung):
- Schnell‑Kontraktionen: 8–15 Wiederholungen, 1–2 Serien, 1–2× täglich.
- Halteübungen (low load): 3–5 Wiederholungen à 5–10 s, 1–2 Serien, täglich.
- Aufbauend: Haltezeiten langsam auf 10–15 s erhöhen, Serienanzahl moderat steigern; Ausdauerübungen (bis 30 s) erst nach sicherer Koordination und guter Atemtechnik.
Wesentliche technische Hinweise:
- Atemkoordination: Ausatmen beim aktiven „Liften“; kein Pressen nach unten oder Luft anhalten (keine Valsalva).
- Taktiler Cueing/Visualisierung: Innenheben, nicht „Halten wie beim Wasserlassen beenden“ als alleiniges Bild — besser: inneres Anheben + leichte Spannung zur Wirbelsäulenstabilisierung.
- Fokuswechsel: Anfangs interne Aufmerksamkeit (Sensorik) stärken; bei zuverlässiger Kontrolle schrittweise auf externe Aufgabenziele umstellen (z. B. „sicher aufstehen“, „sicher heben“), um Automatisierung zu fördern.
- Progressionsprinzipien: erst Positionswechsel, dann Bewegung, danach Last und Geschwindigkeit erhöhen. Immer erst steigern, wenn Sauberkeit der Bewegung gewährleistet ist.
Wann langsamer vorgehen oder zurückstufen:
- Auftreten von Schmerzen, vermehrter Inkontinenz, ungewolltem Pressen oder Atemanhalten → sofort Intensität reduzieren und ggf. fachliche Abklärung suchen.
- Wenn die Aktivierung nicht spürbar ist nach mehreren Wochen, ist eine Untersuchung/Therapie durch Physiotherapie empfehlenswert.
Kurzfristiger Planvorschlag (4–8 Wochen):
- Woche 1–2: Sensibilisierung + supine Basics (täglich).
- Woche 3–4: Übertragung in Sitzen/Stehen, Einführung leichter dynamischer Übungen (3×/Woche).
- Woche 5–8: Komplexe, funktionelle Übungen und Alltagsintegration, sukzessive Erhöhung von Last/Geschwindigkeit (2–3×/Woche gezieltes Training, tägliche Mikro‑Routinen).
Erfolg messen: Qualität vor Quantität — Fortschritt an der sauberen Ausführung, besserer Atemkoordination, weniger Symptomen in Alltagssituationen und zunehmender Automatisierung während funktioneller Aufgaben. Wenn diese Zeichen sichtbar sind, gilt: weiter integrieren, Variation und Belastung behutsam steigern.
Praktische Übungssequenzen (strukturierter Leitfaden)
Wahrnehmungsübungen: Body-Scan, punktuelle Berührung, Visualisierung
Zu Beginn: nähere dich diesen Übungen mit Neugier statt mit dem Ziel, sofort etwas „richtig“ zu machen. Langsam, ruhig atmen, keinen Druck ausüben und bei Schmerz die Übung abbrechen und ggf. fachlichen Rat einholen.
Beginne im Liegen (Rückenlage mit leicht angewinkelten Knien) oder im Sitzen auf einer stabilen, weichen Oberfläche — je nachdem, was für dich angenehm ist. Schließe wahlweise die Augen, lockere die Kiefer- und Schultermuskulatur und richte die Aufmerksamkeit wohltuend nach innen.
Body‑Scan (ca. 5–10 Minuten)
- Ziel: feine Wahrnehmung entlang des Körpers aufbauen und Spannungsunterschiede entdecken.
- Vorgehen: Richte deine Aufmerksamkeit systematisch von den Füßen zum Kopf (oder umgekehrt). Verweile 10–30 Sekunden bei jedem Bereich (Füße, Waden, Oberschenkel, Becken/Leisten, Gesäß, unterer Rücken, Bauch, Brustkorb, Schultern, Hals, Kopf). Nimm wahr: Temperatur, Schwere/Leichtigkeit, Pulsationen, Atmungsbewegung, eventuell Schmerz/Unbehagen.
- Speziell für Beckenboden/Rücken: Wenn du beim Bereich Becken/Leisten ankommst, beobachte die Atembewegung dort — hebt/senkt sich der Bauch, bewegt sich das Zwerchfell, spürst du etwas im Damm/Schambereich oder unteren Rücken? Versuche nicht zu verändern, nur zu registrieren.
- Tipps: Atme entspannt durch die Nase. Wenn die Aufmerksamkeit abschweift, freundlich zurücknehmen. Variationen: kürzere Scan-Zyklen mehrmals täglich (1–2 Minuten) oder ein längerer einmal täglich.
Punktuelle Berührung / „Mapping“ mit der Hand (5–15 Minuten)
- Ziel: taktile Anker setzen, lokale Sensitivität erhöhen, sichere Selbstkartierung.
- Grundprinzip: sanfte, ruhige Berührung genügt — kein Druck, kein Grätschversuch. Nur äußere Berührung, keine vaginalen/analen Untersuchungen ohne Einverständnis und fachliche Anleitung.
- Vorgehen (äußere Bereiche): Lege leicht die Fingerspitzen an den unteren Bauch knapp über dem Schambein, an den Innenoberschenkeln, an den Knochen des Beckenrings (vorn am Schambein, seitlich am Darmbeinkamm) und am Kreuzbein/unteren Rücken. Halte jede Position 5–10 Atemzüge. Beobachte: verändert sich die Hautempfindung, die Atmung, Wärme, Kribbeln oder muskuläre Reaktion?
- Feineres Mapping des Damms/Perineums: mit einem oder zwei sauberen, warmen Fingern leicht an der Haut zwischen After und Geschlechtsorgan (äußerlich) berühren — nur wenn es angenehm ist. Ziel ist Wahrnehmung, nicht Manipulation.
- Für Menschen mit Empfindlichkeit/Schmerz: kurze Berührung nur paar Sekunden, evtl. mit einem weichen Tuch oder Pinsel beginnen, um Überstimulation zu vermeiden.
- Progresion: ausdauernder Kontakt bis du Unterschiede zwischen links/rechts oder innen/außen unterscheiden kannst. Dokumentiere, wo du mehr/ weniger fühlst.
Visualisierung (2–5 Minuten; kann auch in Bewegung eingesetzt werden)
- Ziel: bildhafte Verbindung schaffen zwischen innerer Wahrnehmung, Atmung und muskulärer Steuerung.
- Einfache Bilder:
- Aufzugsbild: der Beckenboden ist wie ein sanfter Aufzug, der beim Einatmen leicht absinkt und beim Ausatmen wieder hochfährt — keine Kraftanstrengung, nur Bewegungsempfinden.
- Hängemattenbild: der Beckenboden ist eine weiche Hängematte, die bei Ausatmung sich leicht hebt und beim Einatmen entspannt tiefer hängt.
- Blütenbild: beim Ausatmen schließen sich Blütenblätter leicht; beim Einatmen öffnen sie sich wieder — betone sanfte, rhythmische Bewegung.
- String/Drawstring: ein Pulloverkordel zieht den Beckenboden sanft nach oben beim Ausatmen — sehr kurz und subtil.
- Vorgehen: kombiniere die Visualisierung mit dem Atem (z. B. 4 s Einatmen — Bild „Hängematte nimmt zart Gewicht auf“ — 6 s Ausatmen — Bild „Hängematte hebt sich leicht“). Achte auf innere Resonanz: Bild sollte kein Zwang erzeugen; wechsle bei Unwohlsein.
- Fortgeschritten: stell dir die Verbindungslinien vom Zwerchfell zum Beckenboden und zur Lendenwirbelsäule als elastisches Band vor, das bei jeder Atmung Länge und Spannung anpasst.
Kombination und Integration
- Reihenfolge: Body‑Scan → punktuelle Berührung → Visualisierung ergibt oft die beste Verankerung. Dauer insgesamt 10–20 Minuten; als Kurzvariante reichen 3–5 Minuten am Morgen oder beim Pausenrhythmus.
- Alltagsintegration: „Micro‑Spür‑Momente“ (30–60 s) z. B. beim Zähneputzen oder an der Ampel — kurze Aufmerksamkeit auf Atmung und Beckenboden, eine sanfte Visualisierung.
- Dokumentation: notiere kurz vor/nach der Übung, ob sich etwas verändert hat (z. B. warme/weniger Verspannung/keine Änderung). Das schärft die Wahrnehmung über Wochen.
Fehler, Hinweise und Sicherheit
- Nicht pressen oder „fest zusammenziehen“ — Ziel ist Sensibilität, nicht maximale Kontraktion.
- Bei neuem, intensiven Schmerz, Blutungen (z. B. postpartum) oder nach Operationen: Übung abbrechen und mit einer Physiotherapeutin / Ärztin klären, welche Kontakte/Internals erlaubt sind.
- Bei großer Schamempfindung: behutsam vorgehen, nur externe Berührung oder mit einem Tuch, oder unter Anleitung einer vertrauten Fachperson.
- Wenn die Übung Frustration auslöst, kürze die Dauer und fokussiere auf Atmung oder einen neutralen Körperteil (z. B. Hand) bis die innere Ruhe zurückkehrt.
Kurzskript zum Mitnehmen (ca. 2 Minuten)
- Setze dich bequem. Drei tiefe, langsame Atemzüge.
- Lenke die Aufmerksamkeit in den unteren Bauch/Beckenbereich: was spürst du? Nimm zwei Atemzüge, ohne etwas zu verändern.
- Lege eine Hand leicht auf den unteren Bauch, die andere auf den unteren Rücken. Nimm wahr, wie sich die Hände beim Atmen bewegen.
- Stelle dir ein Bild vor (z. B. Aufzug oder Hängematte) und begleite drei Atemzüge mit diesem Bild.
- Öffne die Augen, dehne kurz die Schultern, notiere ein Wort, das deine Wahrnehmung beschreibt.
Diese Übungen sind Grundlagen: regelmäßig und ohne Druck angewendet schärfen sie die sensomotorische Verbindung von Beckenboden und Rücken und erleichtern später die gezielte Kraft‑ und Funktionsarbeit.
Atem- und Zwerchfellübungen: Verbindung Atem – Beckenboden
Beginne mit dem einfachen Prinzip: Atmen heißt nicht nur Luft bewegen, sondern das Zwerchfell und der Beckenboden nehmen rhythmisch an der Druck- und Längenveränderung des Rumpfes teil. Ziel der Übungen ist, diese Verbindung zu spüren und sanft zu koordinieren — nicht zu pressen. Arbeite nach dem Prinzip „low load, high awareness“: langsam, mit wenigen Wiederholungen, konzentriert.
Grundlagen und Wahrnehmung
- Beim Einatmen senkt sich das Zwerchfell und der Bauch wölbt sich leicht vor; der Beckenboden wird dabei tendenziell länger und etwas nach unten verlagert. Beim Ausatmen hebt das Zwerchfell, der Bauch flacht ab und der Beckenboden zieht sich in einer feinen, kontrollierten Art wieder nach oben. Die Empfindung ist oft sehr subtil — suche nach einer leichten, kurzen Hebung, nicht nach maximaler Kraft.
- Vermeide Atemanhalten (Valsalva) und starkes Pressen. Halte die Schultern ruhig und die Kiefermuskulatur entspannt.
Einstiegsübung 1 — Diaphragmale Grundatmung (Liegen/aufrecht)
- Lege eine Hand auf den Brustkorb, die andere auf den unteren Bauch (oder setze dich aufrecht mit Händen auf dem Bauch).
- Atme sanft durch die Nase ein, so dass hauptsächlich der Bauch sich hebt, die Brust ruhig bleibt (3–4 Sekunden).
- Ausatmen langsam durch die Nase oder leicht gespitzte Lippen (4–6 Sekunden), dabei die Bauchdecke sanft tiefgestellt fühlen.
- Wiederhole 8–10 Atemzyklen; Ziel: ruhige, tiefe Bauchatmung ohne Halten.
Einstiegsübung 2 — Wahrnehmung Beckenboden mit Atemfluss (Liegen)
- In Rückenlage, Beine angewinkelt, Füße hüftbreit. Nachdem die diaphragmale Atmung sitzt, füge beim Ausatmen eine sehr feine Beckenboden-Hebung hinzu: stell dir vor, ein Aufzug fährt 1–2 Stockwerke nach oben — kurz anspannen, dann beim nächsten Einatmen loslassen und „aufatmen“ lassen.
- Die Anspannung soll kurz und mild sein (keine Kraftexplosion), etwa 1–2 Sekunden halten, dann vollständig entspannen.
- 6–10 Wiederholungen; Pause zwischen den Serien.
Progression: Position und Timing
- Sitzend → Stehend: gleiche Sequenz in aufrechter Haltung üben, da Aufrichtung und Schwerkraft die Koordination verändern.
- Bewegungsintegration: beim Beckenkippen (pelvic tilt) oder kleinem Hüftheben die Atem-Boden-Koordination beibehalten: Einatmen beim Kippen/Erweiterung, Ausatmen + leichte Beckenboden-Hebung bei Aufrichtung/Anspannung.
- Alltagsintegration: bevor du etwas Hebst oder beim Husten/niesen, ausatmen und eine subtile Beckenboden-Anspannung als „Voraktivierung“ einsetzen (keine starke Pressbewegung).
Varianten für unterschiedliche Bedürfnisse
- Schwacher/”hypotoner” Beckenboden: stärkerer Fokus auf gezielte, kontrollierte Hebungen beim Ausatmen; längere Pausen zur Erholung; langsam die Intensität steigern.
- Überaktiv/”hypertoner” Beckenboden (spannungsbetont, Schmerzen): Priorität auf Entspannung mit langen Ausatmungen, längere Exspirationen (z. B. 5–7 s), intensive Entspannungs- und Löseübungen statt forcierter Kegels; Atemrhythmus nutzen, um Loslassen zu üben (bei Schmerzen mit TherapeutIn abklären).
- Postpartum/Prolapsverdacht: sehr sanft beginnen, keine starken, schnellen Kontraktionen; vor intensiver Arbeit ärztlichen Rat einholen.
Kombinationsübung — „Sanfte Elevator-Atmung“ (für Integration)
- Sitzend oder liegend: atme tief ein — fühl die Länge; beim Ausatmen ziehe den Beckenboden leicht nach oben (Stockwerk 1), beim nächsten Ausatmen ziehe noch etwas mehr (Stockwerk 2), dann entspanne vollständig beim Einatmen.
- Ziel: Kontrolle über graduelle Aktivierung und vollständige Loslösung. 5–8 Zyklen.
Praktische Hinweise und Dosierung
- Beginne mit 5–10 Minuten, 1–2× täglich; später 2–3× täglich oder in kurzen „Spür-Momenten“ (z. B. beim Zähneputzen) einbauen.
- Achte auf Qualität statt Quantität: lieber wenige, bewusste Wiederholungen als viele unkonzentrierte.
- Häufige Fehler: Brustatmung statt Bauchatmung, Pressen bei Ausatmung, zu starke/zu lange Haltephasen. Korrigiere durch langsames Tempo und äußere Rückmeldung (Hand auf Bauch, Spiegel, Berührung der Schambeinäste/unteren Bauchregion zur Orientierung).
Wann abbrechen bzw. Fachkontakt
- Treten Schmerz, verstärkte Inkontinenz oder Schweregefühl/Prolaps-Symptome auf, sofort reduzieren und fachärztlichen bzw. physiotherapeutischen Rat suchen.
- Wenn Unsicherheit über die richtige Aktivierung besteht, ist eine Sitzung mit einer spezialisierten PhysiotherapeutIn / BeckenbodenexpertIn sinnvoll, um Feinsinnigkeit und Koordination unter Anleitung einzuüben.
Kurz zusammengefasst: Atme tief in den Bauch, spüre die Längenänderung, und füge beim Ausatmen eine sehr feine, kontrollierte Beckenboden-Hebung hinzu. Trainiere langsam, regelmäßig und achtsam — zuerst in Ruhepositionen, dann integriert in alltagsnahe Bewegungen.
Feine Beckenbodenaktivierung: Liegen → Sitzen → Stehen
Zuerst kurzes Einstimmen: bevor Sie mit Aktivierungen beginnen, atmen Sie 2–3-mal tief in den Bauch (Zwerchfellatmung), finden eine neutrale Beckenstellung (nicht stark nach vorne oder hinten gekippt) und denken „low load, high awareness“ — kleine, bewusste Impulse statt maximaler Anspannung. Nutzen Sie zur Wahrnehmung die Hände: eine Hand leicht auf den unteren Bauch oberhalb des Schambeins, eine Hand auf den inneren Oberschenkeln oder am Damm (äußerlich) — oder schauen mit einem Spiegel, um perineale Bewegungen zu beobachten.
Allgemeines Bewegungsschema für jede Position (Liegen → Sitzen → Stehen)
- Wahrnehmung: 3–5 ruhige Atemzüge, beobachten, wo Spannung ist.
- Feine Aktivierung: am Ende einer Ausatmung einen sanften, kurzen Zug in Richtung Körpermitte/oben im Beckenboden spüren (kein Pressen, kein Luftanhalten). Vorstellung: leichter „Hochzieh“-Impuls im Damm, wie ein sehr schwaches Heben von innen.
- Halten: anfänglich 3–5 Sekunden halten, dann bewusst loslassen und 3–5 Sekunden komplett entspannen. 6–10 Wiederholungen als Satz, 1–3 Sätze pro Einheit.
- Varianten: „slow holds“ (langsames Anspannen/Halten) und „flicks“ (schnelle, kurze Kontraktionen, 1 s Anspannung/1 s Pause).
A. Liegen (am einfachsten für Feineinstieg)
- Ausgang: Rückenlage, Beine hüftbreit, Knie gebeugt, Füße flach auf dem Boden. Alternativ Seitenlage für mehr Komfort.
- Ziel: höchste Sensibilität, minimale Schwerkraftlast.
- Anleitung: Atmen, Becken neutral. Leichter innerer Zug bei Ausatmung; fühlen, wie die Hand am Unterbauch leicht nach innen bleibt und die Dammregion eine subtile Hebung zeigt. Keine Kieferspannung, keine Halteatmung.
- Dosierung: 1–2 Minuten Wahrnehmungsübungen + 1 Satz 6–10 Aktivierungen (3–5 s) + 1 Satz 10 schnelle „flicks“. Bei Unsicherheit: einmalig kurz beim Wasserlassen den Harnstrahl stoppen, nur als Lernhinweis (nicht regelmäßig üben).
B. Sitzen (mittleres Schwierigkeitssniveau)
- Ausgang: auf einem Stuhl, Beckenkamm über den Sitzbeinhöckern, aufrechte, entspannte Wirbelsäule, Füße flach, Gewicht gleichmäßig.
- Ziel: Integration in aufrechter Haltung, leichte Erhöhung der Belastung.
- Anleitung: Wieder die Atemsequenz; beim Ausatmen feiner Zug des Beckenbodens, halten 3–6 s, bewusst entspannen. Achten, dass die Schultern, der Bauch und Gesäß nicht verkrampfen. Nutzen Sie gegebenenfalls eine kleine Sitzkissenrolle, um das Bewusstsein für die Sitzbeinhöcker zu schärfen.
- Progression: nach sicherem Gefühl Einbauen von kleinen Bewegungen (leichtes Vor-/Zurückkippen des Beckens) bei gleichzeitigem Beckenbodenzug, um Koordination zu fördern.
C. Stehen (höchste Basislast)
- Ausgang: aufrechter Stand, Füße hüftbreit, Knie leicht weich, Gewicht gleichmäßig.
- Ziel: Anwendung unter Alltagsbelastung.
- Anleitung: wie zuvor: atmen, feiner Zug bei Ausatmung, halten 3–10 s, vollständig lösen. Achten, dass Sie nicht in den Bauch pressen oder in die Rippen atmen. Vermeiden Sie Mitanspannung von Gesäß oder Oberschenkeln; wenn diese aktiv werden, reduzieren Sie die Intensität.
- Funktionelle Steigerungen: leichte Armbewegungen über Kopf, Gewichtsverlagerung auf ein Bein, kleine Drehungen — dabei immer den feinen Beckenbodenimpuls kontrolliert auslösen.
Fehler, die Sie vermeiden sollten
- Pressen oder Atemanhalten (Valsalva).
- Starke Aktivierung der äußeren Bauchmuskulatur, Kiefer oder Schultern.
- „Mehr ist besser“: zu feste, langanhaltende Spannung kann zu Überaktivität und Schmerz führen.
- Regelmäßiges Üben des Anhaltens des Harnflusses als Trainingsmethode (nur einmalig zur Wahrnehmungsfindung).
Spezielle Übungen zur Ergänzung
- Schnellreaktionstraining („quick squeezes“): 10 sehr kurze Kontraktionen (0,5–1 s) vor Husten/Niesen/Anheben (hilft bei Belastungsinkontinenz).
- Kombi mit Atem: Einatmung—entspannen, Ausatmung—leichter Zug; bei Unsicherheit die Übung ausschließlich in Ausatmungsphase ausführen.
Progressionsvorschlag über Wochen (Orientierung)
- Woche 1–2: Fokus Liegen, jeden Tag kurze Einheiten (5–10 min).
- Woche 3–4: Sitzen hinzufügen, 1–2× täglich.
- Ab Woche 5: Stehen und funktionelle Aufgaben integrieren; allmählich Dauer und Komplexität erhöhen.
Wann umrüsten/ärztlichen Rat holen
- Bei Schmerz im Beckenboden, neu aufgetretenem Blutverlust (postoperativ/postpartum), oder wenn die Übungen Schweregefühl/Verschlechterung verursachen — Pause und Abklärung durch Physiotherapie/Ärztin/Arzt.
Kleine Merkhilfe für den Alltag: fünfmal kurz und bewusst anspannen beim Zähneputzen, in der Schlange stehen oder beim Aufstehen — so wird aus dem Training langsam Gewohnheit.
Tiefe Rumpfmuskulatur und Rückenstabilität: Transversus-, Multifidus-Übungen
Beginne mit dem Ziel: feine, koordinierte Aktivität der tiefen Rumpfmuskulatur (Musculus transversus abdominis, tiefe Lendenmuskulatur/Multifidi) aufzubauen — nicht mit maximaler Kraft, sondern mit Kontrolle, Timing und Atemkoordination. Arbeite nach dem Prinzip „low load, high awareness“: viele kurze, bewusste Aktivierungen (3–15 Sekunden) statt wenige schwere Kontraktionen.
Position und Körperwahrnehmung: Suche zuerst eine neutrale Wirbelsäulen‑ und Beckenausrichtung (keine starke Lordose, kein starkes Kippen). Lege eine Hand flach quer über den Unterbauch (unterhalb des Bauchnabels, Richtung Schambein) um den Transversus zu fühlen; die Fingerkuppen über den tiefen Lendenmuskeln (je 1–2 cm neben die Dornfortsätze der Lendenwirbelsäule) zur Palpation des Multifidus. Atme ruhig in die seitlichen Rippen und das Zwerchfell (Bauchatmung), vermeide Brustverschluss und Pressen.
Grundübung 1 — Bewusste Transversus‑Aktivierung (supin): Lage: Rückenlage, Hüfte und Knie angewinkelt. Atme ein in den Bauch, beim sanften Ausatmen „ziehe“ den Bauchnabel leicht Richtung Wirbelsäule, ohne das Becken zu kippen oder die Rippen nach innen zu drücken. Halte 5–10 Sekunden, normal weiteratmen (kein Luftanhalten). 8–12 Wiederholungen. Hinweis: Ziel ist ein flacher, stabilisierender Zug, nicht starkes „Einsaugen“.
Grundübung 2 — Dead Bug (koordinativ, supin): Rückenlage, Arme zur Decke, Beine Hüftwinkel ~90°. Aktiviere kurz Transversus (wie oben), strecke abwechselnd ein Bein und den gegen‑überliegenden Arm kontrolliert ab, ohne dass Becken oder unterer Rücken wegdrücken. 6–10 Wiederholungen pro Seite, Fokus auf Stabilität während der Bewegung.
Grundübung 3 — Multifidus‑Set / segmentale Aktivierung (quadruped): Auf allen Vieren, neutrale Wirbelsäule. Hebe einen Arm leicht vom Boden und beobachte, ob auf der gegenüberliegenden Seite der Multifidus spontan mitarbeitet (kleine, lokale Spannung entlang der Lendenwirbelsäule). Varianten: kleine, gezielte „Liften“ eines Dornfortsatzes unter der Fingerkuppe (segmentales Anspannen) – sehr kurz (2–5 s), 10–15x. Diese Übung trainiert die feine, segmentale Rückenmuskulatur.
Fortgeschrittene Basisübung — Bird‑Dog (quadruped → funktionell): Aus der neutralen Quadrupedposition kontrolliert einen Arm und das diagonale Bein gleichzeitig heben, 4–10 s halten, Rücken stabil halten, Atmung gleichmäßig. 6–10 Wiederholungen pro Seite. Progression: längere Haltezeiten, kleine Gewichte, kontrollierte Bewegungsgeschwindigkeit.
Stehende/antirotatorische Übungen (funktionelle Integration): Pallof‑Press (leichte Band‑Variante) oder einarmiges Halten vor dem Körper: Transversus sanft anspannen, Rumpf ohne Rotation halten, 8–12 Wiederholungen oder 2–3 Haltezyklen à 10–20 s. Gut für Alltagsaufgaben (Tragen, Drehen).
Integration mit Beckenboden und Atmung: Koordiniere bei allen Übungen eine sanfte, submaximale Beckenbodenaktivierung (leichter „Hebe‑Impuls“) und eine tiefe, kontrollierte Ausatmung — nicht pressen. Cue: „Atme in die Seiten- und Rückenrippen, beim Ausatmen spüre eine leichte, unterstützende Aktivierung im unteren Bauch und Beckenboden.“ Vermeide Valsalva/Vorspannen bei Atemanhalt.
Dosierung, Tempo und Progression: Starte mit 1–2 Sätzen pro Übung, 8–12 Wiederholungen bzw. 6–10 Halten à 5–10 s, täglich kurze Sessions (5–15 min) zur Wahrnehmung, 2–3× pro Woche etwas längere Trainings mit Progression (mehr Sätze, längere Haltezeiten, funktionelle Integration). Erhöhe Intensität graduell: supin → quadruped → sitzen → stehen → dynamische Alltagssituationen.
Fehlerbilder und Korrekturen: Wenn der untere Rücken stark in die Matte gedrückt wird oder wegdrückt, zu stark in die Rippen geatmet wird, die Schultern hochziehen oder gehalten wird, korrigiere zu weniger Bewegungsumfang und bewussterer Atemführung. Bei Pressen, Schmerzen oder verstärkter Inkontinenz sofort zurücknehmen und gegebenenfalls Fachperson kontaktieren.
Modifikationen: Für postpartum‑geeignete Varianten sehr niedrig beginnen (wenige Sekunden, viel Atemfokus), bei starken Schmerzen oder neurologischen Ausfällen nur unter therapeutischer Anleitung. Für Fortgeschrittene: zusätzliche Belastung durch Einbeinstand, instabile Unterlagen, kombinierte Rotations‑/Hebebewegungen unter Kontrolle.
Einfache Selbstkontrolle des Fortschritts: Halte die Wirbelsäulenneutralität während eines 10‑sekündigen Bird‑Dog und bewerte, ob du Atmung und Beckenboden währenddessen koordinieren kannst. Gelingt dies mit geringem Schmerz und ohne Pressen, kann die Übung progressiv belastet werden.
Abschließend: Priorisiere saubere, kleine, wiederholte Aktivierungen mit aufmerksamem Atem‑ und Beckenboden‑Bezug vor großen, starken Bewegungen. So entsteht langfristig eine belastbare, spürbare und funktionell integrierte tiefe Rumpfmuskulatur.
Kombinierte funktionelle Übungen: Atmung + Beckenboden + Aufrichtung (z. B. modifizierte Brücke, Bird-dog)
Ziel der kombinierten Übungen ist, Atmung, feine Beckenbodenaktivierung und aufrechte Rumpfhaltung gleichzeitig zu verknüpfen — so dass Kraft in alltäglichen Bewegungen sicher und spürbar zum Einsatz kommt. Wichtig: langsam starten, bewusst atmen, kein Pressen oder Luftanhalten.
Allgemeine Hinweise zu Haltungs- und Atemkoordination
- Ausgangshaltung: neutrale Beckenstellung (leichte Lordose akzeptabel, nicht überstrecken), Rippenkasten locker über dem Becken, Kinn leicht eingezogen.
- Atemmuster: diaphragmatische Einatmung (Bauch-/Rippenkorb weitet sich), Ausatmung als aktive, aber sanfte Phase. Bei der Ausatmung eine leichte, innere Aktivierung des Beckenbodens wahrnehmen (kein kraftvolles „hochziehen“, eher subtile Verkürzung/Schließen).
- Cueings: „stell dir vor, du schließt einen Reißverschluss vom Schambein Richtung Steißbein“, „sanft in den Boden einatmen, beim Ausatmen inneres Band leicht anziehen“.
- Vermeide: Pressen/Anhalten der Luft (Valsalva), starke Kiefer/Schulterspannung, Aufrichten über Haltemuskulatur allein (statt über gezielte Aktivierung).
Modifizierte Brücke — Verbindung Atmung + Beckenboden + Aufrichtung
- Ausgang: Rückenlage, Beine hüftbreit, Füße nahe am Gesäß, Arme locker neben dem Körper.
- Vorbereitung: 2–3 tiefe Bauchatmungen; beim Einatmen wahrnehmen, wie der Bauch/Rippen sich weitet.
- Ausführung: langsam ausatmen, während du den Beckenboden sanft aktivierst; das Becken kontrolliert vom Boden wegschieben bis zur Hüftstreckung (nicht in die Lendenwirbelsäule pressen). Hüftkämme zeigen parallel nach vorne. Halte aktivierte, aber entspannte Atmung (kein Luftanhalten).
- Halten: 3–6 Sekunden halten, dabei weiter ruhig atmen; beim Lösen einatmen und Wirbel für Wirbel abrollen.
- Dosierung: 6–10 Wiederholungen, 2–3 Serien; bei hoher Aufmerksamkeit lieber weniger Wiederholungen mit sauberer Wahrnehmung.
- Progressionen: längeres Halten (10–15 s), einbeinige Brücke (ein Bein gestreckt), Widerstandsband über den Oberschenkeln, kleine Pulses (leichte Auf- und Abbewegung) während kontrollierter Ausatmungen.
- Regressionen: nur leichtes Anheben der Hüfte (Mini-Bridge), reines Pelvic-floor-Engagement ohne Hebung, wenn Schmerzen oder Unsicherheit bestehen.
Bird‑Dog (diagonale Stabilität) — dynamische Integration
- Ausgang: Vierfüßlerstand, Hände unter den Schultern, Knie unter den Hüften. Neutraler Rücken, Blick zum Boden.
- Vorbereitung: 1–2 tiefe Atemzüge; beim Einatmen Spannung aufbauen, beim Ausatmen leichte Beckenbodenaktivierung.
- Ausführung: beim Ausatmen den rechten Arm nach vorne und das linke Bein nach hinten ausstrecken, Pelvic-floor‑Impuls leicht anziehen und transversalen Bauch einbeziehen, sodass die Wirbelsäule neutral bleibt. Keine starke Rotation oder Hohlkreuzbildung. Halten für 3–6 s, dann langsam zurück. Seite wechseln.
- Dosierung: 6–8 Wiederholungen pro Seite, 2 Serien; Fokus auf Qualität vor Quantität.
- Progressionen: längere Haltezeit, langsamere Bewegungen, leichte Gewichtsverlagerung auf einen Arm/Knie, Gegenseitiges Umgreifen mit Blickrichtung (koordinativ anspruchsvoller).
- Regressionen: nur Arm- oder Beinverlängerung statt beidem gleichzeitig; kleinere Bewegungsamplitude.
Kombinationssequenz (Beispiel, 10–15 Minuten)
- Aufwärmen: 2 Minuten sanfte Atmung + Mobilisation Becken (pelvic tilt) im Stand oder Rückenlage.
- Modifizierte Brücke: 8 WH, 4–6 s Haltephase.
- Bird‑Dog: 6 WH pro Seite, 4 s Haltephase.
- Leichte funktionelle Integration: im Stand hüftbreiter Stand → kleine Kniebeuge / Heben einer imaginären Einkaufstasche: beim Aufrichten ausatmen + Pelvic‑floor‑Cue. 8 WH.
- Abschluss: 1–2 Minuten ruhiges Spüren im Liegen (Body‑Scan).
Fehlerbilder und Korrekturen
- Fehler: Luft anhalten/pressen → Korrektur: Erinnerung an sanfte Ausatmung und „Zip“-Bild.
- Fehler: übermäßiges Heben der Lendenwirbelsäule (Hohlkreuz) bei Brücke → Korrektur: weniger Höhe, bewusst Wirbel für Wirbel heben, Becken leicht kippen.
- Fehler: starke Rotation beim Bird‑Dog → Korrektur: kleinere Bewegungsamplitude, Blick neutral halten, Spannung im seitlichen Rumpf bewusst regulieren.
- Fehler: Beckenboden spürt sich „zu angespannt“ an → Korrektur: längere Pausen, zusätzliche Entspannungsübungen (z. B. Bauchatmung), ggf. weniger Wiederholungen.
Integration in Alltag und Progression
- Micro‑Routine: 2–3 kurze Sequenzen pro Tag (z. B. morgens, mittags, abends) — besser als eine einzige lange Session.
- Progression nach Wahrnehmung: erst sauberer koordinierten Ablauf ohne Beschwerden, dann Intensität/Last erhöhen (Mehr Wiederholungen, einbeinige Variante, Gewicht).
- Transfer: die gleiche Atem‑+Pelvic‑floor‑Koordination bei Heben, Treppensteigen oder Kleidung anziehen bewusst anwenden: vorbereitend einatmen, beim kraftaufwändigen Teil ausatmen und Pelvic‑floor‑Impuls einsetzen.
Kontraindikationen und Vorsicht
- Bei akuten oder neu aufgetretenen Schmerzen, starkem Druckgefühl im Becken, Blutungen oder bekannten schwergradigen Beckenbodensenkungen vor Übungsbeginn ärztliche/therapeutische Abklärung einholen.
- Bei Unsicherheit über die richtige Aktivierung sollte ein Termin bei einer spezialisierten Physiotherapeutin / Hebamme erwogen werden, um Fehleinschätzungen zu vermeiden.
Kurzer Merksatz zum Abschluss: langsam, atemgeführt und mit feinem Beckenboden‑Impuls üben — Qualität geht vor Quantität; so wird Aufrichtung und Funktion in Alltagshandlungen übertragbar.
Alltagsübungen: Heben, Tragen, Treppensteigen mit Spür-Fokus
Vor jeder Alltagsbewegung kurz innehalten: Atem kurz beobachten, Beckenboden leicht anfühlen (keine maximale Anspannung, eher eine sanfte Halte‑/Verbindungsqualität) und die Füße bewusst spüren. Diese 1–3 Sekunden „Spür‑Check“ reduzieren Verletzungsrisiko und bringen Wahrnehmung in den Ablauf.
Heben (z. B. vom Boden aufheben)
- Vorbereitung: Stand hüftbreit, Gewicht gleichmäßig auf beiden Füßen, Blick leicht nach vorn. Objekt nah am Körper positionieren.
- Atem/Beckenboden: tief einatmen, Zwerchfell kurz spüren; beim Ausatmen sanftes, submaximales „Anheben“ des Beckenbodens und leichte Aktivierung des tiefen Rumpfes (Transversus) — kein Luftanhalten oder Pressen.
- Technik: Knie beugen und/oder Hüftbeuge (je nach Objekt) — Rücken neutral halten, Brustkorb nicht komplett einknicken. Objekt dicht am Schambein halten, mit Kraft aus den Beinen und Hüften hochdrücken.
- Absicherung: Beim Aufrichten weiterhin atmen, Beckenboden gehalten, Schultern entspannt. Beim Absetzen dieselbe Reihenfolge rückwärts: vorbereiten → kontrolliert senken.
- Fehler vermeiden: Rundrücken, Arme völlig ausgestreckt, Last weit vom Körper weg tragen, Luft anhalten (Valsalva).
- Progression: zuerst leichte Objekte (Wasserflasche), 5–10 kontrollierte Wiederholungen üben; erst Gewicht erhöhen, wenn Technik stabil ist.
Tragen (z. B. Einkaufstaschen, Kind)
- Haltung: Last immer möglichst nah am Körper tragen; beide Seiten ausgleichen oder regelmäßig die Seite wechseln.
- Atem/Spür‑Ritual: vor jedem Gang kurz einatmen, beim ersten Schritt ausatmen und sanfte innere Spannung aufbauen. Diese bleibt dynamisch — nicht dauerhafter „Knetballen“ im Bauch.
- Wege optimieren: kürzere Wege, häufigere Pausen, Rollhilfen nutzen; bei längeren Tragezeiten Schultern und Hände zwischendurch entlasten.
- Balanceübung: beim sicheren Stehen einbeinig leicht den Fuß heben (5–10 s) während der Beckenboden und Atemrhythmus gehalten werden — trainiert Stabilisierungsfunktion beim Tragen.
- Variation: Rucksack mit beiden Schulterriemen (bei schwereren Lasten) statt einseitigem Tragen.
Treppensteigen
- Vorbereitung: Blick und Atem kurz checken; Fußmitte aktivieren.
- Schritt‑Rhythmus: Einatmen beim Vorbereiten, Ausatmen beim Auftreten bzw. beim Druck nach oben — dabei subtile Beckenbodenaktivierung und tiefe Rumpfstabilität behalten.
- Technik: über die Ferse drücken, Hüfte mitnehmen, Oberkörper aufgerichtet lassen (kein starkes Vorbeugen).
- Beim Absteigen: langsamer, kontrollierter Abstieg, ähnlich vorbereitetes Ausatmen beim Abdocken des Fußes, Beckenboden leicht gehalten — reduziert Stöße und schützt den Rücken.
- Alltagstipp: Treppen bewusst in kleinen „Spür‑Intervallen“ verwenden (z. B. jede zweite Stufe mit Fokus), nicht unbedingt sofort alle Stufen mit maximaler Technik.
Allgemeine Hinweise zur Integration und Progression
- „Low load, high awareness“: zunächst mit leichten Lasten und langsamen, bewusst ausgeführten Abläufen beginnen. Qualität vor Quantität.
- Trainingsdosis: mehrere kurze Spür‑Momente pro Tag (z. B. 5–10 Hebe‑/Trage‑ oder Treppenmini‑Sequenzen), nicht nur formelles Training.
- Rückmeldung nutzen: bei Unsicherheit eigene Wahrnehmung dokumentieren (z. B. kurzes Notizen: „keine Schmerzen, leichte Spannung, keine Inkontinenz“). Bei Auftreten von Schmerzen, neuem Harndrang/Dranginkontinenz oder Gefühlsstörungen abbrechen und fachlich abklären lassen.
- Modifikationen: nach Geburt, bei starken Rückenschmerzen oder Beckenbodenbeschwerden zuerst in Liegen/Sitzen die Aktivierung üben und unter Anleitung (Physio/Hebamme) in funktionelle Tätigkeiten überführen.
- Häufige Fehler: zu starkes Festhalten/Pressen, Atemstillstand, zu schnelle/ruckartige Bewegungen, Last weit weg vom Körper. Besser langsamer, engerer Kontakt zur Last, regelmäßiges Atmen.
- Alltagshilfen: Micro‑Routinen einbauen (z. B. „Spür‑Moment“ vor jedem Einkauf/Anheben oder beim Treppenbeginn), visuelle Erinnerungen (Post‑it an der Haustür) oder Verknüpfung mit bestehenden Gewohnheiten (Tee aufsetzen, Schuhe anziehen).
Kurz: Bevor du hebst oder trägst — kurz wahrnehmen, mit dem Atem vorbereiten, während der Aktion eine sanfte, dynamische Beckenboden‑ und Tiefenmuskulatur‑Aktivierung halten und nach der Aktion erneut spüren und bewerten. So wird aus alltäglicher Belastung gleichzeitig Training für Wahrnehmung und Stabilität.
Varianten für Anfänger, Fortgeschrittene und spezielle Einschränkungen
Varianten sollen sicherstellen, dass jede Person dort ansetzt, wo Wahrnehmung und Belastbarkeit tatsächlich liegen, und schrittweise zur funktionellen Integration führen. Grundprinzip: zuerst niedrige Last, hohe Achtsamkeit; dann allmählich Dauer, Geschwindigkeit und funktionelle Kontextlast erhöhen. Im Folgenden pragmatische, leicht anwendbare Varianten, Progressionsvorschläge und Hinweise für spezielle Einschränkungen.
Für Anfänger / Einstieg
- Ausgangsstellungen: Rückenlage mit leicht gebeugten Knien, Seitenlage, Sitzen auf stabilem Stuhl. Diese Positionen reduzieren Schwerkrafteinfluss und erlauben bessere sensorische Rückmeldung.
- Übungsparameter: kurze, bewusste Aktivierungen („feine Ziehung nach innen/oben“) 3–5 s halten, 5–10 Wiederholungen, 1–2 Sätze, 1–2× täglich; zusätzlich 8–12 „leichte“ Wiederholungen zur Reizvariation (Quick squeezes).
- Fokus: langsame Atmung (Zwerchfellabstieg beim Einatmen), Ausatmung mit leichter Beckenbodenanspannung; keine Pressbewegungen, kein Luftanhalten. Takt: 3–4 s Anspannung, 4–6 s Loslassen.
- Hilfsmittel: Hand auf Schambein/Perineum zur taktilen Rückmeldung, Spiegel oder fühlende Person (Physio) zur Unterstützung.
Für Fortgeschrittene / Leistungsaufbau
- Ausgangsstellungen: Sitzen → Stehen → dynamische Aufgaben (gehen, Treppen, Heben). Einbeziehen einbeiniger Positionen und instabiler Unterlagen nach erfolgreicher Basisstabilität.
- Übungsparameter: Kraftorientiert: 8–12 Wiederholungen, 3 Sätze, Haltezeiten 8–10 s. Ausdauerorientiert: 10–20 s Halten, 5–8 Wiederholungen. Schnellkraft: 10–20 schnelle Sprints („quick squeezes“) mit voller Entspannung dazwischen.
- Progressionen: vom marschierenden Stand zur modifizierten Kniebeuge, von Brücke zur einbeinigen Brücke, Bird-dog mit erhöhtem Halt und langsamer exzentrischer Rückkehr. Belastung mit Widerstand (Theraband, leichte Gewichte) nur wenn die Koordination stabil ist.
- Integration: Übungen mit Atmungszyklus synchronisieren (ausatmen bei Anspannung), funktionelle Hebe- und Trageaufgaben mit Fokus auf Timing des Beckenbodens.
Spezielle Einschränkungen und Anpassungen
- Postpartum (frisch nach Geburt): vor medizinischer Freigabe nur sehr sanfte Wahrnehmung, Haltungsarbeit und diaphragmale Atmung. Bei Dammverletzungen oder Kaiserschnitt gezielte Narbenmobilisation nur durch Fachperson; progressive Belastung schrittweise über Monate. Bei sichtbarer Vorwölbung (mögliche Beckenbodenprolapsanzeichen) keine intensiven Pressübungen; sofort ärztliche/physiotherapeutische Abklärung.
- Diastasis recti: keine harte Bauchpresse; stattdessen TVA-Aktivierung in neutraler Wirbelsäulenstellung, kleine Bewegungen, Fokus auf Nähe der Muskelränder. Keine schweren Sit-ups bis zum Schließen/Verbesserung der Symptomatik.
- Beckenbodenhypermobilität / Schmerzsyndrome (vulvodynie, vaginismus, chronische Beckenbodenspannung): Zuerst Entspannungs- und Desensibilisierungsübungen statt kräftiger Kontraktionen. Biofeedback, Atem- und Imaginationsarbeit zur Regulation; graduelle, schmerzfreie Re-aktivierung unter Anleitung.
- Prolaps: vermeiden von Valsalva, schwerem Heben und hohen intraabdominalen Druckspitzen; Fokus auf Elevator‑Kontraktionen (kurz, kontrolliert) und Atemkoordination. Enge Zusammenarbeit mit spezialisierten PhysiotherapeutInnen.
- Ältere Menschen / Gleichgewichtseinschränkung: Sitz- und Stuhlvarianten, mehr Wiederholungen mit geringer Intensität, langsame Progression zu Stand- und Balanceübungen; Integration in Gang- und Transfertraining.
- Männer: gleiche Prinzipien, andere taktile Hinweise (z. B. „Perineum anheben“ oder Blickrichtung auf Harnröhrenareal). Bei post-prostatatischen Beschwerden engere Abstimmung mit UrologInnen/Physio.
- Neurologische Einschränkungen / reduzierte Sensibilität: enge Zusammenarbeit mit Neuro-Physiotherapie; Nutzung von taktilen, visuellen und ggf. elektrischen Stimulationsmethoden zur Unterstützung der Aktivierung; sehr langsame Progression.
- Adipositas / eingeschränkte Mobilität: Übungen im Sitzen oder Seitenlage, größere Betonung auf Atmung, kurze, häufige Übungseinheiten („Micro‑Sessions“), externe Unterstützung (Hand, Kissen) für taktile Rückmeldung.
Praktische Progressions‑Vorlage (Beckenboden‑Feinsteuerung)
- Rückenlage: 3–5 s, 5–10 Wdh., 1×/Tag — Sensorik aufbauen.
- Sitzen: 5–8 s, 2×/Tag — Stabilität unter Schwerkrafteinfluss.
- Stehen + kleine Bewegungen (Marschen): 8–10 s, 2 Sätze — Koordination in Bewegung.
- Funktionelle Aufgaben (Heben, Treppen): 10–12 s Halte‑ oder synchronisierte Aktivierung beim Ausatmen — Integration in Alltag.
Wann anpassen oder überweisen
- Bei neuer, zunehmender oder belastender Schmerzen, neu aufgetretener Inkontinenz, sichtbarer Vorwölbung/Prolaps‑Gefühl oder neurologischen Ausfällen sofort fachärztliche/physiotherapeutische Abklärung.
- Bei Unsicherheit über Übungsauswahl oder wenn die Übung Symptomverschlechterung verursacht, Training pausieren und Fachperson konsultieren.
Kurz zusammengefasst: individuelle Startpunkte wählen, langsam in Belastung und Komplexität steigern, Atmung und Entspannung nicht vernachlässigen, bei speziellen Problemen stets interdisziplinär abklären.
Integration in den Alltag und Therapieplanung
Mikro-Routinen und Erinnerungstechniken („Spür-Momente“)
Kleine, häufige „Spür‑Momente“ sind wirksamer als seltene, lange Einheiten. Ziel ist nicht möglichst viele harte Kontraktionen, sondern wiederkehrende, kurze Bewusstseins‑ und Bewegungsimpulse, die Wahrnehmung und motorische Kontrolle schrittweise verbessern. Praktische Hinweise und Beispiele:
-
Prinzipien kurz: kurz (20–90 Sekunden), oft (3–10×/Tag), eingebettet in vorhandene Routinen, klare Auslöser (Trigger), einfache Ausführung (Atmung + sanfte Beckenboden‑„Mikro‑Hebung“), Qualität vor Quantität. Keine Pressatmung oder Halten der Luft.
-
Konkrete Trigger / Alltagspunkte zum Anknüpfen:
- Beim Zähneputzen: 3–5 langsame Atemzüge, bei jeder Ausatmung eine kleine, sanfte Beckenboden‑Aktivierung (1–2 s halten), vollständig loslassen beim Einatmen.
- Beim Händewaschen: 30–45 Sekunden Body‑Check – Schultern locker, Becken kurz „spüren“, 3 sanfte Pulsaktivierungen (stumpfes Anheben/Loslassen).
- Beim Aufstehen vom Stuhl: vor dem Heben kurz ausatmen, Beckenboden leicht anspannen (Vorbereitung), aufrichten.
- An der Ampel / in der Warteschlange: 5 bewusste Atemzüge, bei jeder Ausatmung den unteren Bauch und Beckenboden leicht einziehen.
- Beim Telefonieren / E‑Mails beantworten: alle 20 Minuten eine kurze Lockerungs‑/Spürpause (z. B. 10–20 s bewusstes Loslassen, 3 langsame Atemzüge).
-
Mini‑Sequenz (60–90 s), sprachliche Anleitung für einen Spür‑Moment:
- Setz/leg dich bequem. Atme 3× langsam ein und aus, fühl den Brustkorb und Bauch.
- Auf der Ausatmung: stell dir vor, der Beckenboden zieht sich sanft nach oben (nicht pressen), 1–2 Sekunden halten.
- Vollständig loslassen beim Einatmen, 3–5× wiederholen. Abschluss: 1 tiefer, entspannter Atemzug.
-
Wiederholung & Dosierung: Beginne mit 3–4 Spür‑Momenten pro Tag, je 30–90 s. Nach 2–4 Wochen auf 6–8 kleine Einheiten steigern oder einzelne Einheiten verlängern. Immer auf Schmerzen, Überaktivierung (Spannungsgefühl), Atemanhalten achten – dann reduzieren und TherapeutIn konsultieren.
-
Erinnerungstechniken:
- Zeitbasierte Alarme (Smartphone, Smartwatch) mit kurzen Labels wie „Spür‑Moment“.
- Ereignisbasierte Erinnerungen (z. B. „bei Kaffeemaschine“): bessere Einprägung durch Habit‑Stacking.
- Visuelle Cue‑Elemente: kleiner Zettel am Schreibtisch, farbiger Punkt am Spiegel, Kissen auf Stuhl als taktile Erinnerung.
- Auditive/kinästhetische Signale: kurzer Gong, Vibration der Uhr.
- Implementation‑Intentions („Wenn X passiert, dann mache ich Y“): z. B. „Wenn ich jede Treppe hochgehe, dann mache ich oben 3 bewusste Atemzüge mit Beckenboden‑Anbindung.“
-
Anpassungen für verschiedene Situationen:
- Öffentlich / unterwegs: sehr dezente, innere Anleitung (Atmen + minimaler Spürimpuls), Hände unauffällig in den Schoß legen.
- Nach Geburt / SchmerzpatientInnen: sehr kurze, sehr leichte Aktivierungen; bei Unsicherheit mit Hebamme/Physio abstimmen.
- Ältere Personen / Gleichgewichtsstörungen: Spür‑Momente im Sitzen oder mit festem Halt, evtl. mit Stuhl als Stütze.
-
Dokumentation & Feedback: kurzes Häkchen‑System (z. B. 3×/Tag abhaken) oder ein 1‑Satz‑Tagebuch („Heute: 4 Spür‑Momente, Gefühl: besser spürbar“) fördert Kontinuität. Besprich Fortschritte und Probleme regelmäßig mit TherapeutIn, um Intensität und Häufigkeit anzupassen.
-
Troubleshooting: empfindest du eine Zunahme an Schmerz, Druckgefühl oder keine Entspannung zwischen den Aktivierungen, dann reduziere Intensität und Häufigkeit. Fehlende Wahrnehmung: ergänze taktile Hilfen (Hand auf unteren Bauch/Perineum), Spiegel oder Anleitung durch TherapeutIn.
Kurz: integriere viele kurze, gezielte Spür‑Momente in vorhandene Abläufe, nutze klare Auslöser und Erinnerungen, arbeite mit Atem als Brücke zur Beckenbodenwahrnehmung und erhöhe langsam die Häufigkeit — immer mit Fokus auf entspanntes, qualitativ hochwertiges Spüren statt auf maximale Spannung.

Ergonomische Anpassungen im Alltag und Beruf

Arbeitsplatz- und Alltagsgestaltung so anpassen, dass Beckenboden und Rücken entlastet, Atmung gefördert und sensomotorisches Spüren möglich wird. Kleine, konkrete Maßnahmen, die in den Tagesablauf eingearbeitet werden können:
-
Sitzergonomie am Schreibtisch: Stuhlhöhe so einstellen, dass Ober- und Unterschenkel ungefähr im rechten Winkel stehen, Füße flach auf dem Boden. Lendenstütze oder ein kleines Kissen so platzieren, dass die natürliche Lordose unterstützt wird – nicht in eine Überstreckung drücken. Sitzfläche so wählen, dass das Becken leicht nach vorne kippt (neutraler Beckenstand), um die Verbindung Beckenboden–Zwerchfell günstig zu halten. Monitorhöhe so einstellen, dass der Blick leicht nach vorne geht (oberer Bildschirmrand in Augenhöhe), um Nacken- und Rumpfspannung zu reduzieren.
-
Wechsel von Positionen: Sitzphasen in 30–60‑Minuten‑Intervallen durch kurze Steh‑ bzw. Gehpausen unterbrechen. Bei stehender Tätigkeit Gewicht regelmäßig von einem Bein aufs andere verlagern, kleine Schritte machen oder auf einem weichen Untergrund (Antifatigue‑Matte) stehen. Bei lange sitzenden Aufgaben Steh- oder Sitz-Steh-Arbeitsplätze erwägen.
-
Atem- und Bewegungsrhythmus in Arbeitsabläufe einbauen: Bei körperlicher Anstrengung (Heben, Tragen, Drücken) bewusst ausatmen und die Beckenbodenaktivität fein dosiert mit der Ausatmung koordinieren – kein Pressen oder Luftanhalten. Vor schwierigen Belastungen kurz innehalten, Atmung zentrieren (eine sanfte Ausatmung + leichte Beckenboden-Anspannung), ausführen, danach bewusst loslassen.
-
Heben und Tragen ergonomisch gestalten: Lasten nahe am Körper halten, Kniebeuge bzw. Hüftbeuge (Hip‑Hinge) statt Rundrücken, Hüft- und Kniekraft nutzen. Bei schwereren Lasten Hilfsmittel (Rollwagen, Sackkarre) oder Teamhebevorgänge einsetzen. Vor und nach dem Heben kurze Wahrnehmungs‑Check: wie fühlt sich Beckenboden an? ist die Atmung frei?
-
Büro‑Feinheiten: Fußstütze wenn nötig, um Beinhaltung zu entlasten; separater Tastaturtray oder ergonomische Tastatur zur Vermeidung von Vorbeugen; Telefon oder Headset verwenden, damit Schultern entspannt bleiben; ausreichend Licht, damit der Oberkörper nicht nach vorn fällt.
-
Fahrzeuge und Mobilität: Sitz im Auto so einstellen, dass Sitzfläche nicht zu weit hinten ist (keine Überstreckung), Rückenlehne leicht geneigt, Lendenstütze verwenden. Vermeide längere Fahrtstrecken ohne Pause; bei Pausen Aufstehen, dehnen, kurz die Atmung bewusst in den Bauch/Zwerchfell lenken.
-
Kleidung und Schuhe: Locker sitzende Kleidung und Schuhe mit flacherem Absatz bevorzugen; enge Gürtel oder sehr hohe Absätze vermeiden, da sie Becken- und Rumpfspannung ändern können.
-
Toiletten- und Toilettengewohnheiten: Nicht pressen oder forcieren; bei Bedarf eine leicht nach vorn gelehnte Sitzposition oder ein kleiner Fußschemel hilft, ohne Druck zu erhöhen. Kein langes „Sitzenbleiben“ auf dem WC mit Handy/Lesen.
-
Arbeitsplatzanpassungen bei speziellen Tätigkeiten: Für Berufe mit häufigem Heben oder Patientenhandling (Pflege, Handel) Ergonomie-Schulungen, Hilfsmittel (Gleitmatten, Hebegeräte) und kollegiale Hebeteams organisieren. Für viel stehende Arbeit (Verkauf, Labor) Pausenplanung und wechselnde Aufgaben zur Entlastung.
-
Mikrostrategien für den Alltag: Einfache Erinnerungsanker (z. B. bei jedem Kaffee, nach jedem E‑Mail‑Senden, beim Aufstehen) nutzen, um einen 10–30‑sekündigen Spür‑Check durchzuführen: Atmung beobachten, Beckenboden sanft wahrnehmen, Schultern entspannen. Diese „Spür‑Momente“ verbessern langfristig die Körperwahrnehmung ohne großen Zeitaufwand.
-
Kommunikation mit Arbeitgeber und KollegInnen: Bei Bedarf ergonomische Beurteilung durch Fachkraft (Arbeitsmedizin/Ergonomie), Antrag auf höhenverstellbaren Tisch oder Hilfsmittel; Rückengerechte Arbeitsorganisation in Absprachen einbauen (z. B. Lastenmanagement, Pausenregelung).
-
Schlaf- und Erholungsumfeld: Matratze und Kopfkissen so wählen, dass Wirbelsäule neutral liegt; Seitenlage mit Kissen zwischen den Knien kann Becken und Lendenwirbelsäule entlasten und die Erholung der Beckenbodenmuskulatur fördern.
Diese Anpassungen sind kein Ersatz für gezielte Therapie, sondern unterstützen das Wieder‑Spüren und die therapeutische Arbeit. Klein anfangen, konkrete Situationen wählen (z. B. „Beim Heben des Kinderwagens immer bewusst ausatmen“) und Erfolge protokollieren: schon wenige, wiederholte Verhaltensänderungen führen zu besserer sensomotorischer Kontrolle von Beckenboden und Rücken im Alltag.
Zusammenarbeit mit Physiotherapie, Hebamme, ÄrztInnen und TrainerInnen
Die Zusammenarbeit mit PhysiotherapeutInnen, Hebammen, ÄrztInnen und TrainerInnen sollte strukturiert, patientenzentriert und transparent organisiert sein. Ein erster Schritt ist, gemeinsame Ziele festzulegen (z. B. Reduktion von Inkontinenzepisoden, Schmerzreduktion, verbesserte Wahrnehmung im Alltag) und diese in kurz‑, mittel‑ und langfristige Teilziele zu unterteilen. Nutzen Sie einfache, messbare Kriterien (z. B. Anzahl Inkontinenzvorfälle pro Woche, Schmerzskala, erfüllte Alltagsaufgaben) damit Fortschritt für alle Beteiligten nachvollziehbar wird.
Bringen Sie zu Terminen relevante Informationen mit: Symptomtagebuch, Details zu Schwangerschaft/Geburten/Operationen, aktuelle Medikamente, Ergebnisse bildgebender Verfahren oder OP‑Berichte, und eine kurze Liste der bisherigen Maßnahmen. Solche Unterlagen sparen Zeit und vermeiden Doppeluntersuchungen. TherapeutInnen können daraus ein funktionelles Ausgangsbild erstellen und gezielt weiterverweisen, wenn nötig.
PhysiotherapeutInnen (mit Zusatzqualifikation für Beckenbodenarbeit) übernehmen die motorische Diagnostik, Anleitung zu Wahrnehmungs‑ und Aktivierungsübungen, manuelle Techniken und die Erstellung eines abgestuften Übungsplans. Klären Sie vorab, ob eine interne Untersuchung (palpatorische Beckenbodenbefundung) geplant ist — dies erfordert informierte Einwilligung, geeignete Privatsphäre und respektvolle Kommunikation. PhysiotherapeutInnen koordinieren oft mit Hebammen nach Geburt und geben praktische Alltagstipps.
Hebammen sind besonders in der frühen Postpartum‑Phase zentrale Ansprechpartnerinnen: sie beurteilen Rückbildung, geben Anleitung zu Atmung und Alltagshandlungen, begleiten erste Wahrnehmungsübungen und vermitteln bei Bedarf an spezialisierte Physiotherapie oder GynäkologInnen. Eine enge Kommunikation zwischen Hebamme und PhysiotherapeutIn verhindert gegensätzliche Empfehlungen und unterstützt einen sanften Wiederaufbau.
ÄrztInnen (GynäkologInnen, UrologInnen, OrthopädInnen, NeurologInnen) sind wichtig für die Abklärung organischer Ursachen, bildgebende Diagnostik, medikamentöse Therapien oder operative Optionen. Verweisen Sie an ÄrztInnen bei Warnsignalen wie neu aufgetretenen neurologischen Ausfällen, Blutungen, plötzlicher Verschlechterung oder wenn konservative Maßnahmen nach angemessener Zeit (vereinbart: z. B. 8–12 Wochen) keine Besserung bringen. Umgekehrt sollten ÄrztInnen physiotherapeutische oder trainingsorientierte Maßnahmen früh einbeziehen statt rein medikamentös zu behandeln.
TrainerInnen und sportliche BetreuerInnen (z. B. Personal Trainer, Konditionstrainer, Pilates/MTT‑Lehrkräfte) sind wertvoll für die funktionelle Integration: sie setzen die vom Therapie‑Team geplanten Progressionen im Alltag und Sport um, achten auf Technik (Atmung, Hüft‑ und Rumpfhaltung) und dosieren Belastungen. TrainerInnen sollten über den Befund und die empfohlenen Einschränkungen informiert werden, um Überlastung oder falsche Cueing‑Strategien (z. B. nur „harter“ Beckenboden-Befehl) zu vermeiden.
Gute Kommunikation bedeutet klare, kurz gefasste Berichte: Befund, Zielsetzung, vereinbarte Übungen, Warnhinweise und Zeitpunkt für Reevaluation. Kurze strukturierte Überweisungs- oder Feedbackformulare (elektronisch oder handschriftlich) reduzieren Missverständnisse. Bei komplexen Fällen ist ein kurzes interdisziplinäres Gespräch (Telefon/Video oder Fallkonferenz) sinnvoll, um Therapieablauf und Prioritäten abzustimmen.
PatientInnen sollten aktiv eingebunden werden: informieren Sie über die Rollen der einzelnen Professionen, holen Sie Einverständnis zur Datenweitergabe ein und bestimmen Sie, wer in welchem Rhythmus über Fortschritte informiert wird. Legen Sie gemeinsam realistische Erwartungen und ein Monitoring‑Schema fest (z. B. kurze Check‑ins nach 2–4 Wochen, Reevaluation nach 8–12 Wochen).
Bei komplexen oder therapieresistenten Problemen ist eine koordinierte, interdisziplinäre Versorgung empfehlenswert — z. B. Beckenbodenphysiotherapie plus gynäkologische Abklärung und ggf. Schmerztherapie oder psychologische Unterstützung. Dokumentieren Sie Maßnahmen und Ergebnisse (Symptomtagebuch, Kraft‑/Wahrnehmungsprotokoll, Funktionschecks wie Aufsteh‑/Hebe‑Situationen), damit bei Übergaben die Behandlungsfortschritte klar nachvollziehbar sind.
Kurzfristige praktische Tipps: suchen Sie bei Bedarf gezielt nach TherapeutInnen mit Spezialisierung auf Beckenboden/Physiotherapie, fragen Sie Hebammen nach empfohlenen KollegInnen, und vereinbaren Sie zu Beginn jeweils klare Verantwortlichkeiten. So entsteht ein sich ergänzendes Team, das die Patientin/den Patienten vom „Funktionieren“ hin zum bewussten „Spüren“ und zur nachhaltigen Alltagsintegration begleitet.
Besondere Zielgruppen und Anpassungen
Postpartum: Wiederaufbau nach Schwangerschaft und Geburt
Die Zeit nach Schwangerschaft und Geburt ist geprägt von körperlicher Heilung, hormonellen Umstellungen und großer Alltagsbelastung. Ein sanfter, schrittweiser Wiederaufbau des Beckenbodens und der Rumpfstabilität folgt idealerweise dem Prinzip „low load, high awareness“: zuerst Wahrnehmung und Koordination, dann Kraft und schließlich funktionelle Integration. Praktische Handlungspunkte:
-
Sofort nach der Geburt (erste Tage bis Woche 2–4): Fokus auf Atmung, Wahrnehmung und Schonung. Regelmäßige, kurze Wahrnehmungsübungen (z. B. 1–2 Minuten Body‑Scan, Wahrnehmung des Perineums beim Ausatmen), sanfte diaphragmale Atmung mit bewusstem Ausatmen und leichter Aktivierung des Beckenbodens ohne Pressen. Wenn möglich, Anleitung durch Hebamme/Physiotherapeutin zur ersten Einschätzung. Vermeide starke Press- oder Bauchanspannungen; achte auf Toilettentechnik (kein Hinauspressen).
-
Frühe, sehr leichte Aktivierung (ab den ersten Tagen, je nach Schmerz/Heilung): kleine „shorts“ — kurze, sanfte Kontraktionen des Beckenbodens (keine maximalen Kraftanstrengungen) 5–10×, mehrmals täglich, gekoppelt mit Ausatmung. Ziel ist nicht Volllast, sondern die koordinierte Wahrnehmung: „schließen und leicht anheben“, dann wieder loslassen und vollständig entspannen.
-
Wochen 2–6: schrittweise mehr Bewusstheit und gezielte Koordination. Einführung von längeren Halteübungen (z. B. 3–5 Sekunden, 3–6 Wiederholungen) wenn die Wundheilung und Schmerz es erlauben. Parallel sanfte Aktivierung der tiefen Bauchmuskulatur (transversus) — z. B. Bauchvorhalte in Rückenlage, Beckenkippungen, Beinöffnungen mit Fokus auf Atmung und Entspannung. Weiterhin keine schweren Lasten und kein hoher intraabdomineller Druck (kein schweres Heben, kein intensives Bauchtraining).
-
Nach der üblichen Nachsorge (häufig um 6 Wochen): ärztliche/hebammenmäßige Kontrolle nutzen, um Entzündungszeichen, Narben, Geburtsverletzungen oder prolapsartige Symptome abzuklären. Bei unkompliziertem Verlauf kann das Programm in den folgenden Wochen allmählich auf funktionellere Übungen erweitert werden: kombinierte Atem‑/Beckenbodenarbeit in Sitzen, Stand, beim Aufrichten und beim Heben leichter Gegenstände.
-
Rückkehr zu Belastungssport und hoher Intensität: individuell gesteuert. Vorher prüfen: keine ungewollten Harnverluste beim Husten/Hüpfen, gute Koordination von Atmung und Beckenboden, ausreichend Haltekraft (z. B. kurze Gegenbelastung bei Sprung). Viele Frauen profitieren davon, erst nach mehreren Monaten (häufig ≥3 Monate) und nach spezifischer Funktionskontrolle wieder mit hoher Stoßbelastung zu beginnen.
Spezielle Situationen und Anpassungen
-
Perinealverletzungen / Dammnaht / Episiotomie: Narbenpflege und vorsichtige Mobilisation (abklärung durch Hebamme/Physio). Zu frühe, aggressive Massage oder tiefes Dehnen vermeiden; stattdessen sanfte quer- und gleitende Mobilisation sowie schmerzfreie Wahrnehmungsübungen. Bei anhaltender Narben‑Schmerz oder Dyspareunie frühzeitig physiotherapeutische Narbenbehandlung in Anspruch nehmen.
-
Kaiserschnitt: Die Bauchoperation beeinflusst nicht direkt den Beckenboden, wohl aber die Rumpfmuskulatur, die Mobilität und das Hebeverhalten. Frühe Wahrnehmungs- und Atemübungen sind möglich, aber core‑kräftigende Übungen erst nach Wundheilung und ärztlicher Freigabe. Narbenmobilisation und progressive Aktivierung der tiefen Bauchmuskulatur sind wichtig.
-
Hypertoner (überaktiver) Beckenboden: Nicht jede Frau braucht „mehr Spannung“. Bei Gefühlen von Daueranspannung, Schmerzen beim Sitzen oder beim Sex ist das Gegenteil oft richtig: Entspannungsarbeit, Atemrhythmus, Schmerz‑/Triggerpunktbehandlung und gezielte Dehnung können erforderlich. Konsultation einer spezialisierten Physiotherapeutin ist dann sinnvoll.
-
Diastase recti (Rektusspalt): Anpassung der Übungswahl – statt klassischer Crunches gezielte Transversus‑Aktivierung, Modifikationen für Nähen/Anheben und langsame Progression zur Vermeidung von Herniierung oder verstärktem Spalt.
Praktische Dosierung und Alltagseinbau
- Kleine Einheiten: mehrere kurze Einheiten (z. B. 3× täglich 5 Minuten) sind meist besser verträglich als lange Trainingsblöcke. Integriere Übungen in Still‑ oder Wickelpausen („Spür‑Momente“).
- Alltagsintegration: bewusstes Atmen und „spürende“ Aktivierung beim Aufstehen, Heben des Babys, Treppe steigen. Vermeide wiederholtes Heben mit gebeugtem Rücken und hohem Pressen.
- Belastungsmanagement: leichter Aufbau von Belastung; wenn Harnverlust, Druckgefühl oder Schmerzen auftreten, Belastung reduzieren und professionelle Abklärung suchen.
Wann fachliche Hilfe nötig ist
- Warnzeichen: anhaltende oder starke Schmerzen, Nachblutungen, Fieber, neu auftretende oder zunehmende Inkontinenz, Gefühl eines „Vorfalls“/Druckes in der Scheide, Taubheitsgefühle oder Lähmungen — dann umgehend Hebamme/Ärztin/Physiotherapeutin kontaktieren.
- Empfehlenswert ist eine Zusammenarbeit mit einer spezialisierten Beckenboden‑/Gynäkologie‑Physiotherapeutin, vor allem bei persistierenden Symptomen, schwieriger Narbenproblematik, Dyspareunie oder wenn die Rückkehr zur gewünschten sportlichen Belastung geplant ist.
Psychische und soziale Aspekte
- Erwarte Geduld: Heilung und motorische Reorganisation brauchen Zeit; Schlafmangel, Stillen und emotionale Belastung beeinflussen Wahrnehmung und Erholung. Offene Kommunikation mit Betreuungspersonen und ggf. psychosoziale Unterstützung sind wichtig.
- Selbstfürsorge: realistische Ziele setzen, kleine Fortschritte feiern, familiäre Unterstützung bei Haushalt/Kindversorgung organisieren, um Raum für Erholung und Reha‑Übungen zu schaffen.
Zusammengefasst: sanft anfangen, Wahrnehmung vor Last, schrittweise Progression, auf Schmerzen und Symptome achten und früh interdisziplinäre Unterstützung suchen. So lässt sich die Balance zwischen Schutz, Heilung und funktionellem Wiederaufbau bestmöglich erreichen.
Menschen mit chronischen Rückenschmerzen oder Inkontinenz
Bei Menschen mit chronischen Rückenschmerzen und/oder Harninkontinenz braucht es eine integrierte, individuelle Herangehensweise: die Probleme stehen oft in Wechselwirkung (beckenbodenbedingte Spannung kann Rückenbeschwerden verstärken; umgekehrt begünstigen Schmerz, Fehlhaltung oder Schonverhalten Beckenboden‑Dysfunktionen). Eine gezielte Abklärung und die Kombination von Übungsbehandlung, Atem‑/Spürtraining und ggf. multimodaler Schmerztherapie sind daher sinnvoll. (pubmed.ncbi.nlm.nih.gov)
Vor dem Training klären: schwacher versus überaktiver (hypertoner) Beckenboden. Beide Zustände verlangen gegensätzliche Strategien (Kraftaufbau vs. Down‑training/Entspannung). Eine fachkundige Beurteilung (Beckenbodenphysio, gynäkologische/urologische Untersuchung oder spezialisierte Physiotherapie) hilft, Fehllasten und Schmerzreize zu erkennen und das Programm sicher zu steuern. Bild- oder funktionelle Befunde (z. B. erhöhte Tonusbilder) sind bei manchen Patientinnen/Patienten beschrieben. (pubmed.ncbi.nlm.nih.gov)
Konkrete Prinzipien und Anpassungen
- Bei Inkontinenz: Pelvic‑Floor‑Muscle‑Training (PFMT) ist erste Wahl; Programme mit wiederholten, gezielten Kontraktionen über Wochen bis Monate zeigen klinischen Nutzen. Typische Dosierungsempfehlung in Leitlinien und Übersichten: 8–12 Kontraktionen pro Satz, mehrmals täglich (z. B. 3×/Tag), über mindestens einige Monate — immer individuell dosieren und keine Überlastung provozieren. (cochrane.org)
- Bei chronischem LBP: Bewegung, Selbstmanagement und graduelle Belastungssteigerung sind zentrale Säulen; isoliertes „nur Beckenbodentraining“ reicht oft nicht, die Übungen sollten in ein abgestuftes, funktionelles Programm integriert werden (Rumpfstabilität, Atemkoordination, Gang/Alltagsbewegungen). Psychosoziale Aspekte und ggf. kombinierte physisch‑psychologische Programme können nötig sein. (nice.org.uk)
Praktische Anpassungen für SchmerzpatientInnen und Menschen mit Inkontinenz
- Startpositionen: bei akuten Schmerzen im Liegen beginnen (Rückenlage mit Kissen unter Knien), dann sukzessive Sitz und Stand. So lässt sich Wahrnehmung und feine Aktivierung ohne schmerzhafte Lastaufnahmen üben.
- Dosierung: kurze, häufige Einheiten (z. B. 5–10 Minuten, 2–4×/Tag) sind oft besser toleriert als lange Sessions; geringe Intensität («low load, high awareness») reduziert Schmerzprovokation.
- Koordination mit Atmung: primäre Übung ist die koordiniert‑diaphragmatische Atmung mit weicher Beckenboden‑Antwort (Entspannen beim Einatmen, feinere Aktivierung beim Ausatmen bzw. bei Bedarf vor belastenden Aktionen). Diese Koordination unterstützt Druckregulierung und Rückenstabilität. (mdpi.com)
- Funktionale Integration: früh gezielte «Knack»‑Voraktivierung (anticipatory contraction) vor Husten, Aufstehen oder Heben lehren; später in komplexe Bewegungen (z. B. modifizierte Brücke, Aufrichten, Treppen) einbauen. Studien zeigen, dass Kombination von Stabilitäts‑ und Beckenbodenübungen beide Systeme verbessern kann. (trialsjournal.biomedcentral.com)
- Biofeedback/Elektrostimulation: können bei Bedarf als Ergänzung nützlich sein (z. B. zur Rückmeldung bei unsicherer Wahrnehmung oder zur initialen Reaktivierung), sind aber Zusatzwerkzeuge zur physiotherapeutischen Anleitung, nicht universelle Pflicht. (frontiersin.org)
Umgang mit überaktivem Beckenboden und Schmerz
- Bei hypertonen Beckenbodenbeschwerden steht Entspannung vor Kraftaufbau: langsame, diaphragma‑orientierte Atemübungen, gezielte down‑regulation (z. B. progressive Relaxation, myofasziale Techniken durch erfahrene TherapeutInnen) und sanfte Mobilisationen. Internale/externe Arbeit nur durch qualifizierte Personen. (pubmed.ncbi.nlm.nih.gov)
- Schmerzmanagement: Schmerzaufklärung (Pain Neuroscience Education), Pacing/graded exposure und Vermeidung von Schonhaltungen sind essenziell; körperliche Aktivität soll schrittweise gesteigert werden, um Ängste vor Bewegung zu reduzieren. (nice.org.uk)
Wann die Therapie angepasst oder weitervermittelt werden muss
- Sofortige ärztliche Abklärung, wenn neue oder rasch zunehmende neurologische Ausfälle, plötzlich einsetzende schwere Inkontinenz, starke progressive Schmerzen oder Anzeichen eines Cauda‑equina‑Syndroms auftreten.
- Wenn nach sinnvoller, gut angeleiteter konservativer Therapie keine Besserung eintritt oder Schmerz/Spannung sich verschlimmern, interdisziplinäre Abstimmung (Schmerztherapie, Beckenboden‑spezialisten, Urologie/Gynäkologie, Psychologie) suchen. Leitlinien empfehlen frühzeitige Integration von physio‑ und ggf. psychologisch fundierten Programmen bei persistierendem Schmerz. (nice.org.uk)
Kurz gefasst: Bei kombinierten Symptomen sind Diagnostik und Behandlung individualisiert, achtsam und interdisziplinär zu gestalten. Ziel ist nicht nur Kraft, sondern vor allem bessere Wahrnehmung, richtige Koordination (Atmung–Beckenboden–Rumpf) und schrittweise funktionelle Integration in den Alltag. (cochrane.org)
Ältere Menschen: Anpassung von Intensität und Gleichgewichtsarbeit
Ältere Menschen profitieren sehr von einem gezielten, sensomotorisch orientierten Training für Beckenboden und Rücken — brauchen dabei aber oft andere Dosierungen, Sicherheitsmaßnahmen und sinnvolle Vereinfachungen. Grundprinzipien sind: niedriges Belastungsniveau mit hohem Aufmerksamkeitsfokus, kurze wiederholte Einheiten, enge Verknüpfung mit Atmung und Alltagsbewegungen sowie Rücksicht auf altersbedingte Einschränkungen (Gelenkverschleiß, Osteoporose, sensorische Defizite, eingeschränkte Kondition, kognitive Veränderungen).
Beginne sanft und individuell: statt hoher Wiederstandswerte sind langsame, bewusst wahrgenommene Kontraktionen sinnvoll. Eine praktische Einstiegsdosierung kann so aussehen: täglich 5–10 Minuten Wahrnehmungsarbeit (Body-Scan, Atem‑Beckenboden‑Verbindung), 3 x pro Woche 15–25 Minuten gezieltes Kräftigungs- und Gleichgewichtstraining. Für Beckenbodenübungen 6–12 kurze Kontraktionen à 2–5 Sekunden mit vollständiger Entspannung dazwischen, später sukzessive Verlängerung der Haltezeit auf 8–10 Sekunden, je nach Verträglichkeit. Immer auf normales Atmen achten — Pressen und Luftanhalten vermeiden (kein Valsalva).
Gleichgewichtsarbeit dosiert aufbauen: sichere Ausgangspositionen (Sitz, beidfüßige Standfläche) → halbgeschlossene Standposition (kleiner Schritt) → Tandemstand → einbeiniger Stand, jeweils mit Unterstützung (Stuhllehne, Wand, Theraband). Anfangs 10–30 Sekunden Haltezeit, 2–3 Durchgänge; bei guter Sicherheit Progression in Richtung 40–60 Sekunden, geringere Stützfläche oder instabile Unterlage (kissen, Balance-Pad) unter Anleitung. Bei erhöhtem Sturzrisiko oder stark reduzierter Kraft immer mit Handkontakt zu stabiler Oberfläche beginnen.
Konkrete, leicht anpassbare Übungsbeispiele
- Wahrnehmung: 2–3 Minuten Body‑Scan im Sitzen—Aufmerksamkeit auf Beckenboden, unteren Rücken und Atmen richten.
- Sitzende Beckenbodenaktivierung: aufrechte Sitzposition, leichtes Kinn-Tuck, während Ausatmung kurze „innen ziehen“-Kontraktion, 6–8 Wiederholungen.
- Sit-to-stand mit Spürfokus: vom Stuhl aufstehen, Beckenboden leicht anziehen beim Aufrichten, langsame Tempo‑Kontrolle. 6–10 Wiederholungen.
- Mini-Squats an Stuhllehne: knapp 10–15° Beugung, Fokus auf Transversus/Mittellinie und Atemrhythmus. 8–12 Wiederholungen.
- Gewichtverlagerungen im Stand: langsam nach vorne/seitlich verlagern, Blick nach vorn, Hand an Stuhllehne für Sicherheit. 10–12 Wiederholungen pro Richtung.
- Brücke (modifiziert): im Rückenliegen Becken leicht kippen und in kleinen Schritten anheben, Druck auf Füße spüren, 6–10 Wiederholungen, nur wenn Hüfte/Knie verträglich.
Bei sensorischen Einschränkungen oder neuropathischen Veränderungen helfen taktile Hinweise (Hand auf unteren Bauch/über Becken) oder eine Spiegel‑/Video‑Rückmeldung. Bei kognitiven Einschränkungen Übungen stark vereinfachen, klare kurze Anweisungen und feste Rituale nutzen.
Spezielle Vorsichtsmaßnahmen
- Bei bekannter Osteoporose: ruckartige Drehungen, starke Wirbelsäulenflexionen oder heftige Stöße vermeiden; langsame, kontrollierte Bewegungen bevorzugen.
- Nach Hüft‑/Knieprothesen, kardialen Ereignissen oder frischen Operationen: vorher ärztliche Freigabe einholen und mit Physiotherapie abstimmen.
- Bei Schwindel, Herzrasen, neuer Inkontinenz oder stärkeren Schmerzen sofort pausieren und ärztlichen Rat suchen.
- Atem- und Valsalva‑Vermeidung ist zentral — kleine, kontrollierte Ausatmungen beim Aktivieren.
Alltagsintegration und Motivation Kurzsequenzen („Spür‑Momente“) in Routinen einbauen: beim Zähneputzen, beim Warten auf den Bus oder beim Anziehen. Kleine, wiederkehrende Aufgaben (2–3 Minuten, mehrmals täglich) sind oft wirksamer und leichter durchhaltbar als lange Sessions. Regelmäßige Erfolgserlebnisse (z. B. sicherer Aufstehen, weniger Unsicherheit beim Treppensteigen) fördern Motivation.
Wann zusätzliche Hilfe sinnvoll ist Bei unsicherer Diagnostik, hohem Sturzrisiko, komplexen Mehrfacherkrankungen, deutlicher Inkontinenz oder Sprach-/Kognitionsproblemen sollte das Training anfangs unter Anleitung einer Physiotherapeutin/eines Physiotherapeuten bzw. geriatrisch spezialisierten Fachperson stattfinden. Dort können Intensität, Balanceprogression und Sicherheitsmaßnahmen individuell angepasst werden.
Männer mit Beckenbodenproblemen: spezifische Hinweise
Männer haben zwar dieselben grundlegenden Beckenbodenmuskeln wie Frauen, aber einige Besonderheiten und typische Beschwerdebilder erfordern angepasste Hinweise: die Nähe zur Prostata und Harnröhre, die Rolle des Beckenbodens für Erektion, Ejakulation und Kontinenz sowie häufige Probleme wie Belastungs- oder Dranginkontinenz nach Prostataeingriffen, chronische pelvine Schmerzen (CPPS) oder muskuläre Übertonizität. Bei Männern treten Dysfunktionen oft als Harnprobleme, Schwierigkeiten beim Wasserlassen, Schmerzen im Damm/Perineum/unteren Rücken, sexuelle Funktionsstörungen oder als Störungsgefühl beim Sitzen auf.
Die ersten praktischen Prinzipien sind: Entstigmatisieren (Beschwerden sind behandelbar), genaues Wahrnehmen (ist der Beckenboden zu schwach oder zu angespannt?) und individuelle Beurteilung durch Fachpersonen (Urologe, spezialisierte Physiotherapie). Digitale oder rektale Palpation, Biofeedback (EMG oder Ultraschall) und gezielte Tests helfen, Tonus und Steuerbarkeit zu unterscheiden — solche Untersuchungen sollten durch geschulte Anbieter erfolgen.
Konkrete Übungs- und Anpassungshinweise
- Wahrnehmung: Beginne liegend, Knie angewinkelt. Suche die Muskeln, indem du kurze, sanfte Anspannungen versuchst (Vorstellung: „Heb den Damm an / zieh die Harnröhre leicht nach innen“). Niemals während des Wasserlassens üben. Nutze innere (rektale) oder externe (Hand auf Damm) Hinweise, oder Biofeedback, wenn verfügbar.
- Kraftaufbau (bei Hypotonie/Schwäche): 8–12 langsame Wiederholungen mit 3–5 s Haltezeit, 2–3 Serien pro Tag; ergänze mit 10–20 schnellen „Flicks“ (schnelle Anspannung) für die Reaktivität bei Hust/Jump. Progression: Liegen → Sitzen → Stehen → Funktionelle Belastungen (Heben, Treppen).
- Koordination mit Atmung: Achte auf Einatemrichtung in den Bauch (Zwerchfell absinken) und beim sanften Aktivieren des Beckenbodens leichtes Anheben ohne Pressen. Vermeide Valsalva/Atemanhalt beim Kraftaufbau.
- Entspannung/Down-training (bei Übertonus/Schmerz): Langsame, tiefe Bauchatmung, Sitzmobilisation, bewusstes „Loslassen“ des Damms beim Ausatmen, Dehnung/Härtemanagement der Gesäß- und Hüftmuskulatur. Triggerpunktbehandlung, myofasziale Techniken oder Biofeedback zur Entspannung können hilfreich sein.
- Funktionelle Integration: Übe Beckenbodenaktivierung vor und während alltäglicher Aufgaben (z. B. kurz anspannen vor dem Aufstehen, beim Heben), aber nicht dauerhaft halten. Fokussiere auf niedrige Intensität mit hoher Aufmerksamkeit („low load, high awareness“).
- Sexualfunktion: Gezieltes Training kann Erektionsstärke und Ejakulationskontrolle positiv beeinflussen; kombinierte Ansätze mit Sexualtherapie und Urologie sind oft sinnvoll.
Praktische Hinweise zur Umsetzung
- Scham ist normal — suche spezialisierte, männliche oder gender-sensible Physiotherapeuten, wenn das hilft.
- Nach operativen Eingriffen (z. B. Prostatektomie) ist eine individuelle Rücksprache mit Operateur und Physiotherapeut wichtig; viele profitieren von früher, aber angepasster Beckenbodenrehabilitation unter Anleitung.
- Wenn Schmerzen, Blut im Urin, neu aufgetretene Sensibilitätsstörungen, starke Urinverlustmengen oder fieberhafte Zustände auftreten, bitte umgehend ärztliche Abklärung.
Hilfsmittel und interdisziplinäre Zusammenarbeit
- Biofeedback (EMG/Ultraschall) und gegebenenfalls Elektrostimulation können diagnostisch und therapeutisch unterstützen.
- Kooperation zwischen Urologie, spezialisierten PhysiotherapeutInnen, SchmerztherapeutInnen und ggf. Psychotherapie/ Sexualberatung erhöht Erfolgschancen, besonders bei komplexen Schmerz- oder Sexualproblemen.
Kurz: männliche Beckenbodenprobleme brauchen eine differenzierte Abklärung (Schwäche vs. Übertonus), individualisierte Übungsprogramme (Wahrnehmung → Kraft → Funktion) und oft interdisziplinäre Betreuung. Scheue dich nicht, spezialisierte Hilfe in Anspruch zu nehmen — frühe, angepasste Therapie verbessert Prognose und Lebensqualität.
Vorsichtsmaßnahmen und Kontraindikationen
Warnzeichen: Schmerzen, neu aufgetretene Inkontinenz, neurologische Symptome
Bei Auftreten folgender Warnzeichen sofort alle Übungen abbrechen und ärztliche/therapeutische Abklärung suchen — einige dieser Zeichen sind Notfälle und dürfen nicht abgewartet werden.
Starke oder neu auftretende neurologische Ausfälle: Taubheitsgefühl im Sattelbereich (Perineum/Anus/innere Oberschenkel), plötzliches Harnverhalten (Unvermögen zu entleeren oder plötzliche Harninkontinenz), Stuhlinkontinenz oder rasch zunehmende beidseitige Beinschwäche (z. B. Fußheberschwäche). Diese Symptome können auf ein Cauda‑equina‑Syndrom oder andere akute Nervenschädigungen hinweisen und erfordern sofortige Notfallvorstellung (ambulant/Notaufnahme) und Bildgebung. (nice.org.uk)
Neu auftretende oder deutlich verschlechterte Inkontinenz (Harn oder Stuhl), die vorher nicht bestand, ist ein Warnsignal: bei plötzlichem Beginn sofort abklären lassen; bei schleichender Verschlechterung zeitnah mit Hausärztin/Hausarzt, Gynäkologin/Gynäkologen, Urologin/Urologen oder spezialisierten Beckenboden‑TherapeutInnen besprechen. Verzögerung kann die Prognose verschlechtern. (hssib.org.uk)
Bei (postoperativen/ postpartalen) Infektions‑ oder Blutungszeichen: Fieber, starker, plötzlich zunehmender vaginaler Blutverlust, übelriechende oder eitrige Wund‑/Nahtsekretion, zunehmende lokale Rötung/Schwellung oder starke Schmerzen um eine Wunde — ebenfalls umgehend ärztlich abklären (ggf. Notfall). Solche Zeichen dürfen nicht mit harmlosen Heilungsbeschwerden verwechselt werden. (iris.who.int)
Starke oder progrediente Schmerzen, vor allem wenn sie von neurologischen Symptomen (Taubheit, Kribbeln, Muskelschwäche), zunehmender Geh‑/Standunsicherheit oder deutlicher Funktionseinbuße begleitet werden, erfordern eine frühzeitige Untersuchung; je nach Befund kann dies rasche Bildgebung oder Überweisung in spezialisierte MSK/Neuro‑Versorgung nötig machen. Übe nicht weiter, wenn Schmerzen durch die Übungen provoziert oder deutlich verstärkt werden. (aci.health.nsw.gov.au)
Praktisches Vorgehen bei Warnzeichen: sofort aufhören, Symptome (Zeitpunkt, Art, Verlauf) notieren, flach atmen/kein Pressen oder Atemanhalten, bei akuten roten Flaggen (s. o.: Saddle‑Taubheit, neuer Harn‑/Stuhlsprung, rasch zunehmende Lähmung, starke Blutung, hohes Fieber) direkt die Notaufnahme aufsuchen; bei weniger akuten Neuerungen zeitnah Hausärztin/Hausarzt, Gynäkologin/Gynäkologen, Urologin/Urologe oder eine spezialisierte Beckenbodenphysiotherapeutin/‑therapeutin kontaktieren. Dokumentation der Symptome hilft bei der Abklärung. (westhertshospitals.nhs.uk)
Wenn Sie unsicher sind: lieber früher ärztliche Abklärung einholen. Bei Wahl der Ansprechperson orientieren Sie sich an der Symptomschwere (Notaufnahme bei akuten neurologischen Ausfällen oder starker Blutung/Fieber; Hausarzt/Gynäkologe/Physio bei moderaten bis milden Neuerungen).

Fehlverhalten vermeiden: Pressen, Atemanhalten, Überspannen
Pressen, Luft anhalten (Valsalva) und übermäßiges Anspannen erhöhen den intraabdominalen Druck schlagartig und verändern damit die Last, die auf Beckenboden, Wirbelsäule und Beckenorgane wirkt. Langfristig können wiederholte starke Druckspitzen zu Verschlechterung von Symptomen (z. B. Belastungsinkontinenz, Prolapsbeschwerden), verstärkter Muskelüberaktivität und Schmerzen oder zu ineffizienter Muskelkoordination führen. Die physiologische Mechanik dahinter – gestiegener Druck durch Valsalva und fehlende synchronisierte Atem‑/Beckenbodenkoordination – ist in Übersichtsarbeiten und klinischen Studien beschrieben. (mdpi.com)
Praktische Alternative: atme bewusst mit dem Ausatmen in die kraftvolle Phase (z. B. Ausatmen beim Anheben oder beim Aufrichten) statt Luft anzuhalten; nutze eine sanfte, gezielte Beckenboden‑“Hebung“ (kurz ziehen/liften), nicht ein dauerhaftes Pressen. Beginne mit niedriger Belastung und klarer Wahrnehmung („low load, high awareness“): leichte Aktivierung kurz halten und wieder loslassen, dann allmählich in funktionelle Bewegungen integrieren (z. B. Hüftbeuge/Hüftscharnier mit Ausatmen). Das Atem‑und Koordinationsprinzip wird in Patient:innen‑Infos zur diaphragmalen Atmung und in Empfehlungen für Belastungs‑/Übungswahl betont. (ruh.nhs.uk)
Achte auf Warnsignale für Fehlverhalten und Überaktivierung: Schmerzen im Becken oder Rücken, Schwierigkeiten beim Wasserlassen oder Stuhlgang (z. B. unvollständige Entleerung, Verstopfung), zunehmende Dringlichkeit, schmerzhafter Geschlechtsverkehr oder ein Gefühl, „nie ganz loslassen“ zu können. Solche Symptome passen zu einem hypertonen (überaktiven) Beckenboden und sollten Anlass sein, das Vorgehen zu drosseln und fachliche Abklärung zu suchen. (my.clevelandclinic.org)
Konkrete Hinweise für Übungen und Alltag: vermeide schwere isometrische Press‑Halte mit Luftanhalten (z. B. klassische Valsalva bei schweren Lasten), setze stattdessen Hüfthinge‑Technik beim Heben, koordiniere Ausatmen mit dem Krafteinsatz, arbeite mit kurzen, kontrollierten Anspannungen und sicherer Körperhaltung (neutrale Wirbelsäule). Wenn beim Training Unwohlsein, Zunahme der Symptome oder Schmerzzunahme auftritt, reduziere Intensität und such Unterstützung durch eine auf Beckenboden spezialisierte Physiotherapie. (uhd.nhs.uk)
Wann ärztliche/therapeutische Abklärung nötig ist: bei neu aufgetretenen oder sich verschlechternden Schmerzen, neuer oder zunehmender Inkontinenz, sichtbarem bzw. spürbarem Vorfall, neurologischen Ausfällen (z. B. Taubheit, Kraftverlust) oder kurz nach Operationen/Entbindungen. In solchen Fällen ist eine rasche Überweisung an Gynäkolog:innen, Urolog:innen oder spezialisierte Physiotherapeut:innen empfehlenswert, da Therapieansatz und Atem‑/Aktivierungsstrategie dann individuell abgestimmt werden müssen. (hse.ie)
Wann Überweisung an FachärztInnen oder spezialisierten TherapeutInnen nötig ist
Bei klaren „Red‑Flags“ sofortige Weiterleitung: bei neu auftretender oder rasch progredienter sensomotorischer Schwäche der Beine, akuter Harn‑ oder Stuhlinkontinenz, Harnverhalt oder Sattel‑Anaästhesie (Verdacht auf Cauda‑equina‑Syndrom) sowie bei Fieber mit starken Rückenschmerzen, frischen schweren Traumata der Wirbelsäule oder starken, nicht stillbaren Nach‑/Postpartum‑Blutungen/zeichen einer schweren Infektion — in solchen Fällen notfallmäßige Vorstellung in der Notaufnahme oder sofortige fachärztliche Abklärung. (aafp.org)
Zeitnahe Überweisung (nicht immer akut) an SpezialistInnen ist angezeigt bei stark beeinträchtigender Inkontinenz, wiederholten Harnwegsinfekten oder Blut im Urin, ausgeprägtem oder symptomatischem Beckenorganprolaps, persistierenden Problemen nach Geburt (z. B. 3./4.-Grad‑Dammriss), sowie wenn konservative Maßnahmen (strukturierte Beckenbodenrehabilitation, Blasstraining, Basis‑Physiotherapie) nach angemessener Zeit (in der Praxis häufig 6–12 Wochen) nicht den gewünschten Effekt bringen. Für diese Fälle sind urogynäkologische, urologische oder kolorektale Abklärungen sinnvoll. (nice.org.uk)
Überweisung an spezialisierte Beckenboden‑PhysiotherapeutInnen oder multidisziplinäre Kontinenz-/Beckenboden‑Zentren empfiehlt sich besonders bei Schmerzen im Beckenboden, Dyspareunie, Hypertonus/Spasmus der Beckenbodenmuskulatur, obstipationsähnlichen Beschwerden mit Outlet‑Dysfunktion oder wenn eine interne Inspektion/palpatorische Befundung zur Differenzierung (tonisch vs. hypotone Dysfunktion) nötig ist — auch vor chirurgischen Entscheidungen sollte eine spezialisierte konservative Abklärung erfolgen. (pubmed.ncbi.nlm.nih.gov)
Wann zu anderen Fachrichtungen überweisen: Hinweis auf mögliche tumoröse Ursache, unklare Gewichtsabnahme, Nachweis von Knochenmetastasen‑Verdacht oder Osteoporose‑Frakturen → Onkologie/Spine/Orthopädie; neurologische Auffälligkeiten ohne klaren muskuloskeletalen Ursprung → Neurologie/Neurochirurgie; komplexe funktionelle/psychosoziale Barrieren (z. B. Geburtstrauma, starke Vermeidungsverhalten) → ergänzend Psychotherapie/Trauma‑fokale Angebote. (rms.cornwall.nhs.uk)
Praktischer Tipp: bei Unsicherheit die Erst‑Abklärung über die Hausärztin/den Hausarzt oder die primäre MSK/Physio‑Triage; dringende Symptome (s. o.) immer notfallmäßig vorstellen. Dokumentieren Sie Beginn, Verlauf, Begleitsymptome (Blasen‑/Darmfunktion, Sensibilitätsstörungen, Fieber, Blutung) — das beschleunigt die richtige Weiterleitung. (hweclinicalguidance.nhs.uk)
Messung von Fortschritt und Erfolg
Objektive und subjektive Messgrößen (Symptomtagebuch, Funktionschecks)
Zur verlässlichen Beurteilung von Fortschritt und Wirkung ist eine Kombination aus objektiven Messgrößen und subjektiven Wahrnehmungen am sinnvollsten. Objektive Messungen zeigen mechanische/funktionelle Veränderungen, subjektive Angaben belegen die Relevanz für Alltag und Lebensqualität — beides sollte regelmäßig protokolliert werden.
Objektive Messgrößen (praktisch, leicht umsetzbar)
- Kraft/Qualität der Beckenbodenmuskulatur: klinische Bewertung nach Oxford-Skala (0–5) oder vergleichbarem Palpations-Score; bei Verfügbarkeit Perineometer-/Manometriewerte (cmH2O) dokumentieren. Wichtig: immer unter ähnlichen Voraussetzungen messen (Blasenfüllung, Lage).
- Haltezeit und Ausdauer: maximale willkürliche Anspannung (Sekunden), Anzahl wiederholbarer Halte (z. B. 3–10 Wiederholungen mit definierter Pause). Fortschritt: längere Haltezeit, mehr Wiederholungen bei gleicher Qualität.
- Funktionschecks der Blasenkontrolle: Husten-/Niesstest bei normaler Füllung (ja/nein Leckage), Beobachtung bei Aufstehen/Stapeln/Schwerheben, 1‑Stunden‑oder 24‑Stunden‑Padtest (Vorher‑/Nachher‑Gewicht; Gewichtszunahme in g ≈ ml Urin).
- Rücken- und Rumpftests: Schmerzskala (siehe weiter unten), Sit-to-Stand/Timed Up and Go, 30‑Sekunden‑Chair‑Stand, Einbeinstand (Sekunden), Brückenhaltung (Sekunden), Sorensen/Haltezeiten für Rückenmuskulatur wenn fachgerecht anleitbar.
- Belastungs-/Transfertests: Active Straight Leg Raise (ASLR) zur Beurteilung der Kraftübertragung, Bird‑dog‑Reihen/Rep‑Zahlen, Beobachtung der Bewegungskontrolle bei funktionellen Aufgaben.
Subjektive Messgrößen (einfach, aussagekräftig)
- Symptomtagebuch: tägliche Notizen zu Anzahl Inkontinenzepisoden, Auslöser (Husten, Treppe, Sport), Padverbrauch, Dranggefühl, Schmerzstärke (0–10 NRS), Schlafstörungen, Einschränkungen im Alltag. Ein kurzes tägliches Feld (z. B. „Lecks: 0/1/2+, Pads: 0/1/2, Schmerz morgens/abends: 3/2“) ist oft am praktischsten.
- Wahrnehmungsskalen: subjektives „Spür‑/Kontrollgefühl“ des Beckenbodens auf einer 0–10‑Skala, wahrgenommene Körperwahrnehmung/ganzheitliche Achtsamkeit (z. B. 0 = kein Gefühl, 10 = sehr gutes Bewusstsein).
- Validierte Fragebögen (für klinische/therapeutische Nutzung): z. B. ICIQ‑SF für Belastungs-/Dranginkontinenz, PFDI oder kurze Rückenschmerzfragebögen (Oswestry, Roland‑Morris) zur Standardisierung — sinnvoll bei Baseline und wiederkehrenden Messungen.
Praktische Anleitung: wie, wann und wie oft messen
- Basislinie: vor Beginn eines Trainingsprogramms einmal umfassend erfassen (Kraft, Haltezeit, Symptomtagebuch über 3–7 Tage, standardisierter Fragebogen).
- Wiederholungen: kurze Symptomkontrollen wöchentlich; Funktionschecks und Fragebögen nach 6–8 Wochen, 3 Monaten und danach je nach Verlauf (z. B. alle 3–6 Monate).
- Messbedingungen standardisieren: gleiche Tageszeit, ähnliche Blasenfüllung (nicht unmittelbar nach voller Blase oder unmittelbar nach dem Wasserlassen), gleiche Kleidung/Unterlage, gleiche Anweisung zur Atemführung.
- Dokumentationsvorschlag (einfaches Tableaubild pro Tag): Datum | Lecks (Anzahl) | Pads | Schmerz NRS | Haltezeit (s) | Übung ausgeführt? Ja/Nein | Bemerkungen (Trigger, Menstruation, Schlaf).
Wie man Fortschritt interpretiert
- Kleine, stabile Verbesserungen in der Alltagsfunktion sind oft wichtiger als kurzfristige Maximalwerte: weniger Leckageepisoden oder geringerer Padverbrauch sind häufig die relevantesten Endpunkte.
- Messbare Zeichen von Fortschritt: Abnahme der Leckageepisoden und Padgewichte, Zunahme der Haltezeit/Anzahl guter Kontraktionen, geringere Schmerzwerte, bessere Ergebnisse in funktionellen Tests (z. B. schnelleres Sit‑to‑Stand, längerer Einbeinstand).
- Subjektive Hinweise zählen stark: mehr Vertrauen, weniger Vermeidungsverhalten, besserer Schlaf oder weniger Einschränkung im Alltag sind wichtige Erfolgskriterien.
Tipps zur Praxis
- Für Zuhause reicht oft ein einfaches Symptomtagebuch kombiniert mit wenigen Funktionschecks; für präzisere Messungen oder wenn Unsicherheit besteht, ärztliche/therapeutische Messungen (Perineometer, EMG, fachliche Palpation) nutzen.
- Trends über Wochen sind aussagekräftiger als Tageswerte — deshalb Durchschnittswerte betrachten (z. B. Mittelwert der Leckagen pro Woche).
- Datenschutz beachten: sensible Daten sicher aufbewahren; bei digitalen Tools auf vertrauenswürdige Anbieter achten.
Wann die Messung an Fachpersonen weitergegeben werden sollte
- Keine Verbesserung oder Verschlechterung trotz gezieltem Training, neue oder zunehmende neurologische Symptome, plötzlicher Anstieg von Inkontinenz oder Schmerz: in diesen Fällen zeitnah ärztliche/therapeutische Abklärung.
Dokumentation von Wahrnehmung, Kraft und Alltagsfunktionen
Eine systematische Dokumentation macht Veränderungen sichtbar, hilft bei der Zielsetzung und zeigt, ob Übungen und Anpassungen wirkungsvoll sind. Praktisch sollten Sie kombinieren: einfache subjektive Angaben (Wahrnehmung, Schmerz, Belastung) plus leicht messbare funktionelle Tests und symptombezogene Zählwerte.
Was regelmäßig notiert werden sollte (kurze Liste):
- Wahrnehmung/Spürbarkeit: Skala 0–10 (0 = kein Spüren, 10 = sehr deutliches, kontrolliertes Anheben/Spannen des Beckenbodens). Einträge z. B. „Ruhe 2 / Husten 6 / Heben 4“.
- Kraft & Ausdauer (einfaches Selbsttest‑Protokoll): Anzahl schneller Kontraktionen in 10 s; längste gehaltene Kontraktion in Sekunden (z. B. 3 × 5 s, max hold 8 s). Notieren auch: Qualität (gleichmäßig, ruckartig), „Lift“-Gefühl vorhanden? ja/nein.
- Alltagsfunktion: Anzahl Inkontinenz‑Episoden pro Tag oder Woche; Situationen (Husten, Niesen, Treppen, Laufen); Anzahl Pads/Wechsel pro Tag. Für Rücken: z. B. Gehzeit ohne Pause, Treppenstock (Anzahl Stufen), Fähigkeit zu Heben/Tragen (kg oder subjektive Einstufung).
- Schmerz und Belastung: VAS 0–10 für Schmerz; bei Auftreten: Aktivität nennen (z. B. „Schmerz 4/10 beim Bücken“).
- Emotion/Stress kurz notieren (niedrig/mittel/hoch) — Stress beeinflusst Wahrnehmung und Tonus.
- Kontextinfos: Tageszeit, Blasenfüllung (z. B. „voll“, „leer“, ca. 1–2 Std. nach Wasserlassen), ob Übungsserie vor/nach Messung.
Einfache Messprotokolle und Frequenz:
- Baseline: 1–2 Wochen tägliches Kurz‑Tagebuch (je 1–3 Zeilen pro Tag), um Schwankungen zu sehen.
- Routine: danach kurze tägliche Notizen (1–2 Sätze) und ausführlicherer Check einmal pro Woche. Objektive Tests (Reps / Hold) alle 1–2 Wochen, wenn möglich immer unter ähnlichen Bedingungen.
- Beispiel einfacher Wochen‑Check: Datum | Spür-Score Ruhe/Husten | Schnellkontraktionen (Anzahl) | Max‑Hold (s) | Inkontinenz‑Episoden (Woche) | Schmerz VAS | Kommentar.
Beispiele für konkrete Einträge:
- 2026‑03‑01: Spür-Score: Ruhe 2 / Husten 5. Schnellkontr.: 6/10. Max hold: 6 s. Inkontinenz: 3 Episoden (Husten, Treppe). Schmerz: 2/10 beim Sitzen. Kommentar: fühle Spannung im Bauch.
- 2026‑04‑12: Spür-Score: Ruhe 5 / Husten 8. Schnellkontr.: 10/10. Max hold: 12 s. Inkontinenz: 0 Episoden diese Woche. Schmerz: 1/10. Kommentar: deutliches „Lift“-Gefühl.
Objektive/klinische Messinstrumente (für Therapie/Arztbesuch):
- Digitale Palpation / Oxford‑Skala (0–5) oder konkrete Zählwerte (Reps, Sekunden) zur Dokumentation.
- Perineometer/Manometrie (Druckwerte), Beckenboden‑Ultraschall (Visualisierung), 1‑Stunden‑Pad‑Test (Messung verlorener Flüssigkeit) — diese Messungen erfolgen beim Profi, notieren Sie Werte und Datum, wenn durchgeführt.
Wie Fortschritt interpretiert werden kann:
- Achten auf Kombination: subjektive Wahrnehmung verbessern sich oft bevor maximale Kraftzunahme sichtbar ist. Ziele realistisch setzen (z. B. weniger Episoden, längere Haltezeit, stabilerer Spür-Score).
- Als Orientierung gelten oft sichtbare Verbesserungen innerhalb 6–8 Wochen bei regelmäßiger, geeigneter Übung; wenn nach 8–12 Wochen keine Besserung erkennbar, Therapieanpassung erwägen.
- Bedeutende Veränderungen sind z. B. spürbare Zunahme der Haltezeit, 30–50 % Reduktion von Inkontinenz‑Episoden oder eine Verringerung des Schmerz‑VAS um mehrere Punkte — als Orientierung, nicht als starre Regel.
Tipps zur Verlässlichkeit der Messdaten:
- Immer gleiche Bedingungen wählen (Tageszeit, Blasenfüllung, Kleidung).
- Bei Übungs‑Tests vorher 1–2 min Ruhe, keine Pressversuche, Bauch entspannt halten.
- Fotos/Videos von Haltungsbildern (nur für Eigengebrauch oder zur Besprechung mit TherapeutIn) können Bewegungsverbesserungen zeigen.
- Teilen Sie die Dokumentation regelmäßig mit Ihrer Physiotherapeutin/Ihrem Therapeuten oder Ärztin/Arzt – das ermöglicht gezielte Anpassung und gegebenenfalls weiterführende Messungen.
Nutzen der Dokumentation für Trainingsanpassung:
- Bei verbesserter Wahrnehmung und Kraft: schrittweise Progression (mehr Wiederholungen, funktionelle Integration).
- Bei schlechterer Bilanz (z. B. mehr Schmerzen, Zunahme von Episoden): Trainingstempo reduzieren, Entspannungs‑/Atemarbeit erhöhen und fachärztliche Abklärung erwägen.
Kurz und praktisch: ein einseitiges Wochenblatt mit Datum, Spür‑Score (Ruhe/Husten), Schnellkontr. (n/10), Max‑Hold (s), Inkontinenz‑Episoden, Schmerz‑VAS und einem kurzen Kommentar reicht oft aus, um Fortschritt zuverlässig zu dokumentieren und mit der Behandlung zu steuern.
Kriterien für Anpassung der Therapie und Langzeitbetreuung
Kriterien zur Anpassung von Therapie und Langzeitbetreuung sollten praxisnah, messbar und am Alltag der Patientin/des Patienten orientiert sein. Wichtige Entscheidungsfaktoren sind:
-
Symptomverlauf
- Kontinenz: klare Reduktion von Inkontinenz-Episoden (z. B. Anzahl Leckagen pro Woche oder Ergebnis eines Pad- oder Blasentagebuchs). Eine Reduktion um ungefähr 30–50 % innerhalb von 8–12 Wochen gilt häufig als klinisch relevant; fehlende oder schlechter werdende Werte erfordern Umplanung oder Abklärung.
- Schmerz: messbare Abnahme der Schmerzintensität (NPRS/VAS) — z. B. Rückgang um ≥2 Punkte oder um ≥30 % gilt als bedeutsam. Anhaltende Zunahme oder neue neuropathische Zeichen sind Alarmzeichen.
-
Funktionelle Leistungskennzahlen
- Kraft und Ausdauer des Beckenbodens: wiederholbare, qualitativ saubere Kontraktionen (z. B. 6–10 Sek. Haltebeuge mit korrekter Technik, 8–12 Wiederholungen) und Fähigkeit zu schnellen Kontraktionen (8–10 ×). Fehlen dieser Leistungen → Fokus auf Basis- und Wahrnehmungstraining fortsetzen.
- Rumpf-/Rückenstabilität: objektive Tests wie statische Haltezeit (Plank/Seitstütz), Sorensen-Test oder funktionelle Transfers (Sit-to-Stand) sollten sich verbessern. Erreichen realistischer Progressionsziele (z. B. Verlängerung der Haltezeit um 20–50 % innerhalb von 6–12 Wochen) spricht für Belastungssteigerung.
- Propriozeption/Wahrnehmung: gemessene oder berichtete Verbesserung (z. B. Fähigkeit, Beckenbodenwillkürlich zu aktivieren ohne Pressen) ist Voraussetzung für funktionelle Integration.
-
Objektive Messinstrumente und Dokumentation
- Regelmässige Dokumentation (Baseline, 4–6 Wochen, 12 Wochen): Symptomtagebuch, kurze funktionelle Tests, Schmerzskalen, ggf. klinische Scores (Oxford-Skala, PERFECT-Protokoll) oder Messungen mit Biofeedback/dynamometer.
- Wenn Messwerte stagnieren oder widersprüchlich sind, Therapieparameter (Intensität, Volumen, Übungsauswahl) überarbeiten.
-
Wahrnehmung, Atmung und Technik
- Vor Fortschritt zur höheren Belastung muss die patienteneigene Wahrnehmung stabil sein: sie kann den Beckenboden spüren, Atemmuster kontrollieren und Spannung/Entspannung unterscheiden. Bei fehlender sensomotorischer Kontrolle weiter „low load, high awareness“-Arbeiten einplanen.
-
Trainingsverträglichkeit und Adhärenz
- Verträglichkeit: keine Zunahme von Schmerzen, Harndrang, Blutungen oder Prolapsgefühl nach Übungen. Bei Unsicherheit Volumen reduzieren, Intensität drosseln, Atem-/Entspannungsfokus erhöhen.
- Adhärenz: fehlende Übungstreue über mehrere Wochen ist eine Anpassungsgrenze — Therapie soll realistische Mikro-Routinen und Coaching integrieren.
-
Zeitliche Richtwerte für Anpassung und Weiterverweisung
- Frühe Reassessment-Phase: nach 4–6 Wochen zur Prüfung erster Reaktionen; dann umfassendere Evaluierung nach 10–12 Wochen zur Entscheidung über Progression, Modifikation oder Überweisung.
- Keine Besserung oder Verschlechterung nach 8–12 Therapie-Sitzungen bzw. 3 Monaten → interdisziplinäre Abklärung (Gynäkologie/Urologie/Neurologie/Physiotherapie mit Spezialisierung).
- Sofortige Überweisung bei roten Flaggen (neu aufgetretene sensomotorische Ausfälle, deutliche Zunahme von Inkontinenz, starke/neu auftretende Schmerzen, sichtbare/fortschreitende Prolapszeichen).
-
Konkrete Regeln zur Progression/Regression
- Progression: wenn Symptomreduktion vorhanden ist, Technik sauber, Schmerz unter Kontrolle und funktionelle Tests bessere Resultate zeigen → Belastung schrittweise erhöhen (mehr Wiederholungen, längere Haltezeiten, Integration in dynamische/aufrechte Aufgaben).
- Regression: bei vermehrten Symptomen, unsauberer Technik oder fehlender Wahrnehmung → zurück zu „low load, high awareness“, verstärktes Atem- und Entspannungstraining, evtl. Biofeedback.
- Integration: sobald kontrollierte Aktivität in Liegen/Sitzen/Stehen gelingt, gezielt Übergang in Alltagsaufgaben (Heben, Treppen, tragen) trainieren; Erstes Ziel ist Übertragbarkeit, nicht maximale Kraft.
-
Langzeitbetreuung und Erhalt
- Nach erfolgreichem Aufbau: Pflegeplan mit Erhaltungsübungen (kurze Sessions mehrmals pro Woche), halbjährige bis jährliche Kontrolltermine oder „Booster“-Sessions nach Bedarf.
- Dokumentation von Langzeiterfolg durch Periodik: Symptomcheck und kurzer Funktionstest alle 3–6 Monate, Anpassung bei Lebensumständen (Schwangerschaft, Operation, veränderte körperliche Belastung).
-
Psychosoziale und motivationalen Aspekte
- Bei mangelndem Fortschritt psychische Faktoren, Erwartungshaltung oder Angst/Vermeidung thematisieren; ggf. Einbezug von Psychotherapie oder Pain-Coaching.
- Ziele regelmäßig gemeinsam neu setzen (kurze, erreichbare Zwischenziele) und Erfolge dokumentieren, um Motivation und Adhärenz zu stärken.
Diese Kriterien sollen als praxisorientierte Entscheidungsgrundlage dienen: sie helfen zu erkennen, wann man sicher steigern kann, wann technikorientiert zurückgehen muss und wann eine vertiefte Abklärung oder interprofessionelle Kooperation erforderlich ist.
Häufige Mythen und korrigierende Hinweise

„Mehr Spannung ist immer besser“ — Gefahren der Überaktivierung
Der Denkfehler, dass „mehr Spannung immer besser“ sei, ist weit verbreitet: stärkere Anspannung wird fälschlich mit besserer Stabilität und Schutz gleichgesetzt. In Wirklichkeit führt chronisch erhöhte Tonusbildung (Hypertonizität) in Beckenboden und Rumpf oft zu schlechterer Funktion, Schmerzen und gestörter Koordination. Stabilität entsteht nicht durch dauerndes Anspannen, sondern durch das richtige Timing, die richtige Intensität und das kontrollierte Zusammenspiel von Aktivierung und Loslassen.
Zu den typischen Mechanismen gehören unbewusstes „Bracing“ (Anhalten des Atems und Verkrampfen der Bauch- und Beckenbodenmuskulatur), Schonhaltung nach Schmerz/Verletzung und erlernte Fehlstrategien (z. B. immer gegen Druck von innen „gegenzuspannen“). Solche Muster hemmen tiefe Muskeln wie Transversus abdominis und Multifidus, erzeugen myofasziale Verspannungen, reduzieren Bewegungsumfang und können Symptome verstärken: gesteigerte Rückenschmerzen, Drang- oder Ruheinkontinenz, erschwerte Entleerung, dyspareunie oder Gefühl von „Dauerstress“ im Beckenbereich.
Praktische Hinweise zur Korrektur:
- Beobachten Sie erst: wie fühlt sich Ruhe an? Oft ist „Ruhe“ nicht Entspannung, sondern latente Spannung. Legen Sie eine Hand auf Bauch/Becken und atmen Sie ruhig; spüren Sie Weite beim Einatmen oder Zug/Muskelkontraktion?
- Atem zuerst: Trainieren Sie ruhige, tiefe Ausatmung ohne Pressen. Beim Ausatmen leicht den Beckenboden wahrnehmen (kein kraftvolles Anziehen), beim Einatmen loslassen. Wiederholen Sie 5–10 Mal in Ruhe.
- Down‑training statt maximaler Kontraktion: Üben Sie gezielt Loslassen — z. B. bei maximaler Anspannung bewusst bis zur vollen Entspannung folgen, halten 5–10 Sek. und wiederholen. Ziel ist vollständige Erholungsfähigkeit zwischen Aktivierungen.
- Timing vor Intensität: Lernen Sie kurze, präzise Aktivierungen („flicks“) mit sofortiger, vollständiger Entspannung. Dann allmählich die Dauer erhöhen, ohne die Entspannungsfähigkeit zu verlieren.
- Vermeiden Sie Valsalva (Pressen) und Atemanhalten bei Belastung. Führen Sie Belastungsbewegungen (Heben, Treppen) mit Ausatmung und leichtem, vorher geübtem Halten des inneren Korsetts aus.
- Körperarbeit: sanfte Mobilisation (Becken kippen, Wirbelsäulen-Roll), Selbstmassage der Außenmuskulatur und punktuelle Berührung zur Entspannung können helfen, muskuläre Guarding‑Muster zu lösen.
- Biofeedback und visuelle Rückmeldung (z. B. Spiegel, App, Therapeut/in) beschleunigen das Differenzieren von Spannung vs. Entspannung.
Wann fachliche Hilfe nötig ist: Wenn Schmerzen persistieren oder sich verschlimmern, bei neu aufgetretener oder zunehmender Inkontinenz, Harnverhalt, starken Verdauungsstörungen oder wenn Sie die Entspannungsfähigkeit trotz Selbstübungen nicht herstellen können, suchen Sie spezialisierte Physiotherapie oder ärztliche Abklärung. Bei ausgeprägter Überaktivität kann ein multimodaler Ansatz (Beckenbodenphysio, Schmerztherapie, Verhaltenstherapie) nötig sein.
Kurz zusammengefasst: Ziel ist nicht maximale Daueranspannung, sondern die Fähigkeit, gezielt und situationsgerecht zu aktivieren und danach wieder vollständig zu entspannen. Qualität, Timing und Wahrnehmung sind wichtiger als rohe Kraft.
Trennung von Beckenboden- und Atemarbeit als falsches Konzept
Die Vorstellung, Beckenboden und Atmung getrennt zu trainieren, ist ein weit verbreiteter Mythos — beides gehört physiologisch, funktionell und motorisch zusammen. Zwerchfell, Beckenboden und die tiefen Rumpfmuskeln (der „innere Kern“) arbeiten als Einheit: das Zwerchfell bewegt sich beim Einatmen nach unten, der intraabdominelle Druck verändert sich, und der Beckenboden muss dieser Druckänderung nachgeben und gleichzeitig schützen. Eine isolierte «Anspannung» des Beckenbodens ohne Atemkoordination führt häufig zu unnötiger Anspannung, Pressen, Atemanhalten und damit zu Überlastung oder Dyskoordination.
Typische Fehler, die aus der Trennung resultieren:
- Atem anhalten beim Beckenbodentraining (Valsalva) — erhöht Druck gegen Beckenboden und Wirbelsäule.
- Nur „hochziehen“ üben ohne zu lernen, wie der Beckenboden entspannt, dehnt und wieder kontrolliert kontrahiert.
- Brustatmung statt Zwerchfellatmung — verliert die natürliche Druckregulation und reduziert Sensibilität.
- Grobe Kommandos („Press den Beckenboden nach oben!“) ohne Bezug zur Atmung und Rumpfspannung.
Korrigierende Grundsätze:
- Atem zuerst: lernende Personen beginnen mit ruhiger, bauch- bzw. zwerchfellbetonter Atmung. Die Hände auf unteren Rippen und unterem Bauch helfen, Ausdehnung sichtbar/spürbar zu machen.
- Koordination statt Maximalkraft: beim Ausatmen eine sanfte, gezielte Beckenbodenaktivierung einleiten (wie ein leichtes «Anheben» oder inneres Zusammenziehen), beim Einatmen bewusst loslassen/entspannen.
- Druckmanagement: bei Belastungssituationen (Heben, Husten, Niesen) vorher tief einatmen, kurz aktivieren und kontrolliert ausatmen — nicht pressen.
- Feinsteuerung: kleine, langsame Kontraktionen mit Atembezug verbessern Propriozeption stärker als viele schnelle Wiederholungen ohne Atmung.
Einfache Übung zur Integration (Anfänger): in Rückenlage, Knie gebeugt — Hände auf Rippen und unterem Bauch. Langsam durch die Nase einatmen, spüren wie die Rippen und der Bauch sich seitlich/kaudal ausdehnen. Beim langsamen Ausatmen durch den Mund eine sehr leichte Beckenboden-Anspannung versuchen (kein Pressen, kein Luftanhalten), dann beim nächsten Einatmen wieder entspannen. 6–10 Atemzyklen achtsam wiederholen. Sitzend und stehend dieselbe Abfolge üben, dann in Alltagssituationen (z. B. beim Aufstehen) anwenden.
Kurzfristige Warnhinweise: Bei akuten Schmerzen, neu aufgetretenem starken Prolapsgefühl oder anderen alarmierenden Symptomen nicht eigenständig forcieren — fachkundige Abklärung suchen. Insgesamt gilt: die beste Beckenbodenarbeit ist die, die mit der Atmung zusammenarbeitet — nicht getrennt davon.
Schnell-fix-Versprechen vs. langfristige motorische Reorganisation
Viele Programme, Geräte oder Videos versprechen schnelle Besserung — „einfach 7 Tage“, „sofort dicht“ oder „Bauch-weg in einer Woche“. Bei Beckenboden und Rückenkontrolle handelt es sich jedoch um motorische Fertigkeiten, die sowohl muskulär als auch nerval reorganisiert werden müssen. Kurz: kurzfristige Tricks können symptomatisch erleichtern, ersetzen aber nicht die langsamere, nachhaltige Umorganisation von Wahrnehmung und Bewegung.
Neu gelerntes Spüren und kontrolliertes Ansteuern der tiefen Rumpfmuskulatur folgen denselben Prinzipien wie jede motorische Lernaufgabe: kleine, wiederholte Übungseinheiten, progressive Belastungssteigerung, Rückmeldung (Feedback) und Kontextvariationen. Erste Verbesserungen der Wahrnehmung sind oft schon nach ein bis vier Wochen spürbar; signifikante Kraft- und Ausdauerzuwächse brauchen typischerweise 6–12 Wochen. Die funktionelle Übertragung in Alltagshandlungen (Heben, Husten, Treppensteigen) kann mehrere Monate regelmäßiger Praxis erfordern und ist individuell sehr unterschiedlich.
Das heißt nicht, dass alle „schnellen“ Hilfen wertlos sind. Biofeedback, kurze Wahrnehmungsübungen oder eine einmalige Anleitung können akute Unsicherheit reduzieren, Motivation steigern und als Einstieg dienen. Problematisch werden Versprechen, die aktive Mitarbeit, Zeit und progressive Übung ignorieren — etwa Produkte, die „einfach eingesetzt“ werden und sofort heilen sollen, oder Kurse, die keine individuelle Befundung vorsehen.
Praktische Orientierungspunkte, um seriöse von unseriösen Versprechen zu unterscheiden:
- Realistische Zeitangaben: Anbieter, die Wochen bis Monate als sinnvolle Zeiträume nennen, sind glaubwürdiger als „sofort“-Versprechen.
- Messbare Ziele: Baseline-Erhebung, wiederholte Funktionschecks (z. B. Wahrnehmung, Kraft, Alltagsfunktionen) und dokumentierte Fortschritte.
- Aktive Beteiligung: Programme sollten Eigenübungen, Häufigkeitsempfehlungen (z. B. kurze Wahrnehmungssequenzen mehrfach täglich, Kraftübungen 2–3× pro Woche) und Progressionswege enthalten.
- Interdisziplinarität: Zusammenarbeit mit Physio-/Pädiatrie/Hebamme/Ärzt:innen bei komplexen Fällen.
- Warnsignale: „Keine Anstrengung nötig“, „Ein Gerät heilt alles“ oder ausschließlich emotionale Verkaufsargumente ohne physiologische Erklärung.
Konkrete Empfehlungen für die Umsetzung: beginne mit niedrig dosierten, aber täglichen Spür-Einheiten (z. B. 5–10 Minuten, 2–3×/Tag) und ergänze 2–3 Kraft-/Stabilitätseinheiten pro Woche. Dokumentiere wahrgenommene Veränderungen (z. B. besseres Timing bei Husten, verminderte Drang- oder Schmerzsituationen) und lass alle 6–8 Wochen eine fachliche Re-Evaluation durchführen, um Progression oder Korrekturen zu planen.
Langfristige motorische Reorganisation erfordert Geduld und Kontinuität. Wer schnelle Lösungen sucht, riskiert Fehlinvestition, Überaktivierung oder das Verfestigen falscher Muster. Die nachhaltigste Verbesserung entsteht durch evidenzbasierte Methoden, regelmäßiges, bewusstes Üben und begleitende, fachliche Betreuung.
Fallbeispiele (kurze Praxisillustrationen)
Fall 1: junge Mutter mit Belastungsinkontinenz — Vorgehen und Ergebnisse
Eine 32‑jährige Mutter, 10 Monate postpartal, klagt über Belastungsinkontinenz: gelegentliches Tröpfeln beim Lachen, Husten oder beim Heben des Kindes. Sie vermeidet Jogging, fühlt sich unsicher beim Spielen mit dem Kind und beschreibt wenig Körperwahrnehmung im Beckenbereich („ich spüre da kaum etwas“).
Bei der Erstuntersuchung wurden Anamnese (Entbindung per spontaner vaginaler Geburt, keine Geburtsverletzung bekannt), kurze Haltungs‑ und Atembeurteilung sowie ein einfacher manueller Beckenboden‑Check (Modified Oxford Scale) durchgeführt: Kraft 1–2/5, reduzierte propriozeptive Sensibilität, diaphragma‑Atmung eher flach. Keine neurologischen Ausfälle oder Alarmsymptome. Zielvereinbarung: Reduktion von Belastungsinkontinenz, Aufbau von Wahrnehmung und kontrollierbarer Aktivität des Beckenbodens, Rückkehr zu moderater körperlicher Aktivität (z. B. Joggen) innerhalb von 3 Monaten.
Vorgehen (Prinzip: „Vom Funktionieren zum Spüren“)
- Phase 1 (0–4 Wochen): Fokus auf Sensibilisierung und Atem‑Verknüpfung. Tägliche kurze Wahrnehmungssequenzen (Body‑Scan 5–7 min), punktuelle Berührung am Schambein/Perineum zur Orientierung, und diaphragma‑Atmung: langsames Einatmen in den Bauch, Ausatmen mit leichtem inneren „Aufzug“ des Beckenbodens ohne Pressen. Erste gezielte, sehr leichte Beckenbodenkontraktionen in Rückenlage: 3 Serien × 8 Wiederholungen, Halten 2–3 s, Pause 8–10 s („low load, high awareness“). Wichtig: keine Pressatmung, keine Anspannung von Kiefer/Schultern.
- Phase 2 (4–8 Wochen): Aufbau von Kraft und Timing in unterschiedlichen Positionen. Progression: Üben im Sitzen → Stehen; kurze schnelle Kontraktionen („schnelle Lifter“) für Husten/Niesen‑Reaktion; Integration mit Transversus‑Aktivierung (leichte „Bauchnabel‑zur‑Wirbelsäule“‑Spannung) und gezielten Multifidus‑Aktivierungsübungen (modifizierter Bird‑Dog mit Fokus auf Atem‑und PF‑Koordination). Funktionelle Übung: modifizierte Brücke mit bewusstem Beckenbodenlift beim Ausatmen, 3×10 moderat.
- Phase 3 (8–12 Wochen): Übertragung in höher belastende Alltagssituationen. Trainingsfokus auf timing bei Heben/Tragen, Treppensteigen und leichtem Jogging: Vor jeder belastenden Aktion kurze Aktivierung (1–2 schnelle Lifts) und stabile Atemführung. Progression der Haltezeiten (bis 5–6 s) und allmähliche Erhöhung der Reizintensität (mehr Wiederholungen, dynamische Aufgaben).
Messung und Ergebnisse in diesem Fall
- Symptomtagebuch: Beginn: ca. 7 belastungsbedingte Episoden/Woche; nach 12 Wochen: 1–2 episodische Vorkommnisse/Woche, keine regelmäßige Verwendung von Slipeinlagen mehr.
- Kraftbeurteilung (Modified Oxford): Start 1–2/5 → nach 12 Wochen 3–4/5 mit spürbarer, kontrollierbarer Aktivierung in verschiedenen Positionen.
- Subjektiv: Patientin berichtet von verbesserter Körperwahrnehmung, weniger Angst vor Aktivität und Wiederaufnahme leichter Joggingseinheiten nach individueller Steigerung.
- Nebenbefunde: verbesserte Atemtiefe und reduzierte kompensatorische Nacken‑/Schulterspannung.
Wichtige Hinweise aus dem Fall
- Erfolg beruhte auf konsequentem, häufigem kurzen Training (3×/Tag Mikro‑Routinen), klaren Wahrnehmungscues und schrittweiser Progression von Liegen → Sitzen → Stehen → Alltag.
- Bei neu auftretenden starken Schmerzen, vermehrter bzw. plötzlicher Inkontinenz oder neurologischen Symptomen wäre sofortige Weiterleitung an Urogynäkologie/Physiotherapie angezeigt.
- Langfristig wurde ein Erhaltungsprogramm empfohlen (2–3×/Woche 10–15 min mit Integration in Alltagsbewegungen), dazu ergonomische Anpassungen beim Heben und regelmäßige „Spür‑Momente“ im Tagesablauf.
Fall 2: Büroangestellte mit chronischem Kreuzschmerz — Integration in den Arbeitstag
Eine 38‑jährige Büroangestellte klagt seit mehreren Jahren über chronische Kreuzschmerzen, die sich besonders nach langen Sitzphasen und gegen Ende des Arbeitstages verschlimmern. In der Erstaufnahme zeigt sie eingeschränkte Rumpfwahrnehmung (sie beschreibt den Rücken oft als „taub“), flache Atmung und eine dominierende Schonhaltung (vorgebeugte Schultern, verstärkte Lendenlordose beim Sitzen). Ziele im Verlauf sind: Schmerzreduktion, verbesserte sensomotorische Wahrnehmung von Beckenboden und tiefer Rumpfmuskulatur, und nachhaltige Integration von Spür‑Routinen in den Arbeitsalltag.
Die erste Phase konzentriert sich auf Aufklärung und einfache Wahrnehmungsübungen: kurzer Body‑Scan (2–3 Minuten, sitzend oder liegend), fünf tiefe Zwerchfell‑Atmungen mit sanfter, punktueller Berührung über dem unteren Abdomen zur Verstärkung der Interozeption und leichte, bewusst gesteuerte Beckenkippungen im Sitzen (10 Wiederholungen). Wichtig ist die Instruktion „low load, high awareness“: sehr geringe Intensitäten, nur so viel, dass sie den Bereich spürt, ohne Schmerz zu provozieren. Diese Übungen führt sie zu Beginn zweimal täglich zu Hause durch (je 8–10 Minuten) und einmal am Tag während der Arbeitspause.
Für die direkte Integration in den Arbeitsalltag werden Mikro‑Routinen eingeführt: alle 30–45 Minuten eine 2‑minütige Pause mit folgendem Standardablauf — 6 tiefe Zwerchfell‑Atmungen (langsam einatmen, 4–5 s halten, langsam ausatmen), sanfte Aktivierung der tiefen Rumpfmuskulatur (leichter, punktueller „Einziehen“-Impuls des Bauchnabels Richtung Wirbelsäule, ohne Atemanhalten), kurze Aufrichtung der Brustwirbelsäule und Schulteröffnung. Diese „Spür‑Momente“ sind so konzipiert, dass sie auch während Telefonaten oder beim Stehen an einem höhenverstellbaren Schreibtisch möglich sind.
Ergonomische Anpassungen begleiten die sensomotorische Arbeit: Stuhlhöhe so einstellen, dass Oberschenkel parallel zum Boden sind, ein kleines Lendenkissen zur Unterstützung der physiologischen Lordose bei Bedarf, Bildschirm auf Augenhöhe und Maus/Tastatur nahe genug, um Schultern entspannt zu halten. Zusätzlich empfehlen sich wechselnde Arbeitshaltungen — Sitzen/Stehen im Wechsel (am Anfang 10–15 Minuten Stehen pro Stunde) — und kurze Laufpausen nach dem Toilettengang oder beim Kaffeeholen, um die Wirbelsäule zu mobilisieren.
Kleine, alltagsnahe Übungen werden in den Tagesablauf eingebettet: beim Heben einer Akte oder Tasse bewusst in die Hüfte hingehen (Hüftbeuge, kein Rückenbeugen), vor dem Heben eine Ausatmung einleiten und während der Hebebewegung eine sanfte Aktivierung der tiefen Rumpfmuskulatur aufrechterhalten (kein Pressen oder Luftanhalten). Auf dem Weg zur Kaffeemaschine kann sie kurze Balance‑Tasks einbauen (z. B. 10–15 s auf einem Bein stehen), um Propriozeption und Stabilisatoren zu schulen.
Als Trainingsprogression werden nach 2–4 Wochen leichte funktionelle Übungen ergänzt (3×/Woche, 15–20 Minuten): modifizierte Brücke mit Fokus auf sanfter Beckenboden‑Integration (isometrisch halten 5–10 s, 6–8 Wiederholungen), Bird‑dog in kontrollierter Ausführung (langsame Bewegungen, 6–8 pro Seite), und gezielte Multifidus‑Aktivierung (kleine isometrische Haltephasen in neutraler Position). Belastung und Volumen werden nur gesteigert, wenn Wahrnehmung und Schmerzen stabil sind.
Ergebnisse und Messung: als Praxisbeispiel berichten Patientinnen nach 8–12 Wochen meist von einer spürbaren Reduktion nachtaktiver Schmerzspitzen, steigender Sitz‑Toleranz (z. B. von 20 auf 45–60 Minuten ohne starke Beschwerden) und höherer Sicherheit bei Alltagshandlungen. Fortschritt wird anhand eines einfachen Symptom‑ und Aktivitätstagebuchs dokumentiert (Schmerzskala 0–10 morgens/abends, Anzahl ununterbrochener Sitzphasen, Fähigkeit zum Heben ohne Schmerz). Diese subjektiven Angaben werden alle 2–4 Wochen mit der Therapeutin besprochen und Trainingsziele entsprechend angepasst.
Wann zusätzliche Abklärung nötig ist: bei neu aufgetretenen neurologischen Ausfällen (Taubheit in beiden Beinen, Fußheberschwäche), plötzlich auftretender Stuhlinkontinenz oder Harnverhalt, unverminderter und zunehmender Schmerzintensität trotz Therapie über 4–6 Wochen — in diesen Fällen sofortige ärztliche Abklärung/Überweisung an FachärztInnen oder spezialisierte TherapeutInnen. Ebenso sinnvoll ist die interdisziplinäre Zusammenarbeit mit Physiotherapie, Arbeitsmediziner/In oder Ergonomieberater/In, wenn Arbeitsplatzanpassungen nötig sind.
Wichtig für die Umsetzung: Geduld und Kontinuität. Der Fokus auf Spüren statt nur auf „mehr Kraft“ reduziert Überaktivierung, fördert nachhaltige motorische Reorganisation und erleichtert die Integration in den oft hektischen Büroalltag. Kleine, regelmäßig wiederholte Spür‑Impulse sind oft wirksamer als sporadische, intensive Übungen.
Lernpunkte und übertragbare Strategien
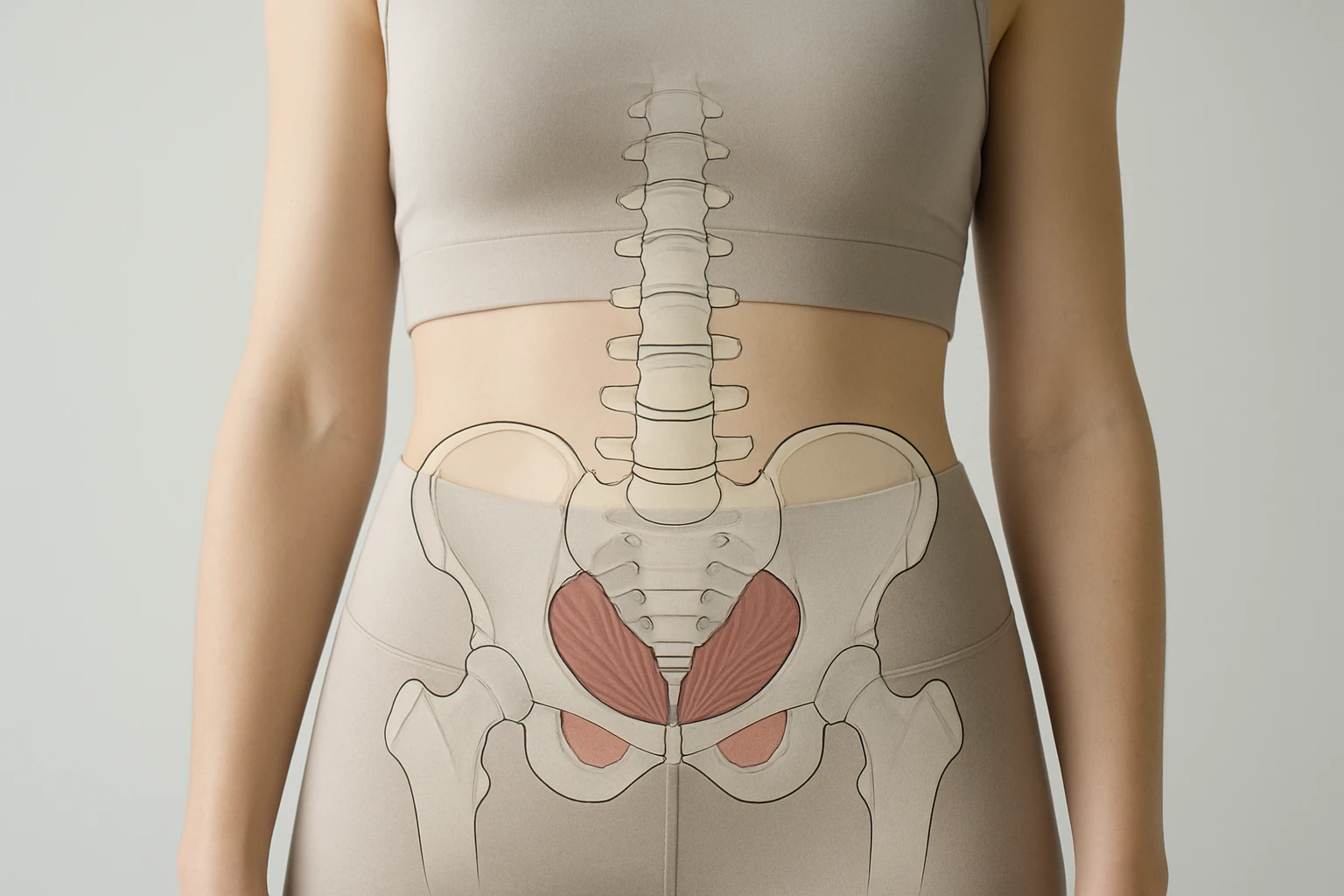
Aus den Fallbeispielen lassen sich klare Lernpunkte und unmittelbar übertragbare Strategien ableiten, die sich in der Praxis leicht anwenden lassen:
-
Beginne mit Wahrnehmung statt Kraft: Wenige, sehr bewusste Einheiten (z. B. täglich 2–5 Minuten Body‑Scan oder punktuelle Berührung) verbessern die Sensibilität schneller als viele unbewusste Wiederholungen. Ziel ist, eine klare Vorstellung von „Anspannung – Loslassen“ im Beckenboden zu bekommen, bevor Belastungen erhöht werden.
-
Atmung als erster Hebel: Lehre die Verbindung Zwerchfell–Beckenboden durch langsame, tiefe Atemzüge (Einatmen: Ausdehnung, Ausatmen: sanfte Unterstützung des Beckenbodens). Atemrhythmus als Eingang für Aktivierung und Entspannung verwenden – das verhindert Pressen oder Halten der Luft.
-
Low load, high awareness in der Progression: Starte in liegender Position mit sehr niedriger Intensität (z. B. 10–30 % wahrgenommener Kontraktion), gehe dann zu Sitzen, Stehen und schließlich zu funktionellen Bewegungen (Aufrichten, Heben). Jede Stufe soll sicher beherrscht und bewusst gespürt werden, bevor die nächste folgt.
-
Funktionelle Integration statt isolierter Kraft: Übe Beckenboden‑Koordination in Alltagsbewegungen (Aufstehen, Treppen, Tragen). Beispiel: beim Aufstehen aus dem Stuhl kurz „ankern“ (leichte Beckenbodenaktivierung + Ausatmung) und dann langsam aufrichten. So wird die neue Steuerung direkt in Alltagssituationen automatisiert.
-
Vermeide typische Fehler: Pressen, Luftanhalten, kraftvolles Zusammenkneifen oder Dauerspannung führen zu Dysbalance. Besser: kurze, kontrollierte Aktivierungen mit vollständigem Loslassen dazwischen; Entspannungstechniken (z. B. progressive Muskelentspannung, sanfte Dehnungen) ergänzen das Training bei Überaktivität.
-
Messbare, realistische Ziele und Verlaufskontrolle: Setze einfache Messgrößen (z. B. Anzahl ungewollter Abgänge pro Woche, Schmerz‑VAS, Fähigkeit, bei Husten/dem Lachen keine Leckage zu haben, Wahrnehmungs‑Skala 0–10). Ein kurzes Symptomtagebuch hilft, kleine Verbesserungen sichtbar zu machen und Motivation zu erhalten.
-
Individualisierung und interdisziplinäre Zusammenarbeit: Passe Intensität, Positionen und Häufigkeit an Beschwerden, Geburtshistorie und Lebenssituation an. Bei Unsicherheit, Schmerzen, neu aufgetretenen neurologischen Symptomen oder persistierender Inkontinenz frühzeitig Physiotherapie, Hebamme oder Ärztin/Arzt hinzuziehen. Biofeedback oder palpatorische Anleitung kann in schwierigen Fällen sehr hilfreich sein.
-
Mikro‑Routinen und Erinnerungshilfen: Baue „Spür‑Momente“ in den Tagesablauf ein (z. B. nach dem Zähneputzen, vor dem Telefonieren, beim Kaffeekochen). Kurz und oft ist wirksamer als lange, seltene Einheiten und verbessert die Automatisierung.
-
Geduld und Kontinuität: Motorische Reorganisation braucht Zeit; kleine, konsequente Fortschritte über Wochen (oft 6–12 Wochen) sind realistischer als schnelle Lösungen. Positive Rückkopplung (erreichte Alltagsziele feiern) fördert die Compliance.
Diese Strategien sind praxisnah übertragbar: aus bewusster Wahrnehmung werden funktionelle Gewohnheiten, aus kleinen, sicheren Übungen langfristig belastbare Steuerungsmechanismen für Beckenboden und Rücken.
Fazit und praktische Handlungsempfehlungen
Kernaussagen: Verbindung von Spüren und funktioneller Kraft

- Spüren ist kein Luxus, sondern die Grundlage wirksamer Kraft: nur wer Beckenboden, Zwerchfell und tiefe Rumpfmuskulatur bewusst wahrnehmen kann, aktiviert sie zeitgerecht und effizient in Alltags- und Belastungssituationen.
- Qualität vor Quantität: feine, gezielte Aktivierung bei niedriger Belastung („low load, high awareness“) schafft die sensomotorischen Voraussetzungen für späteren Kraftaufbau ohne Fehlspannung oder Pressen.
- Atmung ist der Schlüssel: eine kooperative Verbindung von Ein‑/Ausatmung, Zwerchfellabstieg und sanfter Beckenbodenreaktion ermöglicht lastgerechte Druckverteilung und schützt Rücken und Beckenboden.
- Wahrnehmung verbessert Motorik und reduziert Kompensation: bessere Proprio‑/Interozeption führt zu präziseren Bewegungsmustern, weniger Schonhaltungen und damit weniger Schmerz und Inkontinenzrisiko.
- Funktionelle Integration entscheidet über den Alltagserfolg: Übungen sollten schrittweise in Sitzen, Stehen und in realen Alltagssituationen (Heben, Tragen, Treppen) übertragen werden, nicht nur isoliert trainiert bleiben.
- Progression ist geplant und behutsam: von kurzen täglichen „Spür‑Momenten“ zu intensiveren, funktionellen Belastungen; Fortschritte über Symptome, Alltagstauglichkeit und einfache Tests dokumentieren.
- Vermeiden Sie Überaktivierung: mehr Spannung ist nicht automatisch besser — chronische Anspannung kann Schmerzen und Dysfunktionen verstärken. Entspannung und Erholung sind Teil des Trainings.
- Holen Sie sich Hilfe, wenn Warnsignale auftreten: neu auftretende Schmerzen, verstärkte Inkontinenz oder neurologische Ausfälle erfordern fachliche Abklärung und Anpassung des Trainings.
Kurz gefasst: dauerhafte, funktionelle Kraft entsteht, wenn gezielte Wahrnehmung (Spüren) die Basis für kontrollierte, atemgeführte und alltagsrelevante Aktivierung bildet.
Konkrete Startempfehlungen für LeserInnen (erste Schritte)
Beginnen Sie mit kleinen, konkreten Schritten, die wenig Zeit brauchen und leicht in den Alltag passen. Das Ziel ist zuerst: spüren lernen, dann dosiert Kraft aufbauen und schließlich das Neue in Alltagsbewegungen integrieren.
-
Tägliche Mikro‑Routine (5–10 Minuten): 1) 1–2 Minuten Body‑Scan im Liegen oder Sitzen: bewusst den Atem folgen, Bereiche von Beckenboden, Rücken und Bauch wahrnehmen. 2) 5 tiefe, diaphragmale Atemzüge (einatmen in den Bauch, beim Ausatmen sanftes inneres „Anheben“ des Beckenbodens ohne Pressen). 3) 1–2 Serien à 6 feine Beckenboden‑Anhebungen (je 1–2 Sekunden halten, vollständig entspannen, 5 Sekunden Pause). Diese Sequenz 1–3× täglich.
-
Positionsprogression: Üben Sie zuerst im Liegen (am leichtesten wahrnehmbar), dann im Sitzen und nach einigen Tagen/Wochen im Stehen. Ziel: die gleiche feine Aktivierung in aufrechter Haltung halten können.
-
Low load, high awareness: Lieber viele kurze, sehr kontrollierte Wiederholungen mit vollem Loslassen als wenige starke Kontraktionen. Halten zunächst kurz (1–2 s), nach 2–4 Wochen bei guter Kontrolle auf 3–5 s steigern. Keine Pressatmung (Valsalva) verwenden.
-
Atmung und Entspannung: Üben Sie, die Beckenbodenaktivität mit dem normalen Atemrhythmus zu verbinden. Nach jeder Übung bewusst vollständig entspannen. Spannungsgefühle oder Schmerzen sind ein Signal zu stoppen und ggf. professionelle Abklärung zu suchen.
-
Einfache Alltagsintegration: Setzen Sie bewusst einen „Spür‑Moment“ bei 3 täglichen Gelegenheiten — beim Aufstehen, beim Heben eines leichten Gegenstands und beim Treppensteigen. Vor der Bewegung kurz innerlich anspannen (sehr fein) und während der Bewegung weiter atmen.
-
Aufbautempo und Zielsetzung: Starten Sie 5–10 Minuten pro Tag, steigern langsam auf 15–20 Minuten reine Übungszeit über 4–8 Wochen. Setzen Sie ein konkretes, kleines Ziel (z. B. „3× täglich 5 Minuten Routine für 4 Wochen“). Dokumentieren Sie einmal wöchentlich: Wahrnehmungs‑Score (0–10), Häufigkeit von Symptomen (z. B. Tröpfeln, Rückenschmerz).
-
Sicherheit und Warnzeichen: Stoppen Sie bei ziehenden/stechenden Schmerzen, neu aufgetretenem vermehrtem Harnverlust, Blutungen oder neurologischen Ausfällen (Taubheit, Gefühlsverlust). In diesen Fällen oder wenn unsicher, holen Sie zeitnah fachliche Hilfe (physiotherapeutische Beckenbodenexpertin/-experte, Hebamme, Gynäkologe/Urologe, Hausarzt).
-
Wann professionelle Hilfe suchen: Wenn Sie nach 6–8 Wochen konsequenter Selbstarbeit keine Besserung spüren, wenn Symptome sich verschlechtern, oder bei komplexer Vorgeschichte (z. B. starke Geburtstraumata, operative Eingriffe, starke Chronifizierungen). Physiotherapeutinnen/-therapeuten mit Beckenboden‑Weiterbildung können Wahrnehmung, Kraftaufbau und Integration individuell anleiten.
-
Kleiner Motivations‑Trick: Verknüpfen Sie die Mikro‑Routine mit einer bestehenden Gewohnheit (Zähneputzen, Kaffee am Morgen). Kleine sichtbare Erfolge (weniger Leckagen, besseres Körpergefühl, weniger Rückenschmerzepisoden) fördern die Kontinuität.
Erwarten Sie keine sofortigen Wunder: erste sensorische Veränderungen zeigen sich oft innerhalb weniger Wochen, funktionelle Verbesserungen in Alltag und Schmerzen brauchen häufig mehrere Monate konsequenter, geduldiger Arbeit. Kontinuität, achtsame Übung und gegebenenfalls interdisziplinäre Unterstützung sind die verlässlichsten Wege vom „Funktionieren“ zurück zum Spüren.
Bedeutung von Geduld, Kontinuität und interdisziplinärer Unterstützung
Geduld ist keine nette Zugabe, sondern eine notwendige Grundlage: Wiedererlernen von Wahrnehmung und motorischer Kontrolle, sowie neurologische und muskuläre Anpassungen, brauchen Zeit. Erste Verbesserungen der Sensibilität oder des Bewegungsgefühls werden oft innerhalb weniger Tage bis Wochen spürbar, messbare Kraft- und Funktionszunahmen entstehen typischerweise über 6–12 Wochen konsequenten Trainings; für nachhaltige Umorganisationen im Alltag sind mehrere Monate realistisch. Rückschritte oder Phasen mit weniger Fortschritt sind normal und kein Zeichen des Scheiterns — sie gehören zum Lernprozess und geben wichtige Hinweise zur Anpassung von Belastung und Strategie.
Kontinuität schlägt Intensität: kurze, häufige Wahrnehmungsübungen (z. B. 1–5 Minuten, 2–5× täglich) in Kombination mit strukturierter Übungseinheit (z. B. 20–40 Minuten, 2–3× pro Woche) führen in der Regel zu besseren Ergebnissen als sporadisch harte Einheiten. Progression sollte systematisch erfolgen: zuerst „low load, high awareness“, dann allmählich mehr Wiederholungen, längere Haltezeiten und funktionelle Integration in Stehen und Alltagshandlungen (Heben, Treppensteigen, Tragen). Dokumentiere kurz (z. B. Symptomtagebuch, Notizen zur Wahrnehmung), so lassen sich kleine Erfolge sichtbar machen und das Training gezielt anpassen.
Interdisziplinäre Unterstützung erhöht Sicherheit und Wirksamkeit. Physiotherapeut:innen mit Schwerpunkt Beckenboden/Manuelle Therapie oder Beckenbodentherapie prüfen Technik, geben progressionsgerechte Übungen und erkennen Kompensationen. Hebammen begleiten insbesondere nach Schwangerschaft und Geburt. Gynäkolog:innen, Urolog:innen oder Neurolog:innen sind wichtig bei organischen Ursachen, neu aufgetretenen Symptomen oder wenn invasive Diagnostik/Behandlung nötig ist. Trainer:innen oder Sporttherapeut:innen helfen bei der funktionellen Integration in Sport und Alltag. Stimmige Zusammenarbeit bedeutet: klare Ziele definieren, Befunde und kurze Dokumentation mitbringen, regelmäßige kurze Rücksprache (z. B. alle 6–12 Wochen) und bei Bedarf rasch überweisen.
Praktische Verhaltensregeln, die helfen, dranzubleiben und sicher zu trainieren:
- Setze erreichbare Mikroziele (z. B. „3× täglich 2 Minuten Body-Scan“ oder „2× pro Woche 20 Minuten Übungssequenz“) und erhöhe sukzessive.
- Nutze Erinnerungstechniken (Kalendereintrag, App-Reminder, «Spür-Momente» beim Zähneputzen).
- Führe ein kurzes Erfolgstagebuch (Wahrnehmung, Belastungen, Symptome) zur Selbstmotivation und für Rücksprachen mit Fachpersonen.
- Vereinbare initial regelmäßige Termine mit einer Fachperson (wöchentlich bis alle 2 Wochen), später Kontrolltermine alle 6–12 Wochen zur Anpassung.
- Suche früh interdisziplinäre Abklärung bei Warnzeichen (zunehmende oder neue Schmerzen, Blut, neu aufgetretene Inkontinenz, neurologische Ausfälle).
Emotionaler und sozialer Rückhalt ist Teil der Therapie: Selbstmitgefühl, Austausch in Gruppen oder mit Partner:innen und ggf. psychologische Unterstützung bei Ängsten/Scham können die Umsetzung nachhaltig erleichtern. Langfristig zahlt sich eine geduldige, beständige und gut vernetzte Herangehensweise aus: weniger Schmerzen, stabilere Haltung, bessere Alltagsfunktion und ein klareres Körpergefühl.