Problemaufriss: Warum isoliertes Training an Grenzen stößt
Traditionelle Trennung: „Beckenboden vs. Rücken“ als separate Trainingsfelder
Historisch und organisatorisch haben sich Beckenboden‑ und Rückentraining oft als zwei getrennte Fachgebiete etabliert: Gynäkologie, Urologie und Frauenheilkunde kümmern sich um Inkontinenz‑ und Beckenbodenprobleme, Orthopädie und Wirbelsäulenspezialisten um Lumbalgien und Haltungsstörungen; in der Reha und im Fitnessbereich gibt es eigene Curricula, Leitlinien und Kurse für „Beckenbodentraining“ bzw. „Rückentraining“. Diese Trennung spiegelt sich auch in Ausbildung, Abrechnung und Praxisorganisation wider: Therapeutinnen, Trainer und Ärztinnen arbeiten häufig in getrennten Netzwerken, Behandlungspfade sind fachdisziplinär fragmentiert, und Programme werden nach Zuständigkeitsgrenzen statt nach funktionalen Bedürfnissen aufgebaut. In der Praxis führt das dazu, dass Patienten mit kombinierten Beschwerden — etwa postpartalem Heben, Inkontinenz bei Belastung oder Rückenschmerzen mit Beckenbodendysfunktion — oft nur einen Aspekt adressiert bekommen. Zudem begünstigt das siloartige Denken eine starke Betonung isolierter Übungen (z. B. rein isometrische Beckenbodenkontraktionen oder isolierte Rückenextensionen), statt Bewegungs‑, Atem‑ und Drucksteuerung im Gesamtkontext zu trainieren. Diese traditionelle Trennung erklärt, warum viele Therapie‑ und Trainingsprogramme in ihrer Wirksamkeit limitiert sind: sie übersehen systemische Zusammenhänge, fördern Kompensationsmuster und erschweren den Transfer der gelernten Kontrolle in alltägliche und sportliche Belastungen.
Konsequenzen fragmentierten Denkens: fehlender Transfer, Kompensationsmuster, unvollständige Rehabilitation
Ein isoliertes Training einzelner Muskelgruppen führt häufig dazu, dass Fortschritte nicht in funktionelle Alltagssituationen oder sportliche Anforderungen „übersetzt“ werden. Wer etwa den Beckenboden in Rückenlage mit wiederholten Kontraktionen stärkt, verbessert zwar die lokale Kraftmessung, nutzt diese Kraft aber selten automatisch beim Heben, Husten oder bei schnellen Richtungswechseln. Ohne Training der zeitlichen Koordination mit Atmung, Hüft‑ und Rumpfbewegungen bleibt der Transfer in komplexe Bewegungsmuster begrenzt – und damit der Nutzen für echte Alltags- und Leistungsanforderungen.
Als Folge entstehen Kompensationsmuster: oberflächliche oder benachbarte Muskelgruppen übernehmen Aufgaben, die eigentlich von einer tiefen, fein abgestimmten Muskulatur – Beckenboden, Zwerchfell, transversus abdominis, multifidi – erledigt werden sollten. Das zeigt sich z. B. durch vermehrtes Pressen/Halten der Luft (Vasalva), übermäßige Anspannung der oberen Bauchmuskulatur, verstärkte thorakale Atmung oder eine überaktive Hüftbeuger-/Gluteus‑Antwort. Solche Muster können kurzfristig Schmerz reduzieren oder Stabilität vermitteln, führen aber langfristig zu Überlastung, veränderten Gelenkbelastungen (z. B. erhöhte Lendenwirbelsäulen‑Scherspannungen) und erneuten Beschwerden.
Unvollständige Rehabilitation ist ein weiteres zentrales Problem: rein isolierte Programme adressieren oft nur Kraft oder nur Ausdauer eines Muskels, nicht jedoch Sensomotorik, Timing, Bewegungsqualität und Alltagsintegration. Deshalb treten Rezidive, Persistenz von Schmerzen oder funktionelle Einschränkungen trotz scheinbarer „Erholung“ auf. Patientinnen berichten dann von Unsicherheit bei Belastungen, reduzierter Leistungsfähigkeit beim Sport oder anhaltenden Problemen beim Heben, Tragen und Sitzen – Faktoren, die Lebensqualität und Arbeitsfähigkeit beeinträchtigen.
Außerhalb des Individuums hat fragmentiertes Denken ebenfalls Folgen: ineffiziente Therapie‑ und Trainingszeit, höhere Folgekosten durch wiederholte Behandlungen, verzögerte Rückkehr zur Arbeit oder Sport und geringere Adhärenz, weil Patientinnen den Nutzen im Alltag nicht spüren. Diese Konsequenzen machen deutlich, dass Training, Rehabilitation und Prävention nicht isoliert, sondern eingebettet in funktionelle, alltagsnahe und kontextbezogene Strategien gedacht werden müssen, um nachhaltige Ergebnisse zu erzielen.
Bedarf an vernetztem, alltags‑ und leistungsorientiertem Training
Der Fokus sollte weg von isolierten Muskelübungen hin zu vernetzten, alltags‑ und leistungsorientierten Trainingsformen gehen, weil reale Belastungen stets mehrere Systeme gleichzeitig fordern. Alltagssituationen (z. B. Heben eines Kindes, ein kräftiger Husten, schnelles Richtungswechseln im Sport) verlangen koordiniertes Zusammenspiel von Beckenboden, Atemmuskulatur, tiefem Rumpf und Rücken sowie der peripheren Muskulatur; rein lokale Kraftsteigerung erzeugt daher oft nur begrenzten Transfer, lässt Kompensationen bestehen und verzögert funktionelle Erholung. Ein vernetztes Training adressiert stattdessen Bewegungsmuster in ihrem Kontext: Atem‑ und Druckregulation, belastungsadäquate Timing‑ und Aktivierungssequenzen, lumbopelvine Koordination und Faszienketten werden gemeinsam trainiert, sodass die erarbeiteten Fähigkeiten bei Alltagstasks, ergonomischen Anforderungen und sportlichen Aktionen abrufbar sind.
Praktisch bedeutet das: Übungen müssen in funktionelle Aufgaben eingebettet, in Belastung, Geschwindigkeit und Umweltvariablen progressiv gesteigert und an individuelle Ziele angepasst werden. Multimodale Inhalte (Atmung, Sensomotorik, Kraft, Koordination, Mobilität) und kontextspezifische Übungen (z. B. Heben mit Atemkoordination, einbeinige Gleichgewichtsaufgaben unter Belastung, sportartspezifische Rotationsmuster) verbessern die Generalisierbarkeit. Begleitende Maßnahmen — Aufklärung, Verhaltensstrategien für den Alltag, interdisziplinäre Abstimmung und, wo sinnvoll, Biofeedback oder digitale Tools — erhöhen die Adhärenz und Qualität.
Kurz: Nur wer das System als vernetzte Einheit und Trainingsziele im realen Nutzungskontext denkt, erzielt nachhaltige Verbesserungen in Funktion, Schmerzreduktion und Leistungsfähigkeit — und reduziert zugleich das Risiko von Rückfällen und Kompensationsverletzungen.
Anatomisch‑funktionelle Grundlagen
Beckenboden, Zwerchfell, tiefe Bauchmuskulatur und Rücken: funktionelle Einheit
Beckenboden, Zwerchfell, tiefe Bauchmuskulatur und die tiefen Rückenmuskeln arbeiten nicht als isolierte Einzelstrukturen, sondern als funktionelle Einheit, die sowohl Stabilität als auch Druck‑ und Bewegungssteuerung des Rumpfes gewährleistet. Anatomisch bilden sie ein räumliches Korsett: das Zwerchfell als „Deckel“ nach cranial, der Beckenboden als „Boden“ nach caudal, der transversus abdominis (mit dem inneren Schrägen) als ringförmiger „Gürtel“ in der Front‑ und Seitenwand und die kleinen Rückenmuskeln (z. B. Multifidi) entlang der Wirbelsäule als posteriores Stabilisierungsmodul. Zusammen regulieren sie den intraabdominellen Druck (IAP), steuern die Lenden‑Becken‑Relation und ermöglichen eine ökonomische Kraftübertragung zwischen Brustkorb, Wirbelsäule und Becken/Beinen.
Funktionell bedeutet das: Bei Belastung (Heben, Stoß, Richtungswechsel) steigt der IAP; eine koordinierte Ansteuerung von Zwerchfell, Transversus abdominis, Beckenboden und Multifidi sorgt dafür, dass dieser Druck stabilisierend wirkt – nicht schädigend. Das Zwerchfell bewegt sich beim Einatmen caudal und erhöht kurzfristig den Druck, worauf der Beckenboden reflexartig mit einer Längen‑ bzw. Spannungsänderung reagiert. Beim Ausatmen entspannt das Zwerchfell, die Bauchmuskulatur kann aktiv Druck modulieren. Diese wechselseitige Beziehung macht deutlich, warum reine „Beckenboden‑Squeezes“ ohne Atem‑ und Rumpfkontrolle oft nur begrenzten Transfer auf Funktion und Alltag haben.
Neuromuskulär ist die Einheit durch zeitliche Abstimmung charakterisiert: Vor zielgerichteten Extremitätenbewegungen zeigen tiefe Rumpfmuskeln (Transversus, Multifidi) sowie der Beckenboden eine vorauseilende Aktivierung („feedforward“), um den Rumpf zu stabilisieren und die Wirbelsäule zu schützen. Werden diese Voraktivierungen gestört – z. B. durch Schmerz, schlechte Atemmuster oder motorische Gewohnheiten – entstehen Kompensationen in oberflächlichen Muskelketten, erhöhtes Verletzungsrisiko und verminderte Leistungsfähigkeit.
Aus praktischer Sicht heißt das: Relevante Funktionen wie Kontinenz, sexuelle Funktion, effiziente Atemarbeit, Schwerelastmanagement und Wirbelsäulenstabilität sind Ergebnis koordinierten Handelns aller Komponenten. Störungen eines Elements (z. B. postpartale Abschwächung des Beckenbodens, chronische Hyperventilation mit verändertem Zwerchfellverhalten, Multifidus‑Atrophie nach Rückenschmerz) beeinflussen die ganze Einheit. Deshalb müssen Diagnostik und Training die Kopplung von Atmung, innerem „Core“ und Bewegung berücksichtigen, statt die Strukturen isoliert zu behandeln.
Rolle der Faszien (z. B. Fascial Continuity, Thorakolumbale Faszie) und kinetische Kette
Fasziale Strukturen sind nicht nur passive Hüllen, sondern bilden ein durchgehendes, mechanisch und neurophysiologisch aktives Netzwerk, das Kraft, Spannung und Information über große Distanzen im Körper verteilt. Die Idee der „Fascial Continuity“ beschreibt, wie einzelne Muskeln über Bindegewebsbahnen miteinander verknüpft sind und als Ketten (z. B. posterior chain, deep front line) funktionell zusammenarbeiten. Die thorakolumbale Faszie (TLF) nimmt dabei eine Schlüsselrolle im lumbopelvinen Komplex ein: sie verbindet die Wirbelsäule mit dem Becken, bietet Ansatzflächen für Rücken‑ und Gesäßmuskulatur, spannt sich mit dem Zwerchfell und den tiefen Bauchmuskeln und leitet dadurch lastabhängige Kräfte zwischen Ober‑ und Unterkörper weiter. Über laterale und ventrale Faszienverbindungen bestehen auch direkte Impulse zum Beckenboden — mechanische Spannungszustände im Rumpf werden somit auf den Beckenboden übermittelt und umgekehrt.
Faszien sind reich an Mechanorezeptoren und tragen wesentlich zur Propriozeption und neuromuskulären Steuerung bei. Störungen in der faszialen Gleitfähigkeit (Narben, Verklebungen, chronische Fehlbelastungen) können die Kraftübertragung verändern, Kompensationsmuster begünstigen und Schmerzen verstärken, ohne dass primär ein Muskeldefizit vorliegt. Ebenso beeinflusst die visko‑elastische Beschaffenheit des Fasziengewebes das Energiespeichern und ‑freisetzen bei dynamischen Bewegungen — ein wichtiges Element für effiziente, kraftvolle und wirtschaftliche Bewegung in Alltag und Sport.
Für Training und Rehabilitation ergeben sich daraus klare Konsequenzen: Ziel muss es sein, die Integrität und Gleitfähigkeit der faszialen Ketten wiederherzustellen und gleichzeitig die Fähigkeit des Systems zu trainieren, Spannungen sinnvoll zu dosieren und umzuleiten. Praktisch heißt das: nicht nur isolierte Muskelstärkungsübungen, sondern funktionelle, mehrgelenkige Bewegungen mit koordinierter Atmung und kontrollierter Druckregulation; gezielte myofasziale Mobilisation und narbenbezogene Techniken dort, wo nötig; progressives, stoß‑ und federversiertes Laden, um die kollagenen Strukturen adaptiv zu stimulieren; sowie sensomotorische Aufgaben, die die fasziale Sensitivität und das timing zwischen Beckenboden, Zwerchfell und Rumpfmuskulatur fördern. Nur durch diese vernetzte Betrachtung der Faszien und der kinetischen Ketten lässt sich der Transfer von Trainingsergebnissen in komplexe Alltags‑ und Sportbewegungen nachhaltig verbessern.
Neuromuskuläre Kontrolle, Propriozeption und motorische Synergien
Die neuromuskuläre Kontrolle bildet das verbindende Element zwischen Anatomie und funktionalem Verhalten: nicht die isolierte Kraft einzelner Muskeln entscheidet über Stabilität und Funktion, sondern das zeitliche Muster ihrer Aktivierung, die sensorische Rückmeldung und die koordinierte Zusammenarbeit in motorischen Synergien. Auf Ebene der Rücken‑Becken‑Achse übernehmen die tiefen Segmentalmuskeln (Multifidus, transversus abdominis, Beckenboden) eine feedforward‑Funktion — sie aktivieren sich häufig bereits vor geplanten Arm‑ oder Beinbewegungen als antizipatorische posturale Anpassung und bereiten so die Wirbelsäule und das Becken auf externe Kräfte vor. Störungen in Timing oder Persistenz dieser Aktivierung (z. B. verspätetes Ansprechen des transversus oder unvollständige Beckenboden‑Kontraktion) führen zu erhöhten Kompensationsmustern der globalen Oberflächenschichten und können Schmerzen oder Inkontinenz begünstigen.
Propriozeption und Lagewahrnehmung liefern die nötigen sensorischen Informationen für die Feinsteuerung: Muskelspindeln, Sehnenorgane, Gelenkrezeptoren sowie fasziale Sensoren melden Dehnung, Druck und Scherung an das zentrale Nervensystem. Bei akuten und chronischen Schmerzen, aber auch im Alter, ist diese Sensitivität oft reduziert — die Folge sind unsichere Bewegungen, vermehrte Co‑Kontraktion (steife Strategie) oder fehlerhafte Synergiebildung. Deshalb gehören sensorische Trainingsreize (z. B. langsame, gezielte Bewegungen mit Augen‑zu‑Aufgaben, differenzierte Druck‑/Positionsübungen) zur Rehabilitation, um die interne Repräsentation von Wirbelsäule und Becken zu schärfen.
Motorische Synergien verbinden Beckenboden und Rücken mit Atmung, Hüfte und Rumpfbewegung. Der Beckenboden arbeitet nicht isoliert, sondern synchron mit dem Zwerchfell und den tiefen Bauchmuskeln zur Regulation des intraabdominellen Drucks; Hüft‑ und Gesäßmuskulatur steuern Beckenstellung und sind damit indirekt Teil der Stützfunktion für die Lendenwirbelsäule. Im Sport und Alltag werden diese Synergien in komplexen, dreidimensionalen Bewegungen gebraucht — Training muss daher Bewegungs‑ und Aufgabenorientierung haben, um adaptive Synergien zu fördern.
Für die Praxis bedeutet das: Trainingsziele müssen Timing, Ausdauer kleiner Haltemuskeln, sensorische Feinsteuerung und die Übertragung in dynamische, alltagsnahe Aufgaben umfassen. Methodisch heißt das frühe Phasen mit low‑load, tempo‑kontrollierten Aktivierungsübungen (z. B. Atem‑Beckenboden‑Koordination, gezielte kurze Sprints von Kontraktionen bei Husten‑Simulation), gefolgt von Integration in Mehrgelenks‑ und Störungs‑übungen (Perturbationen, einbeinige Aufgaben, dual tasks) und schließlich belastungsorientierten, sport‑ oder arbeitsrelevanten Sequenzen. Messbar und steuerbar wird der Fortschritt durch objektive Kontrollen (Ultraschall‑Visualisierung, EMG‑oder Druckbiofeedback, funktionelle Balance‑ und Bewegungsanalysen) kombiniert mit standardisierten Beobachtungs‑ und Timingtests. Nur so wandelt sich neuromuskuläre Kontrolle von einer isolierten Zielgröße zu einer funktionalen Fähigkeit, die Rückenschmerzreduktion, Kontinenz und Leistungsfähigkeit gleichzeitig fördert.
Evidenzbasierte Argumente für ein integriertes Vorgehen
Grenzen isolierter Kraftsteigerung für funktionelle Stabilität
Isolierte Kraftsteigerung an einzelnen Muskeln oder Muskelgruppen — etwa durch gezielte Beckenboden‑Kontraktionen (»Kegels«) oder isoliertes Rückenstrecker‑Training an Maschinen — stößt in der Praxis schnell an Grenzen, wenn das Ziel funktionelle Stabilität im Alltag oder im Sport ist. Kraft allein beantwortet nicht die Frage, ob diese Kraft zur richtigen Zeit, in der richtigen Dosierung und in der passenden Bewegungskoordination verfügbar ist. Funktionelle Stabilität beruht vielmehr auf zeitlich präziser Ansteuerung, intermuskulärer Koordination, angepasster Ausdauer und der Fähigkeit, Druck‑ und Belastungsanforderungen situativ zu regulieren.
Mehrere sachliche Gründe erklären die Limitierungen isolierten Trainings: erstens die Prinzipien der Spezifität und Kontextspezifik — Kraftzuwächse sind am stärksten in dem Bewegungsmuster und der Gelenksposition, in der trainiert wurde. Zweitens fehlt bei rein statischem oder isoliertem Training oft die nötige neuromuskuläre Feinanpassung (Timing, Reihenfolge der Aktivierung, feedforward‑Reaktionen), die bei dynamischen Alltagsaufgaben wie Heben, Plötzlichem Richtungswechsel oder Husten entscheidend ist. Drittens berücksichtigen isolierte Programme selten die Rolle von Atem‑ und Drucksteuerung: ohne koordinierte Atem‑Beckenboden‑Regulation lassen sich intraabdomineller Druck und Wirbelsäulenkompression nicht zuverlässig kontrollieren, selbst wenn die Maximalkraft erhöht wurde.
Praktisch führt das zu beobachtbaren Problemen: Kraftzuwächse in isolierten Tests (z. B. maximale Willkürkontraktion im Liegen) korrelieren nur schwach mit Verbesserungen bei funktionellen Aufgaben; Patienten zeigen weiterhin Kompensationsmuster, unerwünschte Belastungsschwerpunkte oder ungenügende Belastungsresistenz über längere Zeitspannen. Auch das Risiko von Überlastung an anderen Segmenten bleibt bestehen, wenn die globale Kettenfunktion — Faszienverbindungen, Hüft‑ und Schulterkontrolle, Fuß‑/Knöcheleinfluss — untrainiert bleibt.
Daraus folgen klare Implikationen für Training und Rehabilitation: Zielgrößen sollten über reine Kraftmessungen hinausgehen und funktionelle Leistung, Belastungswiderstand, Bewegungsqualität und automatische Ansteuerung umfassen. Trainingsprogramme, die Kraftentwicklung mit Aufgaben‑ und Kontextnähe, Atem‑ und Drucksteuerung sowie sensomotorischer Integration kombinieren, haben größere Chance, nachhaltige und alltagsrelevante Verbesserungen in der Stabilität zu erzielen.
Zusammenhang zwischen Atemfunktion, intraabdominellem Druck und Wirbelsäulenstabilität
Atmung, intraabdomineller Druck (IAP) und Wirbelsäulenstabilität sind kein Nebeneinander, sondern ein funktionelles Dreieck: das Zwerchfell, der Beckenboden, die tiefen Bauchmuskeln (insbesondere Transversus abdominis) und die Rückenstrecker bilden eine druck‑ und spannungsfähige Einheit, die die lumbopelvine Achse dynamisch stabilisiert. Wenn das Zwerchfell bei der Einatmung absinkt, steigt der IAP; dieser Druck wirkt wie ein inneres „Oktagon“, das die Wirbelsäule entlastet—vorausgesetzt, die übrigen Strukturen reagieren zeitgerecht und koordiniert. Fehlt diese neuromuskuläre Abstimmung (z. B. schwacher oder falsch getimter Beckenboden, verspannte oberflächliche Atemmuskulatur, ineffiziente TA‑Ansteuerung), führt ein erhöhter oder schlecht gesteuerter IAP nicht zur Stabilität, sondern zu Kompensation, Kontinenzproblemen oder Mehrbelastung der LWS.
Mechanisch lassen sich drei wichtige Aspekte unterscheiden: Erstens erzeugt ein moderat erhöhter, kontrollierter IAP eine „innere Stütze“, die passive Strukturen (Bänder, Bandscheiben) entlastet und die erforderliche externe Muskelarbeit reduziert. Zweitens ist die zeitliche Koordination entscheidend: eine präemptive Aktivierung von Transversus abdominis und Beckenboden vor Belastungsbeginn (z. B. Heben) stabilisiert besser als nachfolgende Anspannung. Drittens ist das Atemmuster selbst ein Moderator—thorakale Hochatmung, chronische Hyperventilation oder Atemanhalten verändern die Stellung des Zwerchfells und damit die Wirksamkeit des Drucksystems.
Klinisch bedeutet das: Isoliertes Training des Beckenbodens oder der Rückenstrecker kann begrenzt wirksam sein, wenn Atemmuster und Drucksteuerung unberücksichtigt bleiben. Viele Patient:innen mit chronischen Rückenschmerzen oder postpartalen Beschwerden zeigen veränderte Atmung (verminderte diaphragmale Mobilität, vermehrte Hals‑ und Brustatmung) und ineffiziente IAP‑Regulation. Auch das gebräuchliche „Valsalva‑Manöver“ erhöht zwar kurzfristig die Steifigkeit der Wirbelsäule (nützlich bei maximalen Lasten), ist aber kardiovaskulär belastend und in Rehabilitation/Alltag oft kontraindiziert, wenn es nicht kontrolliert eingebettet wird.
Für die Praxis folgen daraus konkrete Konsequenzen: Trainingsprogramme müssen Atmungssteuerung, timing‑orientierte Ko‑aktivierung (Zwerchfell–TA–Beckenboden) und die graduelle Belastungssteigerung von Druckaufbau bis hin zu funktionellen Aufgaben kombinieren. Wichtige Prinzipien sind: 1) Förderung einer physiologischen, diaphragmalen Atmung statt flacher Brustatmung; 2) Erlernen der simultanen, dosierten Beckenboden‑ und TA‑Ansteuerung bei Ein‑ und Ausatmung; 3) Vermeidung unkontrollierten Luftanhaltens in frühen Rehabilitationsphasen; 4) schrittweise Einübung von Druckmanagement in alltagsnahen Bewegungen (Heben, Treppensteigen, Sport).
Zur Befundung und Verlaufskontrolle können einfache Tests (Beobachtung des Atemmusters, Palpation, Pushing/holding‑Tasks) und instrumentelle Verfahren (Ultraschallbildgebung der TA/Beckenbodenbewegung, intraabdominelle Druckmessung, EMG‑Biofeedback) eingesetzt werden, um Koordination und Timing objektiv zu machen. Zusammengefasst: Ohne gezielte Einbeziehung der Atmungs‑IAP‑Dynamik bleibt Stabilitätstraining teilnahmsweise fragmentiert—ein integriertes Vorgehen erhöht Funktionalität, Transfer in den Alltag und die Sicherheit bei Belastungen.
Kurzfristige vs. langfristige Effekte: Transfer in Alltag und Sport
Kurzfristige Effekte sind meist neuromotorischer und konditioneller Natur: schon nach wenigen Trainingseinheiten bis Wochen sieht man verbesserte Aktivierungssequenzen, erhöhte Muskelspannung und eine messbare Zunahme willkürlicher Kontrolle (z. B. bessere Ansteuerung des Beckenbodens, höhere Rumpfkraft). Diese Veränderungen beruhen oft auf zentralen Anpassungen — verbesserte Rekrutierung, reduzierte inhibitorische Hemmungen, schnellere Reaktionszeiten — und nicht primär auf strukturellen Muskelhypertrophien. Daraus resultieren rasch spürbare Vorteile wie weniger Instabilitätsgefühle, geringere Belastungsangst oder akute Schmerzreduktion bei bestimmten Aufgaben.
Langfristige Effekte setzen andere Prozesse voraus: strukturelle Anpassungen (Muskelkraft, Bindegewebsstabilität), automatisierte motorische Muster und robuste Kontext‑Generalisation. Diese entstehen erst bei wiederholter, über Monate konstanter Belastung, idealerweise in variierenden, alltags‑ und sportspezifischen Kontexten. Nachhaltige Reduktion von Inkontinenz, chronischer Rückenschmerz‑Remission oder messbare Leistungssteigerungen im Sport erfordern daher ein längerfristig geplantes, progressives und situationsbezogenes Training.
Wichtig für den Transfer in Alltag und Sport ist die Prinzipien‑Spezifität: motorisches Lernen ist sehr kontextabhängig. Isolierte Kraftzunahme in einem Labortest führt nicht automatisch zu besserer Funktion beim Heben, Sprinten oder beim Niesen/Lachen — dafür müssen die Belastungsform, Bewegungsrichtung, Tempo, Atem‑ und Drucksteuerung sowie psycho‑soziale Faktoren im Training abgebildet werden. Deshalb sind Übungen, die Atemrhythmus, intraabdominellen Druck und Beckenbodenkoordination unter relevanter Last und in realistischen Bewegungsabläufen integrieren, am transferstärksten.
Variabilität und Wiederholung fördern Generalisation: durch variierte Übungsbedingungen (z. B. unterschiedliche Hebegrößen, Untergründe, Gewichtsverteilungen, sportartspezifische Gesten) lernt das Nervensystem, stabile Strategien in neuen Situationen zu wählen. Ebenso wichtig ist die Progression von kontrollierten Einführungsaufgaben zu dynamischen, belastungsnahen Szenarien, damit automatisierte, robuste Synergien entstehen.
Klinische und praktische Konsequenzen: setze kurzfristige Erfolge (Aktivierung, Symptomreduktion) bewusst als Einstieg für ein längerfristiges Programm ein; messe nicht nur Kraftwerte, sondern funktionelle Outcome‑Parameter (Hebe‑ und Trageaufgaben, Sport‑Skills, Alltagsaktivitäten, Inkontinenzhäufigkeit, Schmerzverlauf). Plane Dauer, Frequenz und Kontext so, dass motorische Konsolidierung und strukturelle Anpassung möglich werden — typischerweise Wochen bis Monate mit regelmäßigen Booster‑Sessions.
Zusammenfassend: kurzfristige Anpassungen sind wertvoll und oft Voraussetzung für Motivation und initiale Symptomverbesserung; echter Transfer in Alltag und Sport benötigt jedoch integriertes, spezifisches, progressives Training über längere Zeit und in realitätsnahen Kontexten, um automatisierte, belastbare Bewegungsmuster zu etablieren.
Grundprinzipien eines integrierten Trainingskonzepts
Funktionalität vor Isolationsvolumen: Bewegungsmuster trainieren


Statt Trainingsvolumen in Form endloser isolierter Kontraktionen zum Maß aller Dinge zu machen, sollte das Ziel sein, funktionale Bewegungsmuster zu stabilisieren und zu optimieren. Beckenboden‑ und Rückenfunktion zeigen sich primär in der Fähigkeit, Kraft, Druck und Bewegung über mehrere Gelenke und Muskelketten koordiniert zu steuern — nicht in der maximalen Wiederholungszahl einer isolierten Beckenbodenübung. Deshalb liegt der Fokus auf technisch sauberen, alltags‑ und sportspezifischen Musterübungen (z. B. Hüftbeugung/Hip‑Hinge, Kniebeuge, einbeinige Balance, Rotations‑ und Anti‑Rotations‑Aufgaben, Tragen/Heben) bei denen Atmung, intraabdomineller Druck und sensomotorische Kontrolle gleichzeitig gefordert werden.
Praxisnah heißt das konkret: zuerst motorische Kontrolle und Timing sicherstellen, dann Belastung und Geschwindigkeit steigern. Isolationsübungen (gezielte Aktivierung des Beckenbodens, tiefe Bauchmuskulatur) sind nützlich in der Frühphase der Re‑Education oder bei stark gestörter Ansteuerung — sie bleiben Werkzeug, nicht Endziel. Sobald die willkürliche Ansteuerung zuverlässig ist, wird die Aktivität in funktionelle Muster überführt: aus statischer Aktivierung wird kontrollierte Spannung während dynamischer Bewegungen, aus Einzelmuskelarbeit wird Synergie‑Training entlang der kinetischen Ketten.
Wesentliche Prinzipien bei der Umsetzung:
- Priorisiere Qualität vor Quantität: saubere Technik, synchronisierte Atmung und fließende Koordination sind wichtiger als viele Wiederholungen isolierter Kontraktionen.
- Task‑ und kontextbezogen trainieren: Nähe zum Alltag oder zur Sportaufgabe erhöht den Transfer (z. B. Rumpfstabilität beim Heben statt nur auf dem Beckenboden‑Ball).
- Progression über Komplexität: von isolierter Aktivierung → integrierte statische Positionen → dynamische Mehrgelenksübungen → belastungs‑/geschwindigkeitsnaher Transfer.
- Variabilität einbauen: unterschiedliche Lastrichtungen, Untergründe und Tempi fördern Robustheit und Adaptation der motorischen Programme.
- Dosierung an Schmerzen und Symptomen ausrichten: bei Schmerzen oder Inkontinenz sensibel steigern, Überaktivierung (Hypertonus) vermeiden.
Kurz: funktionales, musterbasiertes Training verbessert die Fähigkeit des Systems, in realen Situationen koordiniert Druck und Bewegung zu managen — dadurch steigen Sicherheit, Leistungsfähigkeit und langfristiger Transfer weit stärker als durch reines Isolationsvolumen.
Dreiklang: Atmung — Zentrum (core) — Bewegung
Atmung, Zentrum (core) und Bewegung bilden keine getrennten Komponenten, sondern eine dynamische Einheit: das Bewusstsein und die Steuerung der Atmung beeinflussen die Spannung der tiefen Rumpfmuskulatur (Zwerchfell, transversus abdominis, multifidus) und den Tonus des Beckenbodens – und damit die Fähigkeit, Bewegungen sicher und kraftvoll zu übertragen. Ziel des „Dreiklangs“ ist es, das timing und die Druckregulation im Rumpf so zu trainieren, dass bei alltäglichen und sportlichen Aufgaben eine effiziente, ökonomische Stabilität entsteht, ohne unnötige Kompensation oder dauerhaftes Verspannen.
Physiologisch heißt das kurz: Einatmung → Zwerchfell senkt sich, IAP (intraabdomineller Druck) steigt, Beckenboden sinkt leicht; Ausatmung → Zwerchfell hebt sich, IAP reduziert sich, Beckenboden hebt sich leicht. Für funktionelle Stabilität möchten wir diese Bewegungen bewusst und koordiniert nutzen – nicht dauerhaft „ansaugen“ oder flach brustatmen. Wichtige Grundregel: Atemausgang mit leichter, gezielter Aktivierung des Beckenbodens und des transversus abdominis verbinden (keine forcierte Pressatmung), sodass bei Belastung ein kontrollierter Druckaufbau und eine rasche Entlastung möglich sind.
Praktische Trainingssequenz für die Integration:
- Bewusstheit schaffen: isolierte diaphragmale Atmung im Liegen (Einatmen: Rippen/Bauch weit, Beckenboden fühlt leichtes Nachgeben; Ausatmen: sanftes Anheben des Beckenbodens, Bauch zur Wirbelsäule).
- Timing üben: bei einfachen Bewegungen (z. B. Beinheben, Dead‑Bug) die Ausatmung und die sanfte Beckenboden‑/TVA‑Anspannung in die Phase höherer Belastung legen.
- Übertragen in Mehrgelenksbewegungen: bei Pallof‑Press, Kniebeuge oder Heben die Atemsequenz (einatmen VOR Lastaufnahme, gezielte Ausatmung mit Kernaktivierung während der Hauptkraftphase) automatisieren.
- Progression: zuerst geringe Last, hohe Fokus auf Timing → dann mehr Last/Tempo → sportartspezifische Komplexität.
Einfache verbale und taktile Hinweise helfen der Koordination: „einatmen — Bauch/Rippenfokus; ausatmen — Bauch sanft zur Wirbelsäule, Beckenboden leicht anziehen; vor dem kraftvollen Zug kurz einatmen, dann kontrolliert ausatmen und arbeiten.“ Vermeide starres „Bauch einziehen“ als Dauerzustand; eher funktionelles„Brace“/Ko-Kontraktion, die mit der Atmung synchronisiert wird. Bei schweren Maximalkraftversuchen kann kontrolliertes Pressen (kurzer, kontrollierter intraabdominaler Druck) sinnvoll sein—bei Bluthochdruck oder kardiovaskulären Risiken aber nur unter ärztlicher/therapeutischer Anleitung.
Besondere Hinweise für Zielgruppen: Postpartal und bei Inkontinenz bevorzugt sanfte, phasengerechte Koordination ohne forcierte Valsalva; bei chronischen Rückenschmerzen oft zuerst Wiederherstellung des richtigen Atemmusters und des antizipatorischen Kern‑Timings; Leistungssportler benötigen zusätzlich komplexe Atemstrategien für Kraft‑/Geschwindigkeitsanforderungen. Fehlhaltungen und Atemwegsgewohnheiten (z. B. obere Brustatmung, Zähnepressen) sind häufige Störfaktoren und gehören früh adressiert.
Kontrolle und Feedback: einfache Tests (sichtbare Rippenbewegung, Bauchexpansion, Beobachtung des Beckenbodens/Unterbauchs bei Übung) reichen meist zur Beurteilung; bei Unsicherheit können EMG/Ultraschall oder Biofeedback ergänzen. Ziel ist, dass Atmung — Kernspannung — Bewegung automatisch zusammenspielen und so Belastungen im Alltag und Sport effizient, sicher und nachhaltig getragen werden.
Progressive Belastungssteuerung, Individualisierung und Kontextbezug
Progressive Belastungssteuerung beginnt mit einer klaren Aufgabe: nicht Gewicht oder Wiederholungszahlen um ihrer selbst willen zu erhöhen, sondern Belastung so zu steuern, dass neuromuskuläre Kontrolle, funktionelle Sicherheit und Transfer in den Alltag/Sport schrittweise wachsen. Die Progression hat drei verknüpfte Parameter: Intensität (Last/Spannungsanforderung), Komplexität (Mehrgelenks‑/Mehrachsenbewegungen, kognitive Anforderungen) und Dauer/Frequenz (Satz‑/Wiederholungsvolumen, Trainingshäufigkeit). Alle drei werden auf Basis von Befund, Zielsetzung und Kontext individuell dosiert und nur dann erhöht, wenn Technik, Atem‑/Drucksteuerung und Symptomverlauf stabil sind.
Konkret heißt das: beginne mit Kriterien‑basierten Fortschritten statt starrer Zeitpläne. Beispiele für einfache Progressionskriterien: saubere Ausführungsqualität bei vorgegebener Atemkoordination in 3 Serien ohne symptomatische Zunahme; Rumpf‑ und Beckenbodenaktivierung, die in 8–12 Wiederholungen zuverlässig gelingt; oder das Erreichen einer RPE (Rate of Perceived Exertion) von 6–7 bei maximaler Sicherheit. Ein bewährtes pragmatisches Prinzip aus dem Krafttraining — „2 für 2“ (wenn zwei zusätzliche Wiederholungen in den letzten Sätzen bei zwei aufeinanderfolgenden Einheiten möglich sind, wird die Last erhöht) — lässt sich adaptieren, solange die Atem‑ und Beckenbodensteuerung erhalten bleibt.
Individualisierung erfordert die Berücksichtigung von Geburts‑/Operationsanamnese, Schmerzgeschichte, Prolapsgrad, Alter, Sportniveau und beruflichen Belastungen. Bei postpartalen Frauen oder Patientinnen mit Prolaps ist besondere Vorsicht geboten: schweres Heben und wiederholte, ungekoordinierte Valsalva‑Manöver sind zu vermeiden; Progression erfolgt langsamer, mit Fokus auf Atem‑Zwerchfell‑Koordination und gradueller Steigerung von exzentrischer und funktioneller Last. Bei chronischen Rückenschmerzpatienten wird die Progression stärker an Symptomverlauf und Funktion (z. B. Geh‑ oder Hebefähigkeit) als an reinen Kraftzahlen orientiert. Ältere Menschen brauchen längere Erholungszeiten, weniger Volumen pro Einheit, dafür häufigere Reize in der Woche und Betonung auf Balance und Reaktionsfähigkeit.
Kontextbezug bedeutet: belastungsorientiertes Training muss die tatsächlichen Beanspruchungen des Alltags oder der Sportart widerspiegeln. Sitzt eine Patientin beruflich viel und hebt selten schwere Lasten, sind Übungen zu sitz‑ und transferspezifischer Kraft, Haltungs‑ und Ausdauerstabilität wichtiger als maximale Hüftstreckung mit hoher Last. Für Handwerker oder Sportler wird die Progression in Richtung multiplaner, richtungswechselnder Belastungen, schneller Kraftentwicklung und ermüdungsresistenter Stabilität geführt. Das Timing der Progression (z. B. langsame exzentrische Kontrolle → schnelleres konzentrisches Tempo → plyometrische oder last‑orientierte Aufgaben) richtet sich nach dem Zielprofil.
Monitoring und Sicherheit: nutze objektive und subjektive Marker. Objektiv: Kontrolle der Bewegungsausführung, Atmungsmuster, Ultraschall‑Sichtbarkeit des Transversus, Kraftmessungen wenn verfügbar. Subjektiv: RPE, Schmerzskala (z. B. VAS) und belastungsbezogene Beschwerden (Inkontinenz, Druckgefühl). Ein praktikables Entscheidungsbaum‑Prinzip: bei stabiler Technik und Schmerz ≤2/10, leichte Erhöhung; bei zunehmender Symptomatik oder Technikverlust: Rückstufung oder Anpassung der Übung (z. B. weniger Range, geringere Geschwindigkeit, Zusatzstütze). Regelmäßige Re‑Assessments (z. B. alle 4–8 Wochen) erlauben objektive Anpassungen und dokumentieren Transfer.
Praktische Progressionsmuster (als Orientierung): von statisch zu dynamisch (isometrische Rumpfspannung → kontrollierte Bewegungen mit Atemkoordination → multiplane funktionelle Aufgaben), von bilateral zu unilateral, von langsam zu schnell/reaktiv, von körpergewichts‑ zu externaler Last. Immer zuerst die Atem‑und Drucksteuerung integrieren: bevor Gewicht erhöht wird, muss die Person lernen, intraabdominellen Druck zu modulieren ohne unkontrollierte Valsalva oder Beckenboden‑Kompensation.
Schließlich ist Kommunikation und Erwartungsmanagement Teil der Individualisierung: Ziele klar definieren (z. B. „schmerzfreies Heben von 10 kg aus Hüfthöhe“, „keine Belastungsinkontinenz bei Joggen“), Fortschritte anhand funktioneller Meilensteine messen und PatientInnen in Entscheidungen einbeziehen. So wird progressive Belastungssteuerung nicht zur starren Erhöhung von Lasten, sondern zu einem daten‑ und kontextgesteuerten Weg zu nachhaltiger, sicherer Leistungsfähigkeit.
Multimodalität: Kraft, Koordination, Ausdauer, Mobilität und Sensomotorik
Multimodalität heißt, die einzelnen Leistungs‑ und Funktionsbereiche nicht isoliert, sondern als sich ergänzende Komponenten eines Trainingsprozesses zu planen. Kraft, Koordination, Ausdauer, Mobilität und Sensomotorik erfüllen unterschiedliche, aber überlappende Aufgaben für die Stabilität von Beckenboden und Wirbelsäule: Kraft liefert die nötige Muskelspannung gegen Belastung, Koordination sorgt für zeitlich richtige Aktivierungsmuster, Ausdauer erlaubt das Aufrechterhalten von Haltung und Drucksteuerung über längere Zeiträume, Mobilität schafft die Bewegungsfreiheit ohne Zwang und Sensomotorik/Propriozeption ermöglicht schnelle, situationsgerechte Anpassungen. Nur wenn diese Komponenten zusammenspielen, entstehen belastbare, alltags‑ und leistungsrelevante Fähigkeiten mit gutem Transfer.
Praktisch bedeutet das: Jede Trainingseinheit sollte Elemente aus mehreren Modalitäten enthalten und diese in sinnvollen Kombinationen progressiv steigern. Eine mögliche Struktur ist kurze Aktivierung (Atmung, gezielte Beckenboden‑Ansteuerung), gefolgt von kombinierten Kraft‑/Koordinationszyklen (mehrgelenkige Übungen unter Rumpfsteuerung), einem Ausdauer‑/Konditionsteil mit Belastungssteuerung (z. B. gehbasierte Carries oder Intervallarbeit mit Halteanforderungen) und Abschluss mit Mobilitäts‑ und sensomotorischen Feinarbeiten (Balance, Reaktions‑ und Wahrnehmungsaufgaben). So werden motorische Muster nicht nur kräftiger, sondern robust gegenüber Ermüdung, bewegungsreich und fein steuerbar.
Konkrete Prinzipien zur Umsetzung:
- Priorität der Bewegungskette: Wähle Übungen, die mehrere Gelenke und Muskelsysteme fordern (z. B. Kniebeuge, Kreuzheben, einbeinige Balancen), und baue die Rumpf‑, Atem‑ und Beckenbodensteuerung darin ein.
- Timing und Atemkoordination: Lehre Atemmuster und Beckenbodenaktivierung synchron zur Belastungsphase (z. B. Einatmen/Zwerchfellabstieg vor Bewegung, sanfte Aktivierung des Beckenbodens beim Lastenwechsel; Ausatmen kontrolliert bei exzentrischer/konzentrischer Phase je nach Ziel).
- Dosierung nach Zielgruppe: Kraftarbeit 2–3×/Woche mit 4–15 Reps je nach Ziel (hohe Last für Maximalkraft, höhere Reps für muskuläre Ausdauer). Koordination/Balance häufiger und kurz (täglich/mehrmals pro Woche). Ausdauerreize (funktionelle Carries, zügiges Gehen) 1–3×/Woche. Mobilität als kurze Routine täglich.
- Progression über Komplexität vor ausschließlichem Lastzuwachs: Zuerst Bewegungskontrolle in reduziertem ROM oder mit externem Support, dann höhere Bewegungsanforderung (einbeinig, instabil, mit Rotation), anschließend Laststeigerung.
- Individualisieren: Berücksichtige Schwangerschafts‑/Postpartum‑Phase, Schmerzen und Komorbiditäten; vermeide frühe Valsalva‑Maximallasten nach operativen oder geburtsbedingten Befunden.
Beispielübungen mit multimodalem Fokus (Progressionsideen):
- Kniebeuge mit Atemkoordination und leichter Beckenbodenaktivierung: Beginn mit Körpergewicht, Fokus auf Atem‑Beckenboden‑Timing → Variation: Goblet Squat mit leichter Zusatzlast → einbeinige Kniebeuge für Koordination.
- Dead Bug kombiniert mit Pallof‑Press: kontrollierte Rumpfbewegung und laterale Stabilität trainiert, Progression über Widerstand, Tempoveränderungen und instabile Unterlagen.
- Farmer Carry oder Overhead Carry mit diaphragmaler Atmung: Ausdauer + Kraft + Drucksteuerung; Distanz/Last schrittweise erhöhen.
- Einbeinstand mit Ballwurf/Fang: Sensomotorik + Propriozeption + reaktive Koordination; Progression über Augen‑geschlossen, instabile Unterlage, or Bewegungsaufgaben.
- Funktionelles Heben (Kreuzheben‑Technik) mit betonter Drucksteuerung und Atemführung: technisch sauber erlernen, Last und Tempo dosieren, bei Postpartum erst nach Abklärung langsam aufbauen.
Messung und Steuerung: Verwende einfache Markersysteme (RPE, Schmerzskala, Wiederholungsqualität), funktionelle Tests (z. B. Einbeinstandzeit, sit‑to‑stand), und bei Bedarf instrumentelle Rückmeldung (Ultraschall‑Biofeedback, EMG) zur Verbesserung der Ansteuerung. Periodisiere die Trainingsphasen so, dass Belastungsspitzen (z. B. für Kraft) von Erhaltungs‑ und Transferphasen gefolgt werden, in denen Koordination und Alltagsrelevanz im Fokus stehen.
Besonderheiten für Risikogruppen: Bei postpartalen Klientinnen und schmerzhaften LWS‑Verläufen gilt ein konservatives, sensitives Vorgehen: langsamere Progression, engmaschige Kontrolle der Beckenbodenreaktion und Vermeidung ungeeigneter Druckspitzen. Ältere Personen profitieren von häufigerem Koordinations‑ und Gleichgewichtstraining bei moderater Kraft‑ und Ausdauerlast, um Sturzrisiko und Funktionsverlust zu reduzieren. Sportler benötigen spezifische Integration sportartspezifischer Konditionierung (z. B. rotatorische Kraft, plyometrische Elemente) erst nach stabiler Basis.
Kurz: Multimodalität macht das Training resilient gegenüber Ermüdung, überträgt Kraft in bewegungsrelevante Situationen und reduziert Kompensationen. Wer Kraft, Koordination, Ausdauer, Mobilität und Sensomotorik systematisch kombiniert, schafft robuste, alltags‑ und leistungsfähige Muster für Beckenboden und Rücken.
Diagnostik und Befundorientierung
Anamnese: Geburten, Operationen, Schmerzchronifizierung, berufliche Belastung
Die Anamnese ist der Schlüssel, um Risikofaktoren, Ursache‑Wirkungs‑Zusammenhänge und sinnvolle Prioritäten für Diagnostik und Therapie zu identifizieren. Erfragen Sie jederzeit konkrete Daten (Tag/Monat/Jahr) für Geburten, Operationen und den Beginn von Symptomen – exakte Zeitpunkte erleichtern Verlaufseinschätzung, Kausalitätsabwägung und Kommunikationswege mit anderen Behandlern. Dokumentieren Sie außerdem Patientinnen/Patientenziele, Erwartungen und bereits erfolgte Maßnahmen (z. B. bisherige Physiotherapie, Medikamentation, Operationen, Hilfsmittel).
Erfassen Sie die geburtshistorischen Details systematisch: Anzahl der Geburten, Datum(en) der Entbindung(en), Gestationsalter, Geburtsmodus (vaginal spontant, vakuum/zange, primäre/sekundäre Sectio), Episiotomie/Dammriss (Grad), Dauer der Pressphase, Geburtsgewicht des Kindes, Perinealnahtskomplikationen, Neugeborenenversorgung. Diese Parameter beeinflussen Risiko für Rektusdiastase, Beckenbodenverletzung, nervale Schädigung und langfristige Kontinenzproblematik.
Erfragen Sie operative Eingriffe im Abdomen-/Beckenbereich (z. B. Hysterektomie, Prolapropastologie, Urologie, Darmoperationen, Sectio‑Details), Tumorbehandlungen (Operation, Bestrahlung), Vorliegen von Hernien, Wirbelsäulen‑ oder Hüftoperationen sowie frühere Eingriffe am Beckenboden (z. B. Mesh‑Implantate). Notieren Sie Datum, Klinik/Operateur und postoperative Komplikationen oder Re‑Operationen.
Detaillieren Sie Schmerzen und deren Chronifizierung: Erstauftreten (Datum), Schmerzlokalisation, Qualität, Intensität (z. B. NRS 0–10), Verlaufsmuster, tageszeitliche Schwankungen, provozierende/erleichternde Faktoren, ausstrahlende Symptome, neurologische Begleitsymptome (Taubheit, Parästhesien, Kraftverlust). Unterscheiden Sie akute von chronischen Schmerzen (Chronizität häufig ab ≥3 Monaten) und screenen Sie auf zentrale Sensitivierung (z. B. Diffuse Schmerzverbreitung, Schlafstörung, starke Schmerzverstärkung durch Stress).
Erheben Sie urogynäkologische und intestinal‑funktionelle Symptome: Harninkontinenz (Art, Häufigkeit, Schwere), Drang‑symptomatik, Miktionsstörungen, Harnwegsinfekte, Stuhlinkontinenz, Obstipation, Gefühl der vaginalen/analen Vorwölbung, Sexualfunktionen (Dyspareunie, verminderte Empfindung, Schmerzen beim Verkehr), ungeklärte Blutungen. Fragen Sie nach früheren Befunden (Ultraschall, urodynamik, Koloskopie) und nach bisherigen Untersuchungen/Diagnosen (z. B. Beckenboden‑Prolapsgrad).
Berücksichtigen Sie medizinische Komorbiditäten und Medikamente: Diabetes, neurologische Erkrankungen (z. B. MS, Polyneuropathie), rheumatologische Erkrankungen, COPD/Asthma, Herz‑Kreislauf‑Erkrankungen, Osteoporose, Adipositas, Immunsuppression; Medikamentenanamnese (insbesondere Steroide, Antikoagulanzien, Opioide, Antidepressiva). Notieren Sie auch hormonellen Status (menopausal, Hormonersatztherapie), aktuelle oder geplante Schwangerschaften.
Erfragen Sie berufliche Belastungen und Alltagsanforderungen präzise: Art der Tätigkeit, tägliche Sitz‑/Stehdauer, häufige Lasten/Handhabung schwerer Lasten, Vibrationseinwirkung, Fehlhaltungen, Schichtarbeit, Heim‑/Familienaufgaben. Dokumentieren Sie sportliche Aktivitäten (Sportart, Intensität, Trainingsumfang) und Freizeitverhalten, weil Belastungsprofile und Wiederaufnahme‑Ziele die Therapieprogression bestimmen.
Erheben Sie psychosoziale Einflussfaktoren: Stresslevel, depressive/angstbezogene Symptome, Schlafqualität, soziale Unterstützung, berufliche Existenzängste. Diese Faktoren modulieren Schmerz, Adhärenz und Rehabilitationserfolg und sollten frühzeitig adressiert oder interdisziplinär begleitet werden.
Fragen Sie detailliert nach vorherigen Therapieversuchen und deren Effekten: Physiotherapie‑Modalitäten, Beckenboden‑Training (Art, Frequenz, Dauer, Heimübungen), Schmerztherapie, Injektionen, Perineal‑Massagen, Biofeedback, Beckenbodentraining mit EMG/Ultraschall, operative Versuche sowie subjektive Nutzen‑/Nebenwirkungsbewertungen.
Beachten Sie alters‑ und geschlechtsspezifische Besonderheiten: bei postpartalen Frauen Zeitpunkt der Rückbildungsbeginnempfehlungen, bei älteren Personen Sturzrisiko, Komorbiditäten und kognitive Einschränkungen, bei Männern urologische Vorgeschichte (Prostataoperationen, Harnverhalt). Bei Verdacht auf spezielle Ursachen (z. B. Cauda‑equina‑Syndrom, akute Infektion, Tumor‑Verdacht, Frische Traumata, Schwangerschaft) erfolgt sofortige ärztliche Abklärung.
Zum Abschluss der Anamnese definieren Sie gemeinsam mit der Patientin/dem Patienten messbare Ziele (z. B. Reduktion der Inkontinenzepisoden pro Woche, Schmerzreduktion NRS um x Punkte, Wiederaufnahme spezifischer Tätigkeiten/Sportarten) und legen notwendige weiterführende Untersuchungen fest (u. a. klinische Beckenbodenuntersuchung, funktionelle Tests, ggf. Bildgebung, urodynamik). Eine strukturierte Dokumentation mit Datum, Schweregradindikatoren und priorisierten Problemen erleichtert Verlaufs‑ und Outcome‑Messung sowie interprofessionelle Kommunikation.
Funktionelle Tests: Haltung, LWS‑/Beckenbeweglichkeit, Rumpf‑ und Beckenboden‑Kontrolle, Atemmuster

Bei der funktionellen Befundung geht es weniger um einzelne Messwerte als um das Erkennen von Bewegungsmustern, Koordinationsstörungen und kompensatorischen Mechanismen, die die Alltags‑ und Leistungsfähigkeit beeinflussen. Ein pragmatisches Vorgehen kombiniert Beobachtung, einfache funktionelle Tests und – dort, wo sinnvoll – instrumentelle Ergänzung (z. B. Ultraschall, EMG, Biofeedback). Tests sollten reproduzierbar dokumentiert und in Reihenfolge so gewählt werden, dass Belastung und Schmerz die weiteren Prüfungen nicht verfälschen.
Die visuelle Haltungseinschätzung (stehend und sitzend) liefert viele Hinweise: Beckenstellung (vorn/hinten/seitneigung), LWS‑Krümmung, Rippen‑Becken‑Relation, Hals‑Schulter‑Muster sowie Atembewegung. Beobachten, ob die Person die Atmung überwiegend thorakal oder diaphragmal führt, ob sie in Ruhe Atemanhalte‑ oder Auffaltungsstrategien nutzt, und ob bei Belastung (z. B. Husten, Aufstehen) ein sichtbares Absinken oder „Auspressen“ des Rumpfes/Beckens auftritt. Fotos oder kurze Videos aus Seiten‑ und Frontalansicht erleichtern Vergleich und Fortschrittsdokumentation.
Für die LWS‑/Beckenbeweglichkeit eignen sich simple aktive Tests: aktive Rumpfbeuge‑/Streckbewegung zur Beurteilung der Lendenwirbelsäulen‑/Hüftanteile (Beobachtung von Hüftbeugung vs. LWS‑Beugung), der Schober‑Test oder eine modifizierte Lendenmobilitätsmessung (je nach Routine), sowie die Beurteilung der Beckenkippung durch Palpation von ASIS/PSIS in neutral, anterior/posterior tilt. Die Hüftgelenksbeweglichkeit (vor allem Flexion, Innenrotation) hat großen Einfluss auf LWS/Bekkengelenke und sollte mitgeprüft werden. Einschränkungen oder asymmetrische Bewegungen deuten auf Belastungsumverteilung hin.
Die Aktive Straight Leg Raise (ASLR) ist ein besonders aussagekräftiger Test für lumbopelvine Lastübertragung und Rumpf‑/Beckenstabilität: Patientin/Patient liegt in Rückenlage und hebt ein Bein etwa 20 cm; Schwierigkeit/Schmerz werden auf einer Skala bewertet. Schwierigkeiten oder verstärkte Symptomatik trotz normaler Beinmuskulatur sprechen für eine unzureichende Kraft‑/Koordinationsübertragung im Beckenring. Ergänzend kann der Trendelenburg‑Test (einbeinige Standprobe) Hinweise auf Hüft‑/Beckenstabilität geben.
Rumpfkontrolle und Ausdauer werden praktisch mit isometrischen Tests geprüft: Unterarmstütz (Plank) und Seitenplank für laterale Kontrolle, Glute‑Bridge (einbeinig) für hintere Kette und Beckenstabilität sowie der Sorensen‑Test (Rückenstrecker‑Ausdauer) sofern schmerzfrei durchführbar. Zeiten sind als Referenz nützlich (z. B. Plank 30–60 s), aber immer im Kontext von Alter, Aktivitätsniveau und Schmerz zu interpretieren. Wichtiger als absolute Zeiten ist die Beobachtung von Bewegungsausweichmustern (Hüft‑kipp, Schulterzug, Luftanhalten).
Zur Beckenboden‑Kontrolle gehören funktionelle Aufgaben (z. B. Mehrfachhusten‑Test, kontrolliertes Heben kleiner Lasten, Krafteinsatz beim Aufstehen) sowie direkte Tests: Anleitung zur willentlichen Anspannung des Beckenbodens in Rückenlage und Beobachtung von Längen-/Richtungsänderung am Perineum oder Unterbauch (bei geschultem Untersucher). Klinisch gebräuchlich sind einfache Prüfungen mittels transabdominalem oder transperinealem Ultraschall zur Visualisierung der Beckenbodenbewegung, sowie ggf. perineale Palpation oder Vaginal-/rektale Palpation durch qualifizierte Fachpersonen. Wo verfügbar, ergänzen EMG‑ oder Druck‑(Perineometer)‑Messungen die Beurteilung von Kraft, Ausdauer und Schnellkraft.
Atemmuster und Atem‑Rumpf‑Synergie werden durch Beobachtung bei Ruhe- und Belastungsatmung geprüft: Verhältnis thorakal/abdominal, Atemfrequenz, sichtbare Kontraktion der Hals‑ und Schulterhilfsmuskulatur, paradoxes Einziehen des Bauchraums bei Einatmung. Teste die Fähigkeit, bei Ausatmung eine gezielte, zeitlich abgestimmte Beckenboden‑Anspannung durchzuführen (z. B. bei Husten, beim Aufstehen oder bei einer kontrollierten Ausatmung während einer schweren Hebebewegung). Störende Muster sind z. B. chronisches Atem‑Anhalten, exzessive Schulteraktivität oder fehlende Kopplung von Atmung und Beckenboden.
Praktischer Kurztest‑Batterie‑Vorschlag (10–15 Minuten): Haltungsscreening (Stand/Sitz), ASLR bilateral (Schwierigkeit 0–5), 30‑s Plank (Qualität der Technik), einbeinige Standprobe / Kniebeuge (Bewegungsqualität), Mehrfachhusten‑/Stress‑Test, Atembeobachtung (ruhig/tief/koordiniert). Dokumentiere Schmerzen, Symmetrie, Atmungs‑ und Aktivierungsmuster sowie spontane Kompensationen. Bei Auffälligkeiten oder unklarem Befund ist die Ergänzung durch instrumentelle Messung (Ultraschall, EMG, Biofeedback) oder interdisziplinäre Abklärung angezeigt.
Berücksichtige Kontraindikationen und Modifikationen: akute Schmerzen, frische Operationen oder sehr frühe postpartale Phase erfordern Anpassung (schrittweise, schmerzorientiert), ältere Personen benötigen oft reduzierte Zeit‑/Belastungsnormen. Abschließend sollten Befunde in Maßnahmenplan übersetzt werden: gezielte Atem‑ und Aktivierungsschulung bei Koordinationsdefiziten, Mobilitäts‑ und Hüfttraining bei Bewegungseinschränkungen, und funktionelles Belastungs‑/Transfertraining bei Problemen mit Lastübertragung.
Instrumentelle Ergänzungen: Biofeedback, Ultraschall, Kraftmessung (wo sinnvoll)
Instrumentelle Verfahren können die Befundorientierung und das Training gezielt ergänzen – vorausgesetzt, sie werden selektiv eingesetzt und verändern tatsächlich Therapieentscheidungen. Wichtig ist, dass diese Messungen nicht jeden Patient_innen routinemäßig auferlegt, sondern dort genutzt werden, wo sie diagnostischen Mehrwert bringen (z. B. Unsicherheit über Kontraktionsfähigkeit, anatomische Fragestellung oder Bedarf an objektiver Verlaufsdokumentation). (ics.org)
EMG‑/Biofeedback (oberflächliche oder intravaginale Sensoren) ist ein sehr nützliches Instrument für Motor‑Learning: es macht muskuläre Aktivität sichtbar, hilft beim Erkennen falscher Ansteuerung (z. B. Pressen statt Anspannen) und kann die Übungsqualität bei Patientinnen verbessern, die die Beckenbodenmuskulatur nicht willkürlich spüren oder koordinieren können. Randomisierte Studien zeigen allerdings ein heterogenes Bild: in großen Multicenter‑Studien war der Zusatznutzen von EMG‑Biofeedback gegenüber gut angeleiteter Beckenbodentherapie begrenzt, während kleinere Studien positive Effekte auf Technik und kurzfristige Aktivität beschreiben. Biofeedback sollte daher primär als Lern‑/Lehrwerkzeug und zur Adhärenzsteigerung eingesetzt werden, nicht als Universalersatz für sorgsam angeleitete Übungstherapie. (pubmed.ncbi.nlm.nih.gov)
Dynamische Bildgebung mit transperinealer/transvaginaler Sonographie bietet eine direkte Visualisierung der Levator‑Hiatus‑Bewegung, der Blasen‑ und Urethra‑Position sowie des generellen Kontraktilitätsmusters; sie ist nicht invasiv, reproduzierbar und besonders wertvoll bei zweifelhaften palpatorischen Befunden, bei Verdacht auf Levator‑Defekte oder zur patientenorientierten Rückmeldung während der Rehabilitation. Standardisierte Messgrößen (z. B. Veränderung der AP‑Diameters des Hiatus) erlauben eine objektive Verlaufsbeurteilung und funktionieren sowohl diagnostisch als auch pädagogisch. Die Sonographie kann in der „one‑stop“ Abklärung sinnvoll sein, sollte aber von geschulten Untersucher_innen interpretiert werden. (pubmed.ncbi.nlm.nih.gov)
Druckmessung (vaginale/analmanometrie) liefert quantifizierbare Druckwerte, die bei Indikationsstellung, Vor‑/Nachmessung und Verlaufsdokumentation hilfreich sind. Wesentlich ist jedoch die Einschränkung: gemessener Druck ist eine Summe aus Beckenboden‑ und intraabdominellen Anteilen und kann durch Husten, valsalvaähnliche Effekte oder hip‑/Rumpfaktivität beeinflusst werden; daher dürfen Druckwerte niemals isoliert interpretiert, sondern nur im Kontext klinischer und palpatorischer Befunde bewertet werden. (ics.org)
Für die Beurteilung der Rumpfkraft sind dynamometrische Verfahren (isokinetische Prüfstände) der Goldstandard; sie liefern valide Peak‑Torque‑Werte und eignen sich für differenzierte Leistungsdiagnostik insbesondere bei Leistungssportlern oder komplexer Reha. Handheld‑Dynamometer sind in der klinischen Praxis praktikabler und zeigen akzeptable Reliabilität in vielen Studien, ihre Validität ist aber kontextabhängig und test‑/positionssensitiv. Die Wahl des Messverfahrens sollte sich an Fragestellung, verfügbaren Ressourcen und der erforderlichen Messgenauigkeit orientieren. (pmc.ncbi.nlm.nih.gov)
Praktische Empfehlungen zur Integration: 1) Instrumentelle Messungen dort einsetzen, wo sie Therapie verändern oder objektiven Nachweis erbringen (z. B. wenn palpatorische Befunde unklar sind, bei Therapieversagen oder für Return‑to‑Sport‑Entscheidungen). 2) Basisbefund (Anamnese, Palpation, funktionelle Tests) bleibt entscheidend; instrumentelle Daten ergänzen und validieren diese. 3) Mess‑Intervalle je nach Zielstellung: initiale Dokumentation, Re‑Messung nach ca. 6–12 Wochen Therapie zur Beurteilung von mittelfristigem Effekt, dann nach Bedarf; bei leistungsdiagnostischen Programmen können engere Intervalle sinnvoll sein. 4) Auf Messreliabilität achten (standardisierte Positionen, Instruktion, gleiche Gerätekonfiguration) und minimale messbare Veränderung/Minimal Detectable Change berücksichtigen, bevor man klinische Schlüsse zieht. (journals.sagepub.com)
Abschließend: Invasive bzw. sensorbasierte Verfahren erfordern Einverständnis, Aufklärung über Umfang und Grenzen der Messung und Erfahrung in Interpretation und Rückführung der Befunde in konkrete Übungsanweisungen. Technische Hilfsmittel sind mächtige Tools zur Förderung von Wahrnehmung und Trainingseffektivität — ihr Wert bemisst sich daran, ob sie die Behandlung präziser, sicherer oder nachhaltiger machen. (icsorg.azurewebsites.net)
Konkrete Übungsprinzipien und Progressionsbeispiele
Aktivierungsphase: Atemschulung, Haltung, bewusste Beckenboden‑Ansteuerung
Die Aktivierungsphase hat das Ziel, die grundlegende Atem‑Haltungs‑ und Beckenbodenkoordination sauber, wiederholbar und alltags‑tauglich herzustellen. Sie ist kurz (5–15 Minuten), häufig (täglich) und setzt auf niedrige Intensität mit hoher Aufmerksamkeit auf Qualität. Wichtige Prinzipien und konkrete Vorgehensweisen:
-
Warum zuerst Aktivierung?
- Ohne stabile Atem‑ und Haltungsmuster lässt sich der Beckenboden nicht zuverlässig ansteuern; Fehlspannungen, Pressen oder Atem‑Halte‑Reflexe verhindern funktionellen Transfer. Deshalb zuerst Kontrolle, dann Belastung.
-
Atemprinzipien (Basisschulung)
- Technik: ruhige Naseneinatmung (ca. 3–4 s), sanfte Ausatmung durch den Mund oder die Nase (ca. 4–6 s). Keine Luft anhalten (kein Valsalva). Auf Einatmung die Rippen zur Seite und leicht nach hinten öffnen, auf Ausatmung die Bauchwand und untere Rippen sanft Richtung Wirbelsäule ziehen.
- Ziel: Zwerchfell‑ und Rippenatmung (Bauchatmung plus laterale Rippenexpansion), nicht reine Brustatmung.
- Übung (Supine, 5–8 Minuten): in Rückenlage mit aufgestellten Füßen — eine Hand auf Brust, eine auf Unterbauch — 8–12 ruhige Atemzüge, Fokus auf fühlbarer Bauch‑ bzw. Rippenbewegung unter der unteren Hand.
-
Beckenbodenbewusstsein (sensible, kontrollierte Aktivierung)
- Cue‑Hinweise: „sanftes Heben/Schließen im Bereich Scheide/After/Schambein“, ähnlich dem Gefühl, kurz den Harnstrahl zu stoppen — aber niemals als Übung während des Wasserlassens ausführen.
- Intensität: sehr submaximal; 20–50 % der maximalen Kraft; eher kurze Kontraktionen (1–3 s) und einige halblange Halte (bis 5 s).
- Übung (Awareness): 8–12 kurze Kontraktionen (1–2 s) mit vollständiger Entspannung dazwischen, gefolgt von 3 längeren Halten (3–5 s). Atmung frei, Kontraktion bewusst auf Ausatmung setzen.
-
Koordination Beckenboden + Atmung + tiefes Core
- Prinzip: Beckenboden leicht anheben auf der Ausatmung, gleichzeitig tiefe Bauchmuskulatur (transversus) sanft „nach innen ziehen“. Auf Einatmung wieder loslassen und Zwerchfellarbeit zulassen.
- Übung (Dead‑bug‑Vorstufe, Rückenlage): Arme zur Decke, Beine angewinkelt. Bei Ausatmung kleiner Beckenboden‑Lift + leichter „Bauch‑Einzug“, bei Einatmung loslassen. 8–10 Wiederholungen × 2 Sätze.
-
Haltungsschulung (neutrale Wirbelsäule, Becken, Brustkorb)
- Elemente: leichtes Kinn‑tuck, Schulterblätter naturbelassen (nicht „hochgezogen“), neutraler Beckenstand (kein extremes Hohlkreuz oder vollständiges Zurückkippen).
- Übung: Wall‑Support (Rücken an Wand): Positionieren mit neutraler LWS, tiefe Atemzüge beobachten, Beckenboden‑Ansteuerung bei kontrollierter Ausatmung. 5 Minuten als Haltungsscan und Trainingsstart.
-
Praktische Protokolle (Beispiel für 1–2 Wochen Aktivierungsphase)
- Täglich 5–10 Minuten: 2–3 Minuten Atemübungen (supine oder sitzend) + 5 Minuten Beckenboden‑Awareness (kurze Kontraktionen + 2–3 Halte) + 2 Minuten Haltungscheck an der Wand.
- Feedback: mit Hand auf Unterbauch, Spiegel oder Partner‑Palpation zur Kontrolle; optional Ultraschall‑Biofeedback oder EMG, wenn verfügbar.
-
Progression innerhalb der Aktivierungsphase
- Supine → Sitzen → Stehen; dann Integration leichter Arm‑/Beinbewegungen (z. B. ein Bein heben), immer unter Beibehaltung Atem‑Beckenboden‑Koordination.
- Erhöhen der Haltezeit (bis 8–10 s) und Anzahl der Serien erst, wenn Technik sauber bleibt; erst danach zu funktionellen Übungen übergehen.
-
Fehlerquellen und Warnhinweise
- Häufige Fehler: Pressen bei Ausatmung, Atmen über die Brust, Halten der Luft, starke Anspannung in Gesäß/Oberschenkeln statt Beckenboden, Training ausschließlich maximaler Krafteinsätze.
- Bei Schmerz, starkem Schweregefühl, sichtbarem Beulen im Vaginalbereich oder deutlich verschlechterter Inkontinenz: Pause und ärztlich/physiotherapeutische Abklärung.
- Postpartal: individuelle Abklärung vor Trainingsstart bei Frischentbindung, besonders bei Blutungen, Riss/Naht oder ausgeprägter Sehnenlücke.
-
Wie in den Alltag einbauen
- Kurzsequenzen (1–2 Minuten) vor dem Heben, beim Aufstehen, beim Sitzenwechsel: Atem‑Check + sanfter Beckenboden‑Lift. Ziel: Automatisierung der Koordination.
Die Aktivierungsphase legt die Grundlage für alle folgenden Trainingsphasen: sauberer Atem, neutrale Haltung und reproduzierbare Beckenboden‑Ansteuerung sind Voraussetzung dafür, dass spätere funktionelle und belastende Übungen sicher und wirksam werden.
Integrationsphase: einfache Mehrgelenksübungen mit Rumpfstabilität (z. B. Pallof‑Press, Dead Bug mit Atmung)

In der Integrationsphase geht es darum, die zuvor isoliert aktivierten Strukturen (Atemmuster, Beckenboden, tiefe Rumpfmuskulatur) in einfache, funktionelle Mehrgelenksbewegungen zu überführen. Ziel ist nicht maximale Kraft, sondern saubere Spannungssteuerung unter Bewegung und wechselnder Hebelwirkung. Zwei Kernbeispiele sind die Pallof‑Press (anti‑rotationale Kontrolle) und der Dead‑Bug mit Atemkoordination (antierweiternde Kontrolle + Segmentkoordination). Beide Übungen trainieren simultan Stabilität, Atem‑Beckenboden‑Timing und Propriozeption.
Wesentliche Ausführungs‑ und Atemprinzipien (gilt für beide Übungen)
- Neutraler Becken‑ und Wirbelsäulenstatus (leichte Lendenlordose vermeiden, Rippenkasten „unten“/in Linie mit Becken).
- Vor Beginn kurze Atem‑ und Aktivierungssequenz: tiefe Einatmung in den Bauch/Rippen, bei kontrollierter Ausatmung leichte Aktivierung des Beckenbodens und Bauchkorsetts (Transversus) — kein forcierter „Halten“ oder Pressen (kein Valsalva).
- Fokus auf langsame, kontrollierte Bewegung; Qualität vor Quantität. Bei Schmerzen oder Unsicherheit Rücksprache mit Therapeut/Ärztin halten.
Pallof‑Press — Ausführung, Progressionen, Regressionen
- Ausgang: Seilzug oder Theraband auf Brusthöhe, seitlich zum Körper. Stand hüftbreit, leicht gebeugte Knie. Griff in beide Hände vor Brust.
- Bewegung: Mit Spannung durch Rumpf und Beckenboden das Band gerade nach vorn drücken, dabei Rotation gegen Widerstand unterbinden; kontrolliert zurückführen. Atmung: einatmen vor Press, bei Press ausatmen und leichte Beckenbodenanspannung halten.
- Regress: isometrische Halteversion nahe am Brustkorb; leichteres Band; sitzend.
- Progression: weiter außenstehender Zugarm (größerer Hebel), einbeinige Standvariante, halbknieend/stehend mit zusätzlicher dynamischer Rotation als Kontrast, kettlebell/Torso‑rotationen als funktionelle Fortführung.
- Dosierung: 2–4 Sätze à 8–15 Wiederholungen pro Seite oder 6–8 isometrische Halteversuche à 8–20 Sekunden, je nach Leistungsstand.
Dead‑Bug mit Atmung — Ausführung, Progressionen, Regressionen
- Ausgang: Rückenlage, Hüfte und Knie in 90° (Tabletop), Arme Richtung Decke. Neutralstellung der LWS (leichter Kontakt zur Matte).
- Bewegung: Auf Einatmung vorbereiten, bei langsamer Ausatmung ein diagonales Arm‑/Beinpaar nach unten/außen bewegen, dabei LWS stabil am Boden halten und Beckenboden leicht aktivieren. Rückkehr kontrolliert bei Einatmung. Immer darauf achten, dass die LWS nicht in eine sichtbare Lordose fällt.
- Regress: nur Arme oder nur Beine bewegen; kleinerer Bewegungsumfang; Beine hüftbreit statt Tabletop.
- Progression: größere Hebel (gestreckte Beine/Arme), leichtes Zusatzgewicht in der Hand, instabile Unterlage, schnelleres Wechseltempo oder Einbau in Standphasen (z. B. Übergang zu Bird‑Dog).
- Dosierung: 2–4 Sätze à 8–12 saubere Wiederholungen pro Seite; langsame Tempoangabe (z. B. 3 s exzentrisch, 1–2 s halten, 2 s konzentrisch).
Fehlerbilder und Korrekturen
- Atemanhalt (Valsalva): Cue „atme weiter, als würdest du die Flamme einer Kerze blasen“; bei Belastung bewusst ausatmen.
- Übermäßige Aktivierung der oberflächlichen Bauchmuskeln / starkes Hochziehen der Brust: Cue „Rippen runter, Bauchkorsett anspannen“.
- LWS‑Wegdrücken/Arche oder Pelviktipp: Verkürzten Bewegungsumfang, stärkeres Monitoring (Hand unter LWS), ggf. Regression wählen.
- Beckenbodenüberaktivierung (Verkrampfung): sanfter, dosierter „leichter Lift“, nicht pressen; bei spürbarer Verspannung therapeutisch abklären.
Integration in Training und Alltag
- Beginne jede Trainingsstunde mit 1–2 Integrationsübungen als „Brücke“ von Aktivierung zu Funktion.
- Variiere Stellung/Last (liegend → sitzend → halbknieend → stehend → einbeinig) bevor du die Komplexität der Aufgabe erhöhst.
- Übertrage Prinzipien auf Alltagsaufgaben: beim Tragen von Einkaufstaschen oder beim Heben bewusst anti‑rotationale Spannung halten, bei langen Stehphasen kurze Pallof‑Holds als Mobilitäts‑/Stabilitätskür.
- Messbarer Fortschritt: längere Haltezeiten, größere ROM ohne Kompensation, geringere Symptomprovokation und bessere Übertragbarkeit in sportliche/berufliche Aufgaben.
Hinweis zur Sicherheit: Bei akuten Schmerzen, frischen postoperativen Zuständen oder ausgeprägter Beckenbodenpathologie Übungen nur nach individueller Abklärung und unter Anleitung einer Fachperson steigern.
Kraft‑ und Leistungsphase: funktionelle Hebe‑ und Rotationsaufgaben, plyometrische Elemente (je nach Zielgruppe)
In der Kraft‑ und Leistungsphase geht es darum, die zuvor gelernte Aktivierung und Integration in hohe Kräfte, Geschwindigkeiten und komplexe Alltags‑/Sportanforderungen zu übertragen. Ziel ist nicht nur stärker zu werden, sondern die Kraft auch schnell, koordiniert und belastungsspezifisch einzusetzen — unter fortlaufender Steuerung von Atmung, intraabdominellem Druck und Beckenboden. Progression erfolgt entlang dreier Achsen: Last (Gewicht/Schwierigkeit), Geschwindigkeit (explosiv vs. kontrolliert) und Komplexität (einbeinig, rotatorisch, multiplanar).
Konkrete Übungsgruppen und Beispiele mit Progressionsgedanken:
- Funktionelle Hebeaufgaben: Kreuzheben‑Varianten (Trap‑Bar, konventionell, rumänisch, einbeinig) als Grundübung für globale Hüft‑/Rumpfkraft. Progression: Technik → Erhöhung der Last (3–6 RM für Maximalkraft) → Tempo‑Variationen (explosive Phase bei geringerer Last) → einarmige/singuläre Varianten für Asymmetriediagnostik und Stabilitätsanforderung.
- Geladene Carries und Schiebe‑Zug‑Aufgaben: Farmer‑Carry, Suitcase/Waiter Carry, Schlittenziehen/-schieben. Exzellent für tragfähige Rumpfstabilität unter Belastung; Progression über Distanz, Gewicht, einarmige/rotatorische Komponenten.
- Rotations‑/Anti‑Rotationsaufgaben: Pallof‑Press mit steigendem Widerstand, Kabel‑Chops/Lifts, einarmige Kettlebell‑Swings, medizinkugel‑Explosivwürfe (rotational). Progression: langsam → schneller/explosiver → einbeinig/instabil.
- Plyometrische Elemente (zielgruppenspezifisch): für leistungsorientierte Personen: hinge‑dominante Plyos (Kettlebell‑Swing → Sprungkniebeuge → Drop‑Jumps), laterale/rotatorische Sprünge, medizinkugel‑Bounce/Throw. Für Reha/Postpartum/Ältere: erst niedrig‑impact (Skipping, kleine Hopser auf Stelle, horizontale Medizinballpässe), dann sukzessive Erhöhung von Höhe/Kraft und Einbeinigkeit. Plyovolumen initial niedrig halten (z. B. ≤50 Kontakte), langsam auf 100–150 Kontakte steigern je nach Verträglichkeit.
- Explosiv‑ und RFD‑Trainingsformen: kurze Sätze mit leichteren Lasten in hoher Geschwindigkeit (1–6 Wdh., 3–6 Sätze) oder Flywheel/Isokinetik zur Betonung exzentrischer Kapazität bei Athleten.
Dosierung, Tempi und Pausen:
- Maximalkraft: 3–6 Wdh., 3–6 Sätze, Pausen 2–4 Min., langsame exzentrische Phase (2–4 s), kontrollierte konzentrische Kraftentfaltung.
- Kraft‑Schnellkraft/Power: 1–6 Wdh., 3–8 Sätze, explodierende Ausführung, Pausen 1–3 Min.
- Plyometrie: kurze, intensive Serien (z. B. 5–10 Sprünge/Satz), Pausen 30–90 s; Gesamtkontakte je Einheit abhängig von Zielgruppe und Verträglichkeit.
- Bei Kombinationsübungen (Rotationshebel mit Last) auf saubere Technik, Atmungs‑ und Drucksteuerung achten: tiefer Atmungszyklus mit koordiniertem Ausatmen/Pressen während der konzentrischen Kraftphase, aber kein dauerhaftes Valsalva, weil das Beckenbodensystem mitgeregelt werden muss.
Pelvic‑Floor‑Spezifika und Sicherheit:
- Vor Einleitung hoher Lasten/Impacts sicherstellen, dass Beckenbodenfunktion ausreichend getestet wurde. Postpartal, bei Stress‑Inkontinenz oder Prolaps‑Symptomen graduell vorgehen: erst Ansteuerung und submaximale Lasten, langsame Einführung von Impact. Bei Beschwerden sofort Belastung reduzieren und fachärztliche/therapeutische Abklärung einholen.
- Cueing: „kräftige, aber kurze Beckenbodenaktivierung vor Belastungsbeginn, dann bewusstes Loslassen nach der Exzentrik/Lastabgabe“; in vielen Fällen ist eine dosierte Ko‑Kontraktion mit korrespondierender Atemsequenz (Ausatmen/kurze Press‑Phase) sinnvoll.
- Monitoring: RPE, Husten/Press‑bedingte Inkontinenz, Gefühl von Schwere im Becken oder Prolapsanzeichen. Bei Auftreten dieser Zeichen Progression stoppen und Variationen (geringere Höhe, weniger Kontakte, externe Unterstützung) wählen.
Programmintegration und Individualisierung:
- Periodisierung: 1–3 Wochen Technik/Hypertrophie → 2–6 Wochen Intensiv/Maximalkraft → 2–4 Wochen Power/Transfer in Sport‑/Alltagsaufgaben, mit Deload‑Phasen. Anpassungen an Alter, Trainingsstatus, Geburtsanamnese und Schmerzgeschichte unbedingt vornehmen.
- Spezifität: Übungen an Alltags‑/Sportsituationen orientieren (z. B. schwere Einkaufstasche tragen = einarmige Carries + anti‑rotatorische Stabilität; Banden‑/Rotationsschuss im Sport = medizinkugel‑throws + rotatorische RDLs).
- Messbarkeit: Kraftsteigerung (z. B. 1RM‑Test, submaximale Krafttests), Sprung‑/Reaktivitätsparameter (RSI), Symptom‑Tracking (Inkontinenzfrequenz, Prolaps‑Symptomscore) und funktionelle Outcomes (z. B. Treppensteigen mit Last).
Kurzbeispiele (vereinfacht):
- Fortgeschrittene Kraftsession: Trap‑Bar Kreuzheben 5×5 (85% 1RM), danach einarmiger Farmer‑Carry 4×40 m, abschließend Pallof‑Press 3×8 pro Seite explosiv.
- Leistungsorientierte Einheit: Kniebeuge 3×3 schwer, medizinkugel‑rotationswurf 6×4 pro Seite maximal, Box‑Jumps 4×5 (volle Erholung zwischen Sätzen).
- Postpartale/rehabilitative Variante: leichte RDLs 3×8, horizontale MedBall‑Pässe 3×10, kontrollierte kleine Hops auf Stelle 4×10 Kontakte — nur bei symptomfreier Beckenbodenfunktion.
Wichtig ist: Progression immer an Symptomen, Technik und funktionellem Transfer messen — schnelleres Heben ist nur sinnvoll, wenn Atmung, Druckmanagement und Beckenboden weiterhin kontrolliert arbeiten.
Alltagstransfer: Sitzen, Heben, Tragen, Sport‑spezifische Bewegungen in Trainingsplanung integrieren
Der Alltagstransfer ist das Entscheidende: Übungen müssen nicht nur isoliert physische Ressourcen stärken, sondern in genau jene Handlungsmuster überführt werden, die PatientInnen und KlientInnen täglich ausführen (Sitzen, Heben, Tragen, Sportbewegungen). Erfolgreiche Integration folgt drei Prinzipien: (1) Aufgabenorientierung — trainiere die tatsächliche Alltags- oder Sportaufgabe, nicht nur eine abstrahierte Übung; (2) schrittweise Kontextualisierung — vom kontrollierten Übungsumfeld in realistische Situationen; (3) Prinzipien der motorischen Lernens — variable Praxis, angemessenes Feedback und Wiederholung in relevanten Umgebungen.
Praktische Leitlinien für häufige Alltagssituationen
- Sitzen / Aufstehen: Beginne mit gezielter Atem‑ und Haltungsschulung im Sitzen (aufrechter Sitz, Becken neutral, Zwerchfell‑Atmung, leichte Beckenboden‑Ansteuerung). Übe sit-to-stand als funktionelle Mini‑Serie (z. B. 3×8–12) mit Betonung auf Hüftgelenksdominanz, Gewicht über den Füßen und koordiniertem Ausatmen bzw. kontrollierter Drucksteuerung beim Aufrichten. Progression: variierende Sitzhöhen, asymmetrische Lasten (eine Hand hält Belastung), temporäres Sitzen auf instabiler Unterlage, duale Aufgaben (z. B. Blickrichtung ändern, Gespräch führen).
- Heben aus dem Boden: Vermitteln des Hüftbeugemusters (Hip hinge) und der Regel „Last dicht am Körper“. Trainieren in Schritten: Technik ohne Last → leichte Last (10–20 % des Zielgewichts) → allmählich steigern. Atem‑/Beckenbodenstrategie: Vorbereitung durch tiefe Einatmung, leichte Aktivierung des Beckenbodens, kontrollierte Ausatmung oder partielle Druckhaltung während der Exzentrik/Konzentrik (keine ungeübte Valsalva‑Manöver bei Risikopersonen). Führe Simulationsübungen durch (echte Kisten, volle Einkaufstaschen), um sensorische Bedingungen und Handhabung zu matchen.
- Tragen / Transportieren: Farmer’s walks und beid-/einarmige Carry‑Varianten zur Verbesserung der Rumpfsteuerung unter Bewegung. Beginne kurz (20–40 m), achte auf Körpernahes Tragen, Blick nach vorn und stabile Beckenstellung. Variationen: Treppensteigen mit Last, diagonal‑rotatorische Herausforderungen (z. B. Tragen durch enge Tür). Progression durch Distanz-, Zeit- oder Gewichtssteigerung sowie Einbeziehen von Unterkörperrotationen für sportartspezifische Anforderungen.
- Sport‑spezifische Bewegungen: Zerlege die sportliche Aufgabe in Kernmuster (Sprunglandung, Rotation, Antritt). Trainiere zuerst technisch (Niedriggeschwindigkeitsvarianten) mit Fokus auf Atem‑Rumpfkoordination und Beckenbodenreaktion, dann Geschwindigkeit und Reaktivität steigern (z. B. Drop‑to‑jump mit vorheriger Beckenboden‑Cue). Verwende plyometrische oder rotatorische Elemente erst, wenn Technik und Belastungsfähigkeit stabil sind.
Progressionsschema (einfach anwendbar)
- Bewusstsein & Aktivierung: Atem‑ und Beckenbodensteuerung isoliert und in Ruhe automatisieren (täglich kurz üben).
- Geleitete Integration: dieselbe Ansteuerung während einfacher funktioneller Tasks (z. B. Sit‑to‑Stand, Dead Bug).
- Belastungssteigerung: Erhöhung von Gewicht, ROM, Tempo; Einbeziehen instabiler/variabler Umgebungen.
- Kontexttransfer: reale Alltagssituationen und sportartspezifische Aufgaben mehrfach unter realistischen Bedingungen üben.
- Erhalt & Variabilität: regelmäßige Kurzsessions in Alltagssituationen (z. B. bewusstes Atmen + Beckenboden beim Heben von Einkaufstaschen).
Coaching‑ und Lernhinweise
- Verwende externe Aufgaben‑ und Ergebnisorientierung („Bringe die Kiste auf den Tisch“, „Lauf 30 m mit der Einkaufstasche“) statt rein interner Fokus‑Instruktionen, sobald Basissteuerung sitzt.
- Biete konkretes, kurzes Feedback (verbal, haptisch oder visueller Spiegel) und lasse die Person selbst Fehler erkennen (self‑discovery).
- Fordere variable Wiederholungen: unterschiedliche Lasten, Winkel, Zeitdruck und Umgebungen verbessern Generalisierung.
- Integriere regelmäßige „in‑situ“ Übungen am Arbeitsplatz, zuhause (z. B. Heben des Kindes aus dem Bett) und beim Sporttraining — nur so entsteht belastbarer Transfer.
Messung des Transfers und Sicherheitsaspekte
- Erfasse funktionelle Outcomes (Anzahl schmerzfreier Sit‑to‑Stands, wahrgenommene Anstrengung beim Heben, Häufigkeit von Inkontinenzereignissen, sportliche Leistungskennzahlen) vor und nach Progression.
- Achte auf Warnsignale: unkontrollierte Schmerzen, neurologische Ausfälle, zunehmende Inkontinenz oder Prolaps‑Symptomatik — dann Belastung reduzieren und interdisziplinär abklären.
- Für Postpartum‑ oder Risikogruppen: konservative Progression, enge Kontrolle der Symptomentwicklung und ggf. ärztliche Freigabe vor Schwerbelastung.
Kurzfassung für die Trainingsplanung
- Plane jede Trainingseinheit so, dass 10–30 % der Zeit konkret dem Transfer in Alltagsaufgaben gewidmet sind (Simulation realer Situationen).
- Kombiniere Technik‑/Aktivierungsarbeit mit direkt anschließender Übertragung in eine funktionelle Aufgabe.
- Dokumentiere Transferfortschritte und passe Progression an reale Belastungsanforderungen der Person an.
So entsteht nicht nur Kraft, sondern belastungsfähige, situationsspezifische Kontrolle — genau das, was im Alltag und Sport wirklich schützt und Leistung bringt.
Beispiele kombinierter Übungen: Kniebeuge mit Atemkoordination, einbeinige Balance mit Beckenbodenaktivierung, Kreuzheben mit gezielter Drucksteuerung
Konkret ausgeführte, kombinierte Übungen sollen nicht nur Muskeln isoliert stärker machen, sondern Atmung, intraabdominellen Druck, Beckenbodensteuerung und Bewegungsmuster synchronisieren. Im Folgenden praxisnahe Beschreibungen mit Coaching‑Hinweisen, Progressionsstufen und typischen Fehlern.
Kniebeuge mit Atemkoordination (funktionale Grundbewegung)
- Ausgangsposition: hüftbreiter Stand, Fußspitzen leicht nach außen, Brust aufgerichtet, Blick nach vorn. Hände vor der Brust oder an Hüfte.
- Atem‑/Aktivierungsmuster: tiefe, diaphragmale Einatmung in den Bauch/Rippen (Zwerchfellabfall), leichte Voraktivierung des Beckenbodens (sanftes „Innenhochziehen“) und Spannung im Core beim Erreichen der tiefsten Position. Beim Beginn der Aufwärtsbewegung kontrolliert ausatmen und die Aktivierung halten — kein kraftvolles Pressen.
- Ausführung: kontrolliertes Hinten‑hintersitzen, Knie in Richtung 2. Zehe, neutraler Rücken. 3 s Absenken, 1 s Pause, 1–2 s Aufrichten.
- Dosierung: Aktivierungsphase 2–3 Sätze × 8–12 Wdh.; Kraftphase 3–4 Sätze × 4–8 Wdh. mit Zusatzlast.
- Progressionen: breitere/schrägre Fußstellung → Kettlebell‑Goblet → Front‑ oder Back‑Squat. Tempo erhöhen oder exzentrische Betonung einbauen.
- Regressionen: Wand‑Sitz / Box‑Squat mit reduzierter ROM, Tempo verlangsamen, keine Zusatzlast.
- Häufige Fehler & Coaching: Pressen (Valsalva) vermeiden — bei Belastungsinkontinenz bewusstes, moderates Ausatmen mit sanftem Beckenboden‑Lifting; zu frühes Becken‑Kippen korrigieren durch Cue „Brust oben, Sitz zurück“.
Einbeinige Balance mit Beckenbodenaktivierung (sensomotorische Integration)
- Ausgangsposition: aufrecht stehen, Gewicht auf einem Bein, Knie leicht gebeugt; Hände an Hüfte oder vor der Brust.
- Atem/Beckenboden: entspannte, tiefe Einatmung; beim Stabilisieren leichte, dauerhafte Aktivierung des Beckenbodens (submaximal, nicht kräftig zusammenziehen), Atem frei fließen lassen.
- Übungsausführung: Ziel ist statische Balance (20–60 s) oder dynamische Aufgabe (kleine Kniebeuge, Armbewegungen, Ball fangen). Begin mit 3×20–30 s pro Seite.
- Progressionen: Augen schließen → instabile Unterlage → zusätzliche Rotation des Oberkörpers → mini‑Sprünge/Single‑leg deadlift mit Gegenarm.
- Regressionen: Standbreite vergrößern, Finger als Stütze, kürzere Haltezeiten.
- Coaching‑Hinweise: Achte auf Hüft- und Beckenkontrolle (kein Absinken der Iliosupra), stimulierende, nicht pressende Beckenboden‑Führung; integriere funktionelle Aufgaben (z. B. Schuh anziehen, Gegenstand aufnehmen).
Kreuzheben mit gezielter Drucksteuerung (Hebeaktion mit Core‑Koordination)
- Ausgangsposition: Fußstellung je nach Variante (hüftbreit für konventionell), Stange nahe am Schienbein, Hüftgelenk hinten, neutraler Rücken.
- Atem‑/Drucksteuerung: tiefe diaphragmale Einatmung vor dem Heben, sanfte Beckenboden‑Voraktivierung und gesamtkörperliches „Bracing“ (submaximale Spannung). Bei Patienten mit Beckenbodenproblemen: kein starker Valsalva; statt dessen kontrollierte Ausatmung während des Aufrichtens oder kurze, kräftige Ausatmung am Lockout je nach Verträglichkeit.
- Ausführung: Hüftgelenk dominant nach vorne treiben, Stange dicht am Körper führen, Schultern über/leicht vor der Stange. Bewegungsqualität vor Last.
- Dosierung: Technikphase 3×5–8 mit leichter Last; Kraftphase 3–5×3–5 mit schwerer Last; bei Rehabilitation 2–3×6–10 mit moderaten Lasten.
- Progressionen: Romanian Deadlift → konventionelles Kreuzheben → Trap‑Bar‑Deadlift oder Einbeinvarianten; Tempo variieren (langsame exzentrik → schnelle konzentrik).
- Regressionen: Kettlebell‑Hebung von erhöhter Oberfläche (Box), Hip Hinge mit Stab/Stick, reduzierte ROM.
- Sicherheit & Coaching: Bei postoperativen oder kontinenter Probleme lastreduziert beginnen; klare Atem‑Cues geben („einatmen, innerlich anspannen, heben; kontrolliert ausatmen“). Beobachte Symptome (Drang, Urinverlust, Schmerzen) und reduziere Intensität oder modifiziere Technik.
Integration ins Training
- Sequenzvorschlag: 1) Aktivierungs‑Set (Kniebeuge ohne Last mit Atemfokus), 2) Integrationssatz (einbeinige Balance mit leichter dynamik), 3) Kraftsatz (Kreuzheben oder schwerere Kniebeuge) — jeweils 2–4 Sätze. So wird die richtige motorische Steuerung vor höheren Lasten eingeübt.
- Monitoring: Symptome (Inkontinenz, Druckgefühl, Schmerzen) dokumentieren; bei Auffälligkeiten Belastung reduzieren und ggf. interdisziplinär abklären.
- Coachingprinzip: immer zuerst Bewegungsqualität und Atem‑/Beckenbodenkoordination sichern, dann systematisch Belastung, Hebel und Geschwindigkeit erhöhen.
Diese kombinierten Beispiele zeigen, wie Atem, Core und Beckenboden im funktionellen Kontext trainiert werden können — kontrolliert, progressiv und patientenorientiert.

Spezielle Zielgruppen und Anpassungen
Postpartale Frauen: Rückbildungsprinzipien, Vorsichtsmaßnahmen, Zeitschiene
Die Zeit nach der Geburt verlangt ein sensibles, phasenorientiertes Vorgehen: Heilung, hormonelle Veränderungen und die Wiederherstellung funktioneller Kontrolle stehen im Vordergrund. Ein integriertes Rückbildungsprogramm verbindet frühe, geschützte Aktivierung des Beckenbodens und der Atmung mit schrittweiser Belastungssteigerung in funktionellen Bewegungen. Typische Phasen, Ziele und praktische Hinweise:
-
Sofortphase (0–6 Wochen): Ziel ist Schmerz- und Wundmanagement, frühe sensomotorische Aktivierung und Vermeidung schädlicher Kompensationen. Schwerpunkt auf diaphragmale Atmung, sanfte Beckenboden‑Ansteuerung (mehrmals täglich kurze, bewusste Kontraktionen in Ruhe und beim Husten/Niesen), Haltungsschulung und langsame Mobilisation (Spazierengehen, positionelle Veränderungen). Vorsichtsmaßnahmen: kein intensives Pressen oder schweres Heben, keine ruckartigen Rumpfbelastungen, bei frischer Sectio Wundschutz und schonende Mobilisation. Sofortige ärztliche Abklärung bei Fieber, starken Blutungen, Wundinfektionen oder starken Schmerzen.
-
Frühe Reha (6–12 Wochen): Ziel ist Wiedererlangen guter neuromuskulärer Steuerung von Atem‑Beckenboden‑Core‑Einheit in alltäglichen Aufgaben. Systematische Befundung (Anamnese, Inspektion/Palpation, einfache funktionelle Tests) und Beginn progressiver, symptomgeleiteter Übungen: integrierte Aktivierungen (Atmung + Pelvic‑floor co‑contraction), kontrollierte Rumpf‑Stabilisierungsübungen (z. B. modifizierte Bridging, Dead‑bug‑Varianten mit koordiniertem Atem), alltagsnahe Bewegungsübungen (Heben mit Drucksteuerung). Vorsicht bei: persistierender starker Belastungsinkontinenz, Gefühl eines Vorwölbens (Prolaps), anhaltenden Schmerzen — dann frühzeitige Überweisung an spezialisierte Beckenboden‑Physio/Gynäkologie.
-
Aufbau‑ und Leistungsphase (ab ~12 Wochen, individuell): Ziel ist Belastbarkeit unter funktionellen und sportlichen Anforderungen. Progression zu einbeinigen, rotations- und kraftbetonten Aufgaben sowie schrittweiser Wiedereintritt in Lauf‑/Sprungbelastungen, wenn folgende Kriterien erfüllt sind: sichere, reprodizierbare Beckenboden‑Ansteuerung unter Last; keine/new symptomatische Inkontinenz oder Prolapszeichen; stabile Brust‑/Wundheilung. Belastungssteigerung graduell und kontextbezogen (zuerst kontrollierte Mehrgelenksübungen, dann plyometrische Elemente je nach Symptomfreiheit).
Wesentliche inhaltliche Hinweise und Anpassungen:
- Diastasis recti: Frühe Konzentration auf absichtsvolle Rumpfsteuerung, Vermeidung von isolierten, intensiven Bauchpressen (z. B. vollständige Sit‑ups) bis funktionelle Tiefe‑Muskulatur‑Kontrolle hergestellt ist. Bei deutlicher, persistierender Spreizung oder funktioneller Beeinträchtigung frühzeitige spezialisierte Abklärung.
- Sectio vs. vaginale Geburt: Die Heilung der Bauchdecke beeinflusst Belastbarkeit nach Sectio; der Beckenboden kann trotz Sectio durch Schwangerschaft und intraabdominelle Druckveränderungen betroffen sein. Therapieprinzipien bleiben ähnlich, das Belastungsmanagement ist jedoch an Wundheilung und Schmerzen anzupassen.
- Hormonelle Faktoren und Stillen: Hormonelle Veränderungen können die Gewebelastizität beeinflussen; das beeinflusst die Toleranz gegenüber Belastung und die Geschwindigkeit des Aufbaus—darauf Rücksicht nehmen.
- Warnsignale für sofortige Überprüfung: neue/verschlechternde Vorwölbung, starke bzw. zunehmende Belastungs‑ oder Dranginkontinenz, persistierende starke Schmerzen, neurovaskuläre Ausfälle, postoperative Komplikationen.
Praktische Progressions‑Kriterien (entscheidend für „weiter“-Schritt): fehlerfreie Ausführung von 8–12 submaximalen Kontraktionen mit integrierter Atmung ohne Symptome; sicheres Verhalten beim Husten/Niesen ohne Inkontinenz; Übertragbarkeit der Aktivierung in funktionelle Aufgaben (z. B. Gehen, Heben einer vollen Einkaufstasche). Bei Unsicherheit oder auffälligen Befunden zeitnahe interprofessionelle Abklärung (Beckenboden‑Physio, Gynäkologie/Urologie, Hausärztin/Arzt).
Kurz: sicherstellen, dass Belastungsaufbau stets symptom‑ und befundsabhängig erfolgt, Atmung und Beckenboden synchronisiert werden und Alltagssituationen schrittweise ins Training integriert werden. Frühe Information, niedrigschwellige Anleitung und interdisziplinäre Vernetzung verbessern Outcome und reduzieren Komplikationsrisiken.
Chronische Rückenschmerzpatienten: Schmerzmodulation, Belastungsaufbau, kognitive Elemente
Chronische Rückenschmerzpatientinnen und -patienten profitieren am meisten von einem multimodalen, schrittweisen Vorgehen, das Schmerzmodulation, gezielten Belastungsaufbau und kognitive/behaviorale Elemente verbindet. Zentrale Ziele sind: Schmerzverständnis und Selbstmanagement stärken, funktionelle Belastbarkeit erhöhen, maladaptive Vermeidungs‑ und Kompensationsmuster abbauen und Alltags‑/Arbeits‑ bzw. sportrelevante Aktivitäten schrittweise wiederherstellen.
Zu Beginn steht die Aufklärung: eine pragmatische Pain‑Neuroscience‑Education (PNE) reduziert Schmerz, Behinderung und krankheitsbezogene Ängste und sollte früh als Ergänzung zu aktiven Therapien eingesetzt werden, weil sie die Bereitschaft zur aktiven Mitwirkung erhöht und kognitive Barrieren für Bewegung abbaut. (pubmed.ncbi.nlm.nih.gov)
Parallel zur Aufklärung folgt ein symptomorientierter, gradueller Belastungsaufbau. Zwei evidenzbasierte Methoden sind hierfür besonders nützlich: graded activity (zielorientiertes, zeitbasiertes Aufbauprogramm) und graded exposure (schrittweises Konfrontieren mit gefürchteten Bewegungen/Umständen). Beide reduzieren Behinderung und verbessern Funktion langfristig besser als rein passives Vorgehen. (academic.oup.com)
Motorische und körperliche Interventionen sollten praxisnah und kontextbezogen aufgebaut werden:
- Initialphase (0–4 Wochen): niedrige Belastung, Atem‑ und Haltungsschulung, bewusste Ansteuerung von tiefem Core und Beckenboden in schmerzarmen Positionen (z. B. Supine breathing + sanfte PFM‑Rekrutierung). Dies stabilisiert intraabdominellen Druck und bereitet auf Belastungen vor. Die Einbindung von Beckenboden‑Therapie kann bei ausgewählten Patientinnen/Patienten schmerzlindernd und funktionell vorteilhaft sein. (pubmed.ncbi.nlm.nih.gov)
- Integrationsphase (4–12 Wochen): funktionelle Mehrgelenksübungen mit Atem‑ und Druckkoordination (Dead‑Bug mit atemgeführter Aktivierung, Pallof‑Press, einbeinige Balance‑Varianten), schrittweise Verlängerung der Belastungsdauer und –frequenz.
- Leistungsphase (>12 Wochen): aufgabenorientiertes Training (geh‑/steig‑/Hebesituationen, arbeits- oder sportspezifische Belastungen), ggf. schnelleres Aufbauniveau oder plyometrische Elemente bei Athletinnen/‑en.
Die Auswahl und Dosierung von motor control‑/stabilisierenden Übungen sollte individualisiert erfolgen: Motor‑Control‑Programme zeigen insgesamt moderate Effekte auf Schmerz und Funktion, sind aber nicht überlegen gegenüber anderen aktiven Maßnahmen — deshalb sind Variation, Progression und Kontextintegration wichtiger als reine Isolationswiederholungen. (pubmed.ncbi.nlm.nih.gov)
Kognitive und psychosoziale Komponenten sind integraler Bestandteil: Screening auf Angst/Vermeidungsverhalten, Katastrophisieren, Depression und berufliche Stressoren; kurze, zielgerichtete Verhaltensinterventionen (z. B. Pacing, Zielvereinbarung, Problemlösen) verbessern Adhärenz und Outcome. Wo psychosoziale Risikofaktoren dominant sind, sollte eine interdisziplinäre Behandlung (physio/psychologische Interventionen) organisiert werden — Leitlinien empfehlen die Kombination von Übungstherapie mit ggf. psychologischer Unterstützung. (nice.org.uk)
Praktische Prinzipien für Therapie und Progression
- Setze SMART‑Ziele (funktional, alltags‑ oder arbeitsbezogen).
- Beginne mit Aktivitäten, die maximal leichte bis mäßige Symptome provozieren; vermeide vollständige Schonung.
- Verwende graduelle Steigerung (Zeit → Intensität → Komplexität), nicht sofort maximale Belastung.
- Monitor: Schmerzverlauf, Funktionsfragebögen (z. B. ODI/RMDQ), Aktivitätslevel und psychosoziale Marker; passe Tempo und Inhalt daran an.
- Berücksichtige „red flags“ und veranlasse bei Hinweisen auf spezifische Pathologien zeitnahe ärztliche Abklärung. (nice.org.uk)
Koordination mit anderen Disziplinen verbessert Outcome: bei komplexen oder therapieresistenten Fällen interprofessionelle Abklärung (Schmerzmedizin, Psychotherapie, Gynäkologie/Urologie bei Beckenbodenbeteiligung, Ergonomie/Arbeitsmedizin) planen. Abschließend gilt: geduldiger, patientenzentrierter Aufbau kombiniert mit klarer Aufklärung und schrittweiser Exposition erzielt die nachhaltigsten Verbesserungen bei chronischem Rückenschmerz. (pubmed.ncbi.nlm.nih.gov)
Ältere Menschen: Sturzprävention, soziale und gesundheitliche Komorbiditäten
Ältere Menschen brauchen ein Trainingsprogramm, das Sturzprävention, Erhalt der Selbstständigkeit und Berücksichtigung häufig vorhandener Komorbiditäten verbindet. Zentrale Prinzipien sind Sicherheit, Alltagsrelevanz, geringe Barrieren und individuelle Anpassung: statt maximaler Isolationskraft steht funktionelle Kraft- und Balanceverbesserung im Vordergrund, ergänzt um gezielte Beckenboden‑ und Rumpfkoordination zur Stabilisierung beim Gehen, Heben und Hinsetzen.
Bei der Befundaufnahme sollten neben Standards (Ganggeschwindigkeit, Timed Up and Go, 30‑Sekunden‑Stuhllehnen, einbeiniger Stand, Short Physical Performance Battery) auch sturzrelevante Faktoren erhoben werden: Medikamentenliste (Polypharmazie), Seh‑/Hörstatus, kardiovaskuläre Belastbarkeit, Osteoporose/Arthrose, kognitive Einschränkungen, Harninkontinenz und häusliche Gefahrenquellen. Diese Informationen steuern Übungsauswahl, Sicherheitsmaßnahmen und erforderliche ärztliche Rücksprache.
Konkrete Trainingsprinzipien und Anpassungen:
- Beginn sicher und niedrig dosiert: Aktivierung und Atem‑/Beckenbodenkoordination im Sitzen oder an der Lehne, gefolgt von sitz‑zu‑stand‑Übungen mit Betonung auf langsamer exzentrischer Kontrolle.
- Progression über Stand‑Stabilität zu dynamischen Aufgaben: beidbeinig → Gewichtsverlagerung → einbeinig → dual‑task (Rechnen/Tragen) und schließlich funktionelle Transfers (Treppensteigen, Treppensteigen mit Traglast).
- Balance‑Training täglich in kurzen Einheiten (5–10 min), Krafttraining 2×/Woche mit Fokus auf Hüft‑, Knie‑ und Rumpfmuskulatur (2–3 Sätze, 8–12 Wiederholungen, moderate Belastung). Für Beckenbodenintegration kurze, häufige Aktivierungen (z. B. „Quick‑flicks“ und koordinierte Halteübungen) kombiniert mit Ausatmung und funktionellen Bewegungen (z. B. bei Aufstehen oder Heben), statt isolierter, langanhaltender Maximalkontraktionen, die zu Valsalva führen können.
- Sensomotorik und Propriozeption gezielt fördern: Unterlagen mit gradueller Instabilität, gehendere Aufgaben, Reaktionsübungen zur Sturzvorbeugung und Reaktionsschnelligkeit.
- Osteoporose beachten: Vermeidung von ruckartigen Flexions‑/Rotationsbelastungen der Wirbelsäule; stattdessen Stärkung von Hüfte und Bein, Aufrichtungs‑ und Balanceübungen.
- Kognitive Einschränkungen berücksichtigen: Übungen kurz, einfach, visuell demonstriert; Verlässlichkeit durch Wiederholung; Einbeziehung von Angehörigen oder Betreuungspersonen.
Sicherheits‑ und Interventionshinweise:
- Vor Beginn bei relevanten kardialen, pulmonalen oder orthopädischen Risiken ärztliche Clearance einholen.
- Sturzrisiko‑Reduktion umfassend denken: Trainingsinhalte plus Umfeldanpassungen (Beleuchtung, Teppiche, Schuhe), Sehhilfen, Medikamentenreview.
- Bei Inkontinenz enge Kooperation mit Gynäkologie/Urologie/Physiotherapie; viele Betroffene profitieren von edukativer Enttabuisierung und kombinierten Programmen, die Blasen‑ und Mobilitätsstrategien verbinden.
- Dokumentation von Outcomes: Sturzhäufigkeit, Ganggeschwindigkeit, Chair‑Rise, Inkontinenzepisoden, Lebensqualität zur Anpassung des Programms.
Adhärenz und soziale Aspekte:
- Gruppentraining fördert Motivation, soziale Teilhabe und langfristige Bindung; niedrigschwellige Angebote (Seniorensport, Bewegungszirkel) sind wirkungsvoll.
- Einfache Heimprogramme mit klaren Alltagssignalen (z. B. 5 Kniebeugen beim Zähneputzen) verbessern die Übertragung in den Alltag.
- Technologie gezielt und sparsam einsetzen (Erinnerungs‑Apps, einfache Wearables zur Schrittzahl), immer mit Blick auf Bedienbarkeit und Datenschutz.
Messbare Ziele sollten realistisch und alltagsbezogen sein (sichere Treppensteigung, unabhängiges Aufstehen, Reduktion von Stürzen oder Harnverlustereignissen). Bei multimorbiden Patienten ist ein interdisziplinärer Ansatz unerlässlich: Hausärztin/Arzt, Physiotherapie, ggf. Geriatrie, Sozialdienst und Angehörige müssen Bedarfe, Kontraindikationen und Verläufe gemeinsam steuern. Mit dieser ganzheitlichen, graduellen und alltagsorientierten Herangehensweise lässt sich die Sturzgefahr signifikant reduzieren, Mobilität erhalten und Lebensqualität im Alter verbessern.
Sportler: leistungsorientierte Integration, sportartspezifische Progression

Bei Sportlerinnen und Sportlern muss die Beckenboden‑/Rücken‑Integration leistungsorientiert, zielgerichtet und sportartspezifisch gestaltet werden — nicht als „extra Bauchmuskelprogramm“, sondern als elementarer Teil der Leistungsentwicklung. Entscheidend ist, dass die Trainingsinhalte auf die mechanischen Anforderungen der Sportart, die zeitliche Abfolge der Saison (Periodisierung) und individuelle Befunde abgestimmt sind. Vor dem konkreten Training stehen ein kurzes Screening (Inkontinenz/Drang, Schmerzen, Voroperationen, Geburtshistorie, Atemmuster, Rumpf‑ und Hüftkontrolle) und klare sportartspezifische Ziele (z. B. maximale Kraft beim Stoßen, schnelles Richtungswechseln beim Fußball, effiziente Sprintökonomie).
Praktisch empfiehlt sich eine phasierte Progression, die vom zuverlässigen Aktivieren und Ko‑kontrahieren über Integration in mehrgelenkige Muster bis hin zu hohen Belastungs‑ und Leistungsformen führt:
- Aktivierungs‑/Regulationsphase: Atemkoordination, kurze, kontrollierte Beckenboden‑Kontraktionen in verschiedenen Körperlagen, bewusste TVA‑Ansteuerung; Fokus auf Timing (Vorbereitung vor Belastung) und entspannte Länge zwischen den Kontraktionen. Häufigkeit: 3–4× pro Woche, kurz integriert in Warm‑up oder Regenerationseinheiten.
- Integrationsphase: Einbindung in mehrgelenkige, langsame Bewegungen mit Rumpfkontrolle (z. B. Dead Bug mit Atemrhythmus, Pallof‑Press), Stand‑/Einbeinprogressionen; schrittweise Erhöhung der Amplitude und Geschwindigkeit. Ziel: automatische Mitaktivierung während funktioneller Aufgaben.
- Kraft‑/Leistungsphase: Belastungssteigerung mit externem Widerstand, komplexe Hebe‑ und Rotationsmuster, exzentrisch kontrollierte Landungen; Übergang zu schnellen, sportartspezifischen Aktionen (Sprints, Sprünge, Wurfbewegungen). Hier wird die Belastungssteuerung eng mit Technik‑ und Konditionstraining verknüpft.
- Spezifische Transferphase: Integration in Wettkampfsituationen, Ermüdungstests, plyometrische Serien und Richtungswechseln; Fokus auf Erhalt der Kontrolle unter hoher Geschwindigkeit und Ermüdung.
Sportartspezifische Beispiele zur Orientierung:
- Ausdauersport/Running: Arbeiten an stoßdämpfender Koordination, atemgesteuerter Druckregulation bei wiederholten Bodenkontakten, Stabilität einbeinig unter Ermüdung; Volumen und Lauftechniktraining koppeln.
- Kraftsport/Olympic Lifting: Gezielte Drucksteuerung (IA‑Druck) statt reiner Valsalva‑Idealisierung; kurz vor maximalen Zügen saubere Ko‑kontraktion von Zwerchfell, TVA und Beckenboden üben; Monitoring von Symptomen wie Inkontinenz oder Druckgefühl.
- Ballsport/Team: Explosive Richtungswechsel, De‑/Beschleunigung und Rotationskraft trainieren mit Fokus auf vorbereitender Aktivierung und schneller Entspannung; einseitige Belastungen (z. B. Passen, Schießen) spezifisch einbauen.
- Wurf‑/Schlagdisziplinen: Sequenzierte Rotationskette, optimierte Transferarbeit über Beckenboden in der Wind‑up/Transfer‑Phase; exzentrische Kontrolle zur Vermeidung von Kompensationen.
- Turnen/Tanz: Verbindung von extremer Beweglichkeit und stabiler Kontrolle, Achtsamkeit gegenüber Übertonus (Hypertonie) des Beckenbodens bei hohen Dehnungsanforderungen.
Wichtige Umsetzungshinweise
- Timing vor Belastung: Die aktivierende Beckenboden‑Kontraktion sollte vor der eigentlichen Belastungsphase stattfinden (prä‑aktiv), nicht erst reaktiv auf Druckspitzen. Trainiere dieses Timing unter zunehmender Geschwindigkeit.
- Atem‑ und Drucksteuerung: Übe koordiniertes Zusammenspiel von Einatmung/Diaphragma und Beckenboden (z. B. tiefe Atmung, dann kurzes Anspannen vor dem Impuls). Bei maximalen Lasten kann kontrollierte Druckaufbau (ähnlich Valsalva) sinnvoll sein, aber nur in Verbindung mit sicherer Beckenboden‑Mitaktivierung und unter geeigneter Praxis.
- Belastungssteuerung und Periodisierung: Beckenboden‑Integration sollte periodisiert werden – in Aufbauphasen häufiger gezielt, in Wettkampfphasen als kurze Maintenance‑Sequenz; vor harten Belastungen keine hohen Volumina isolierter Kontraktionen mehr einplanen.
- Monitoring und Symptome: Achte auf Frühsymptome (Senkungsgefühl, Inkontinenz bei Sprüngen, Schmerzen). Treten Beschwerden auf, Reduktion der Belastung und zeitnahe interdisziplinäre Abklärung (z. B. Physiotherapie mit Beckenbodenexpertise).
- Messbarkeit: Nutze funktionelle Tests (Sprunglandungen, Einbeinstatik, Rumpfkrafttests), subjektive Fragebögen (kontinenzbezogen) und bei Bedarf instrumentelle Ergänzung (EMG, Ultraschall) zur objektiven Anpassung.
Praktische Übungsprogression (kompakt)
- Stufe 1: Ruheaktivierung + Atemkoordination in Rückenlage → 10–15 s kurze Serien, Fokus auf Nachvollziehbarkeit.
- Stufe 2: Integration in Kontrollübungen (Dead Bug, Pallof) bei langsamem Tempo → 2–3× 6–10 Wiederholungen.
- Stufe 3: Stehende, einbeinige und rotatorische Aufgaben mit moderatem Widerstand → 3× 6–12, betonte Qualität nicht Quantität.
- Stufe 4: Explosiv/plyometrisch: Drop‑Jumps, Sprintankünfte, sportartspezifische Cuttings mit Fokus auf Atem‑ und Beckenbodenkoordination unter Ermüdung → intensitätsabhängig dosieren.
Kooperation und Ausbildung Trainerinnen und Trainer sollten Grundprinzipien der Beckenbodensteuerung kennen und eng mit spezialisierter Physiotherapie zusammenarbeiten, besonders bei Symptomen. Kurzworkshops zu Cueing, Screening und Integrationsübungen erhöhen die Umsetzungssicherheit im Team. Bei Verdacht auf spezifische Pathologien (z. B. Hypertonie, größere Senkung, persistierende Inkontinenz) ist frühzeitige Überweisung unerlässlich.
Kurz: Für Athletinnen und Athleten bedeutet erfolgreiche Integration, dass Beckenboden‑ und Rückenarbeit zeitlich, inhaltlich und belastungsintensiv an die sportliche Aufgabe angepasst wird — vom geplanten Aktivieren über die automatische Mitaktivierung bis zur stabilen Leistungsfähigkeit unter Maximalbelastung.
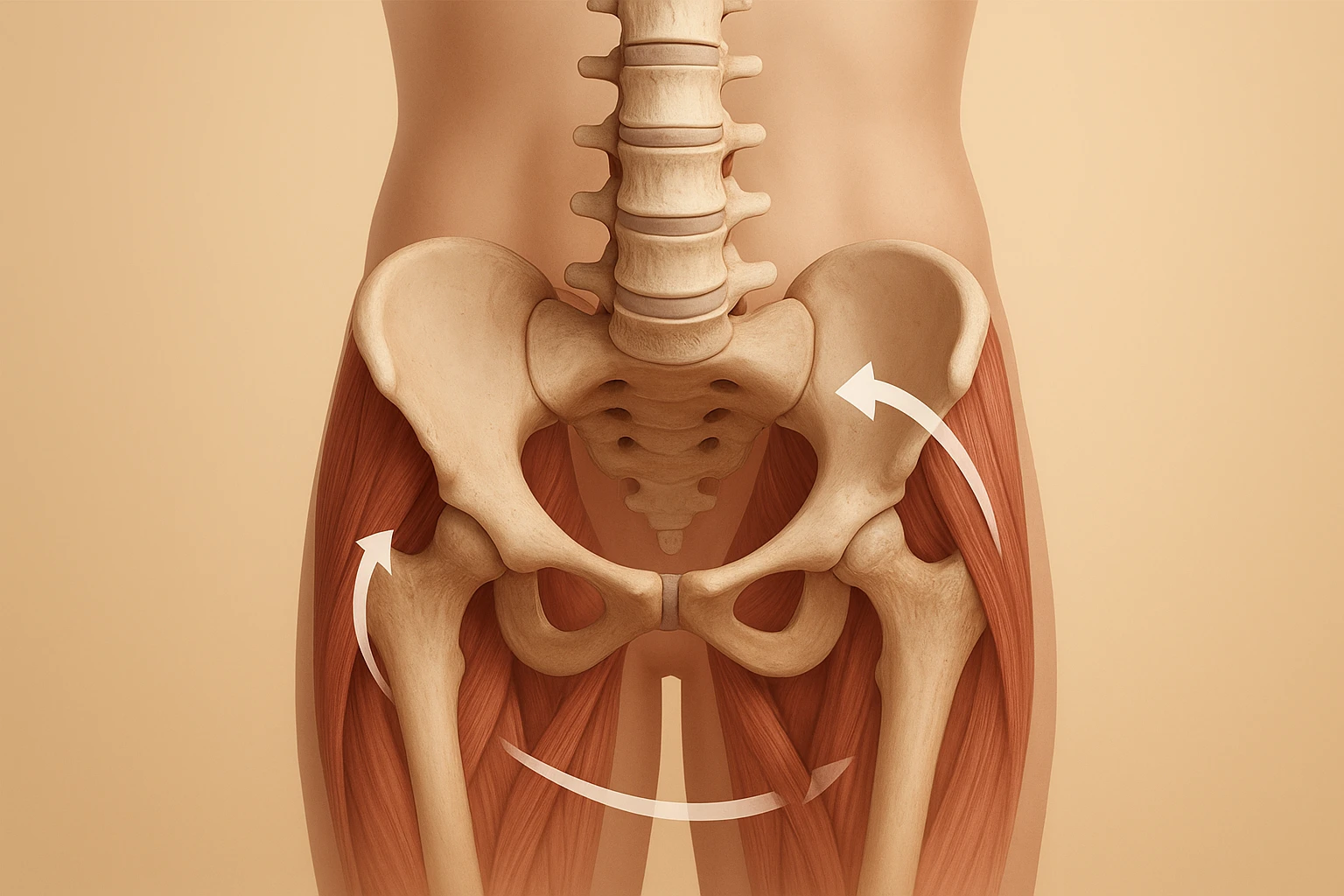
Interdisziplinäre Umsetzung in Praxis und Klinik
Zusammenarbeit: Physiotherapie, Gynäkologie/Urologie, Sportwissenschaft, Ärztinnen/Ärzte
Eine wirksame interdisziplinäre Umsetzung braucht klare Aufgabenverteilung, gemeinsame Ziele und einfache Kommunikationswege. In der Regel bilden PhysiotherapeutInnen mit Schwerpunkt Beckenboden/Wirbelsäule, GynäkologInnen/UrologInnen, Haus‑ und FachärztInnen sowie SportwissenschaftlerInnen das Kernteam: PhysiotherapeutInnen führen die funktionelle Befundung und das individualisierte Übungs‑ und Rehabilitationsprogramm durch, GynäkologInnen/UrologInnen klären organische/medikamentöse bzw. operative Fragestellungen ab und steuern medizinische Abklärungen, Ärztinnen/Ärzte übernehmen Diagnostik, Risikoeinschätzung und Koordination bei Komorbiditäten, SportwissenschaftlerInnen bzw. TrainerInnen bringen Leistungsdiagnostik, Belastungssteuerung und sportartspezifische Progression ein. Daneben sind Pflegekräfte, Hebammen, ErnährungsberaterInnen und PsychologInnen bei Bedarf einzubeziehen.
Praktisch bedeutet das: gemeinsame Befundstandards und Outcome‑Metriken (z. B. funktionelle Tests, Schmerz‑ und Inkontinenzskalen, Belastungsprotokolle) sowie strukturierte Überleitungsberichte, damit Informationen nicht verloren gehen. Kurzbefunde, Zielvereinbarungen und Therapiepläne sollten patientenorientiert und für alle Beteiligten verständlich dokumentiert sein. Elektronische Patientenakten, sichere Messaging‑Plattformen oder einfache standardisierte Formulare erleichtern raschen Austausch und Nachverfolgung von Fortschritten.
Regelmäßige Fallkonferenzen (z. B. wöchentlich oder zweiwöchentlich, je nach Fallzahl) stärken die interprofessionelle Abstimmung: prioritär bei komplexen Fällen wie postoperativer Rehabilitation, persistierenden Schmerzen oder multifaktoriellen Inkontinenzen. In diesen Runden werden Befunde, Differenzialdiagnosen, gemeinsame Therapieziele und Zuständigkeiten festgelegt sowie Kriterien für Weiterverweisung oder operative Intervention definiert. Klare „Red‑Flag“-Kriterien (z. B. akute neurologische Ausfälle, unerklärliche Blutungen, akute Harnretention, rasch progrediente Symptome) müssen allen Partnern bekannt sein, damit zeitnah medizinisch abgeklärt werden kann.
Patientenschulung und gemeinsame Gesundheitskompetenzförderung sind elementar: abgestimmte Informationsmaterialien, gemeinsame Gruppenkurse (z. B. Rückbildungs‑ und Beckenbodenprogramme) und klare Anleitungen für den Alltag verbessern Adhärenz und Selbstmanagement. TrainerInnen und SportwissenschafterInnen sollten in die Vermittlung von alltagsrelevanten Transferaufgaben und sportartspezifischen Anpassungen eingebunden werden, während TherapeutInnen und ÄrztInnen die sicherheitsrelevanten Grenzen definieren.
Langfristig sinnvoll sind gemeinsame Fortbildungen und Curricula, um Kenntnislücken zwischen Berufsgruppen zu schließen (z. B. Basics der beckenbodenbezogenen Diagnostik für TrainerInnen; Prinzipien der funktionellen Belastungssteuerung für ÄrztInnen). Qualitätssicherung erfolgt über dokumentierte Outcomes, regelmäßige Audit‑Meetings und, wo möglich, gemeinsame Forschungsprojekte zur Evaluation von Versorgungswegen. Schließlich sollten organisatorische Rahmenbedingungen – klare Überweisungswege, Abrechnungsvereinbarungen und telemedizinische Optionen – so gestaltet werden, dass interdisziplinäre Zusammenarbeit für PatientInnen einfach und erreichbar bleibt.
Rolle von Trainern, TherapeutInnen und Patientenschulung
Trainerinnen/Trainer, Therapeutinnen/Therapeuten und Patientenschulung bilden zusammen das operative Rückgrat eines integrierten Beckenboden‑/Rücken‑Ansatzes. Ihre Rollen sind komplementär und müssen klar abgegrenzt, aber eng vernetzt sein, damit Assessment, Intervention und Alltagstransfer wirksam und sicher erfolgen.
Trainerinnen/Trainer bringen Expertise in Bewegungslehre, Kraft‑ und Belastungsprogression sowie sport‑/alltagsbezogenem Transfer ein. Sie sind erste Ansprechpartner für allgemeine Prävention, funktionelles Krafttraining und Integration in Trainingspläne. Wichtig ist, dass sie grundlegende Red‑flags kennen (z. B. neu aufgetretene Inkontinenz, starke Schmerzverläufe, Verdacht auf Prolaps, postoperative Einschränkungen) und dann zeitnah an medizinisch‑therapeutische Fachkräfte überweisen. Trainer dürfen keine inneren Untersuchungen durchführen und sollten ihre Anleitung an die von Therapeutinnen/therapeuten vorgegebenen Restriktionen anpassen.
Therapeutinnen/Therapeuten (Physiotherapie mit Spezialisierung Beckenboden, Gynäkologinnen/Gynäkologen, Urologinnen/Urologen, Schmerztherapeutinnen u.ä.) übernehmen differenziertes Assessment, diagnostische Abklärung, gezielte manualtherapeutische und körpertherapeutische Interventionen sowie die klinische Steuerung der Rehabilitation. Sie legen individuelle Therapieziele, sichere Belastungsgrenzen und spezfische Aktivierungsstrategien (z. B. Atem‑/Beckenboden‑Koordination, neuromuskuläres Training) fest und geben evidence‑basierte Empfehlungen für den weiteren Trainingsaufbau.
Patientenschulung ist die Brücke: sie vermittelt Wissen, reduziert Tabus, fördert Selbstmanagement und Adhärenz. Effektive Schulung umfasst:
- einfache, verständliche Erklärungen zu Funktion (Beckenboden, Atmung, Drucksteuerung) und dem Warum der Übungen,
- praktische Demonstrationen, Videos und schriftliche Materialien zur Erinnerung,
- Teach‑back‑Methoden, damit Patientinnen/Patienten die Technik sicher reproduzieren können,
- Alltagstipps (Heben, Sitzen, Toilettenverhalten, sportartspezifische Hinweise) statt nur isolierter Übungsreihen,
- realistische Zeit‑ und Erwartungsrahmen sowie Hinweise zu Warnzeichen, wann ärztliche Abklärung nötig ist.
Für die interprofessionelle Zusammenarbeit empfehlenswert sind verbindliche Abläufe: standardisierte Übergabeformulare (Befund, Zielsetzung, Einschränkungen), kurze gemeinsame Fallbesprechungen, klar definierte Kontaktpersonen und dokumentierte Fortschrittsberichte. Digitale Tools (geschützte Messaging‑Plattformen, Shared‑Care‑Apps, Übungsvideos) können Kommunikation und Adhärenz unterstützen, ersetzen aber nicht die fachliche Abstimmung.
Qualitätssicherung und Sicherheit verlangen regelmäßige Weiterbildung (Grundwissen Beckenboden für Trainer; Training in Kommunikation und Motivational Interviewing für alle), Datenschutz‑ und Consent‑Regeln (bei Untersuchungen/Touch), sowie klare Grenzen der Kompetenzen: interne Untersuchungen und medizinische Diagnosen bleiben Fachpersonen vorbehalten.
Praktische Kurz‑Checkliste für die Zusammenarbeit:
- klare Aufgabenverteilung und Kontaktwege schriftlich festhalten,
- gemeinsame, SMARTe Therapie‑/Trainingsziele formulieren,
- standardisiertes Übergabeprotokoll nutzen,
- patientenfreundliche Schulmaterialien bereitstellen und Teach‑back anwenden,
- regelmäßige kurze interprofessionelle Fallbesprechungen einplanen,
- Fortbildungen zur Beckenboden‑Thematik für alle Berufsgruppen organisieren.
Struktur standardisierter Programme und patientenorientierter Ziele
Programme sollten nach einem klaren, reproduzierbaren Ablauf aufgebaut sein, gleichzeitig aber Raum für individuelle Anpassung und patientenzentrierte Ziele lassen. Eine sinnvolle Struktur enthält die folgenden Bausteine, die interdisziplinär abgestimmt und dokumentiert werden:
- Standardisierte Eingangsdokumentation: Anamnese, relevante Befunde, Risikofaktoren, aktuelle Symptome und Patientenprioritäten; Basismessungen (Schmerzskala, funktionelle Tests, Beckenboden‑/Rumpf‑Kontrolle, ggf. instrumentelle Messdaten).
- Gemeinsame Zielformulierung: SMARTe Ziele (spezifisch, messbar, akzeptiert, realistisch, terminiert) werden gemeinsam mit der Patientin/dem Patienten festgelegt — medizinische, funktionelle und alltagsrelevante Prioritäten (z. B. schmerzfreies Heben, Kontinenz beim Joggen, Treppensteigen ohne Unsicherheit).
- Phasenorientiertes Programm mit definierten Inhalten und Übergabekriterien: Aktivierungs-/Sensibilisierungsphase (Atem, Haltung, Ansteuerung), Integrationsphase (funktionelle Muster, Koordination), Aufbauphase (Kraft/Leistung) und Transfer-/Erhaltungsphase (Alltag, Sport) — mit klaren Kriterien für Progression oder Rückstufung.
- Modulaufbau für Individualisierung: Standardmodule (z. B. Atem‑/Beckenboden‑Training, Rumpfstabilität, Mobilität, sensomotorisches Training) lassen sich je nach Befund kombinieren; jedes Modul hat Lernziele, Übungsrepertoire, Dosierungsempfehlungen und typische Zeitfenster.
- Interdisziplinäre Schnittstellen: Regelmäßige Kurzbesprechungen (z. B. wöchentlich oder nach definierten Meilensteinen) zwischen TherapeutInnen, ÄrztInnen und ggf. GynäkologInnen/UrologInnen zur Abstimmung von Diagnostik, Medikation, Referrals und Anpassungen des Plans. Schriftliche Übergaben und gemeinsame Dokumentation (z. B. strukturierte Berichte oder elektronische Patientendokumentation) sichern Kontinuität.
- Messbare Outcome‑Parameter und Monitoring: Auswahl weniger, aber aussagekräftiger Indikatoren (Patient‑Reported Outcomes, Funktionstests, objektive Messungen wo sinnvoll) sowie Zeitpunkte für Re‑Assessments (z. B. nach 4–6 Wochen, 12 Wochen, 6 Monaten) zur Bewertung von Fortschritt und Anpassung des Programms.
- Patientenedukation und Selbstmanagement: Standardisierte Aufklärungsbausteine (Ziele, Sicherheitsaspekte, Alltagsstrategien) und Materialien für zu Hause; klare Vorgaben zur Übungsfrequenz und Rückmeldekultur.
- Qualitäts‑ und Sicherheitsmechanismen: klare Kontraindikationen, Alarmkriterien für Weiterleitung, Dokumentation von Nebenwirkungen, sowie Fortbildungsanforderungen für involvierte Fachkräfte.
- Entlassungs‑ und Nachsorgeplanung: definierte Kriterien für Programmabschluss, Empfehlungen für langfristige Erhaltungsübungen, und Wiedervorstellungstermine oder Übergabe an niedergelassene TherapeutInnen/Trainingsangebote.
Ein solches standardisiertes, aber modular aufgebautes Programm ermöglicht reproduzierbare Qualität, erleichtert interprofessionelle Kommunikation und stellt sicher, dass die Therapie immer an den individuellen Zielen der Patientin/des Patienten ausgerichtet bleibt.
Technologie, Digitalisierung und Innovationen
Wearables und Apps zur Haltungs‑/Bewegungsanalyse und Adhärenzsteigerung
Wearables und Apps können das integrierte Beckenboden‑ und Rückentraining erheblich unterstützen, indem sie objektive Messgrößen liefern, Echtzeit‑Feedback geben und die Adhärenz der Klientinnen und Klienten steigern. Gerade für das Zusammenspiel von Atmung, intraabdominellem Druck und Rumpfsteuerung bieten tragbare Sensoren die Möglichkeit, Bewegungs‑ und Haltungsdaten im Alltag zu erfassen und damit Transfer‑Effekte jenseits der Trainingshalle messbar zu machen.
Technisch kommen verschiedene Sensoren zum Einsatz: Inertialsensoren (IMUs) messen Neigung, Rotation und Beschleunigung von Rumpf und Becken; Druckgurte / Atemsensoren erfassen Atemrhythmus und intraabdominelle Druckveränderungen; sEMG‑Patches können oberflächliche Muskelaktivität (z. B. an der tiefen Bauchmuskulatur oder großen Rückenanteilen) anzeigen; smarte Textilien liefern Haltungsinformationen; und Smartphone‑Kameras mit KI‑gestützter Bildanalyse erlauben Bewegungs‑ und Mustererkennung. Für die Beurteilung des eigentlichen Beckenboden‑Tonus bleiben Ultraschall oder intravaginale Sensorik in vielen Fällen aussagekräftiger; hierfür gibt es spezialisierte Biofeedback‑Systeme, die meist in die klinische/Fachpraxisumgebung gehören.
Praktischer Nutzen entsteht durch verschiedene Feedback‑Modi: visuelle Rückmeldung (Kurven, Balken, Live‑Video), akustische Signale (Puls, Atemton) und haptische Hinweise (Vibration) können die korrekte zeitliche Koordination von Atmung und Beckenbodenaktivierung fördern. Apps können zudem Trainingspläne individualisieren, Fortschritte visualisieren, Erinnerungen und Gamification‑Elemente bereitstellen und so die Compliance deutlich verbessern — besonders bei postpartalen Patientinnen, chronischen Rückenschmerzpatienten oder älteren Menschen, die von regelmäßiger, aber kuratierter Übung profitieren.
Wichtig ist die Validität und klinische Einordnung der Daten: Nur mit validierten Algorithmen und sinnvoll definierten Messgrößen lassen sich belastbare Rückschlüsse auf Funktion und Verbesserung ziehen. Sensorplatzierung, Kalibrierung, Signalverarbeitung und Algorithmen (z. B. für die Erkennung von Pelvic‑Tilt vs. Rumpfanteil) beeinflussen Messergebnisse stark; Fehlinterpretationen sind möglich und können zu falschen Trainingsreizen führen. Auch Drift, Artefakte bei schnellen Bewegungen und die begrenzte Aussagekraft oberflächlicher Messungen für tiefe Strukturen sind technische Grenzen, die bedacht werden müssen.
Regulatorische und datenschutzrechtliche Aspekte sind in Europa (und somit in Österreich) zentral: Medizinisch eingesetzte Geräte sollten CE‑konform sein, Nutzerdaten datensparsam und nach DSGVO‑Konzepten verarbeitet werden (lokale Verarbeitung oder Pseudonymisierung, klare Einwilligung, transparente Speicherfristen). Klinische Praxen sollten vor der Einbindung von Apps/Wearables prüfen, wie Daten exportiert, in Patientenakten integriert und von TherapeutInnen interpretiert werden können.
Für die Praxis empfiehlt sich ein hybrider Einsatz: initiale Befundung und Einweisung unter Aufsicht (inkl. Überprüfung der Sensorplatzierung und Baseline‑Kalibrierung), begleitende App‑Sessions mit kurzen, zielgerichteten Übungen, sowie regelmäßige Review‑Termine, in denen Messdaten gemeinsam mit der Patientin/dem Patienten interpretiert und das Training angepasst werden. Multimodales Feedback (z. B. Atem‑ und Beckenboden‑Kopplung sichtbar machen) fördert das motorische Lernen besser als isolierte Zahlen. Bei besonderen Fragestellungen (z. B. Inkontinenzgrad, Organprolaps, postoperativer Zustand) sollte die Wahl des Systems in interdisziplinärer Absprache erfolgen.
Schließlich ist die Evidenzlage heterogen: Es gibt vielversprechende Studien zu Adhärenzsteigerung und kurzfristigen Verbesserungen durch Biofeedback‑Unterstützung, die Langzeiteffekte und die Kosten‑Nutzen‑Relation sind aber noch nicht für alle Technologien abschließend geklärt. Forschung und Implementationsprojekte sollten daher Validierung, Akzeptanz, Datenschutzkonzepte und Integration in bestehende Versorgungswege gleichermaßen adressieren, damit Wearables und Apps als sinnvolle Bausteine in ein ganzheitliches, alltagsnahes Training eingebettet werden können.
Biofeedback‑Systeme (EMG, Ultraschall) zur besseren Ansteuerung des Beckenbodens
Biofeedback‑Systeme sind kein Selbstzweck, sondern ein gezieltes Lern‑ und Messinstrument: sie machen sonst „unsichtbare“ Beckenbodenaktivität für Patientinnen/Patienten und BehandlerInnen sichtbar und verstärken motorisches Lernen, Wahrnehmung und Adhärenz. Zwei pragmatisch wichtigste Modalitäten sind EMG‑Biofeedback (elektromyographisch) und die reelle Ultraschalldarstellung (RUSI, real‑time ultrasound imaging) — beide haben komplementäre Stärken und Schwächen und ergänzen sich in der Praxis sehr gut.
EMG‑Biofeedback
- Was gemessen wird: elektrische Muskelaktivität. Technisch unterscheidet man intravaginale-/intraanale Sonden (nah an der Muskulatur) und oberflächliche/perineale Elektroden. Geräte zeigen in Echtzeit Amplitude, Aktivierungszeitpunkt, Takt/Endurance und erlauben visuelle/auditive Rückmeldung oder Schwellen‑/Spiel‑basierte Trainingsmodi.
- Vorteile: objektive, quantifizierbare Trainingsparameter; gut geeignet für Wiederholungs‑ und Ausdauerprogramme; viele portable, kostengünstige Systeme; gute Eignung zur Verlaufskontrolle.
- Grenzen: Signalartefakte (Kreuzaktivität benachbarter Muskulatur), Abhängigkeit von Sondenlage und Hautwiderstand, keine direkte Messung von Kraft/Hub, invasivere Sonden können unangenehm sein. Validität und Normwerte variieren zwischen Geräten – standardisierte Protokolle nötig.
- Praktischer Einsatz: EMG eignet sich besonders zur dosierbaren Progression (z. B. Zielamplituden, zeitliche Vorgaben, Intervallketten) und zur telemetrischen Überwachung bei Heimübungen unter fachlicher Anleitung.
Ultraschall (RUSI)
- Was gezeigt wird: reale Verschiebung/Orientierung und Funktion des Levator‑Ani‑Komplexes, Bewegung der Beckenbodenplatte, sowie Koordination mit Zwerchfell und Bauchmuskulatur (transabdominal/transperineal).
- Vorteile: nicht‑invasiv, intuitive visuelle Rückmeldung (Patientin sieht eigenen Beckenbodenhub), sehr hilfreich zur initialen Instruktion korrekter Kontraktion und zur Klärung, ob es sich um Anspannung oder Kompensation (z. B. Pressen statt Anheben) handelt. Gut für postpartale Erstversorgung oder bei Unsicherheit hinsichtlich korrekter Ansteuerung.
- Grenzen: abhängig von Geräteeinstellungen und Untersucherfahrung; Interpretation erfordert Schulung; weniger praktikabel für kontinuierliches Heimtraining; Kosten und Zugänglichkeit können begrenzend sein.
Kombination und klinisches Vorgehen
- Empfehlenswertes Ablaufprinzip: initiale Instruktion/Diagnostik häufig mit RUSI (korrekte Aktivierung demonstrieren und visuell bestätigen), anschließend EMG‑gestütztes Training zur Wiederholung, Dosierung und Dokumentation. Ultraschall kann parallel helfen, Atem‑ und Haltungskoordination zu schulen.
- Beispielhafte Trainingslogik: Erst Sichtbarmachung und Bewusstwerdung (RUSI) → kurze, gezielte Reize mit EMG‑Feedback (Quick‑Flicks zur Reaktionsgeschwindigkeit) → längere Halte‑Sets und Ausdauer mit EMG‑Zielen → Integration in funktionelle Aufgaben (Bücken, Heben) ohne Gerät. Progression anhand gemessener Parameter (z. B. Zunahme Haltezeit/Aktivitätsniveau, bessere Reaktionslatenz).
- Hinweise zur Sicherheit und Indikationen: Biofeedback ist nützlich bei Stress‑/Dranginkontinenz, postpartaler Rehabilitation, bei Beckenboden‑Dyskoordinationen und als Teil multimodaler LWS‑Therapie. Kontraindikationen/Prävention: akute Infektionen, starke Schmerzen oder unbekannte Prolaps‑Situationen – in solchen Fällen erst ärztliche Abklärung. Invasive Sonden nur unter Hygienerichtlinien und mit Einverständnis einsetzen.
Technik‑ und Qualitätsaspekte
- Gerätewahl: auf validierte, CE‑/MDR‑konforme Systeme achten; für Heimprogramme nur solche mit dokumentierter Wirksamkeit und sicherer Datenschutzpraxis verwenden.
- Dokumentation: standardisierte Elektroden‑/Sondenlage, Ausgangswerte und Übungsprotokolle dokumentieren, um Fortschritte transparent zu machen.
- Schulung: Bildgebung und EMG‑Interpretation sind trainingsbedürftig — Fortbildung für TherapeutInnen erhöht Reliabilität und Nutzen.
Abschließend: EMG und Ultraschall sind wertvolle, sich ergänzende Tools zur besseren Ansteuerung des Beckenbodens. Sie erhöhen Wahrnehmung, Trainingsqualität und objektivierbare Verlaufsdaten, ersetzen aber nicht die Einbettung in ein integriertes, atem‑ und bewegungsorientiertes Trainingskonzept und die fachliche Begleitung durch TherapeutInnen.
Chancen und Grenzen: Qualitätssicherung, Datenschutz, personelle Begleitung
Digitale Lösungen und Sensorik eröffnen erhebliche Chancen — von objektiver Messbarkeit über personalisierte Programme bis hin zu besserer Adhärenz und Fernbetreuung — aber sie bringen zugleich klare Grenzen und Risiken mit sich, die systematisch adressiert werden müssen. Qualitätssicherung bedeutet hier mehr als ein „funktionierendes“ Produkt: es umfasst klinische Validierung, Standardisierung von Messgrößen, Nachvollziehbarkeit der Algorithmen und kontinuierliche Evaluation im Versorgungsalltag. Nur Geräte und Apps mit belastbaren Validierungsdaten (z. B. Vergleich mit Referenzmessungen, Reliabilitäts‑ und Sensitivitätsanalysen) sollten in Therapiekonzepte übernommen werden; Messwert‑Schwankungen durch Montage, Hautkontakt, Körperfett oder Bewegungsartefakte müssen in der Interpretation berücksichtigt werden. Transparenz über Messgenauigkeit, bisherige Studienlage und bekannte Limitationen gehört zur Pflichtinformation für Anwenderinnen, Anwender und Behandlerinnen/Behandler.
Datenschutz und rechtliche Rahmenbedingungen sind nicht optional. Anwendungen, die Gesundheitsdaten erheben oder therapeutische Empfehlungen geben, fallen regelmäßig unter die Datenschutzgrundverordnung (DSGVO) und — je nach Zweck — unter die Medizinprodukteverordnung (MDR)/CE‑Klassifizierung. Betreiber müssen Verantwortlichkeiten (Datenverantwortliche, Auftragsverarbeiter) klären, Einwilligungen dokumentieren, datenschutzrechtliche Folgenabschätzungen (DPIA) durchführen, Datenminimierung und Pseudonymisierung umsetzen sowie sichere Übertragungs‑ und Speichermechanismen (Ende‑zu‑End‑Verschlüsselung, Zugriffsrechte, Auditlogs) garantieren. Cloud‑Lösungen erfordern klare Angaben zur Datenlokation und zu Dienstleistern; für sensible Körper- und Gesundheitsdaten ist die Balance zwischen Nutzwert (Cloud‑Analytik, KI‑Modelle) und Schutzbedarf sorgfältig zu prüfen.
Personelle Begleitung ist entscheidend, sonst drohen Fehlnutzung, Über‑ oder Unterversorgung und Vertrauensverlust. Digitale Tools sollten stets „clinician‑in‑the‑loop“ bleiben: initiale Befundaufnahme, Interpretation der Sensordaten, Therapieanpassungen und Sicherheits‑/Alarmkriterien müssen durch qualifiziertes Personal erfolgen (Physiotherapeutinnen, spezialisierte Trainerinnen, Ärzt*innen). Das erfordert Schulungen für Anwenderinnen/Anwender und Therapeutinnen/Therapeuten zu Funktionsweise, Fehlquellen, klinischer Bedeutung der Messwerte sowie zur technischen Bedienung. Blended‑Care‑Modelle — Kombination aus Präsenzterminen und digitaler Nachbetreuung — haben sich bewährt, weil sie Techniknutzen mit persönlicher Anleitung und Motivationscoaching verbinden.
Praktische Maßnahmen zur Minimierung von Chancen‑Risiken‑Lücken:
- Auswahl zertifizierter Produkte mit publizierter Evidenz und klaren Nutzerhinweisen.
- Implementierung lokaler SOPs: Messprotokolle, Kalibrierzyklen, Grenzwerte für Alarmmeldungen und Eskalationspfade.
- Datenschutz‑Safeguards: DPIA, transparente Einwilligungen, Datenminimierung, verschlüsselte Übertragung und rollenbasierte Zugriffe.
- Fortbildungskonzepte für das gesamte Team (Interpretation, Kommunikation von Unsicherheiten, technische Fehlerbehebung).
- Pilotphasen mit Outcome‑Monitoring (Adhärenz, Funktionsergebnisse, Patientenzufriedenheit) bevor Skalierung.
- Berücksichtigung von Zugänglichkeit und Digital‑Literacy, um Ungleichheiten nicht zu vergrößern.
Kurz: Technologie kann die Umsetzung integrierter Beckenboden‑/Rücken‑Konzepte deutlich verbessern — wenn sie validiert, datenschutzkonform und eingebettet in professionelle, interdisziplinäre Betreuungsprozesse eingesetzt wird. Ohne diese Begleitung bleiben Risiken wie Fehlinterpretation, Datenschutzverletzungen und ungleiche Verfügbarkeit bestehen.
Implementierung in Prävention und Gesundheitswesen
Arbeitsplatzprogramme und primäre Prävention: Reduktion von Belastungsfolgen
Arbeitsplatzprogramme sollten Beckenboden- und Rückenbelastungen nicht als rein klinisches Problem, sondern als Teil betrieblicher Gesundheitsförderung adressieren. Ziel ist primäre Prävention: Belastungsfolgen reduzieren, bevor Beschwerden chronisch werden. Praktisch bedeutet das eine Kombination aus organisationalen Maßnahmen (Ergonomie, Arbeitsorganisation), Bildungsangeboten und niedrigschwelligen Bewegungsangeboten, die gezielt Atem‑, Haltungs‑ und Kernstabilitätsprinzipien vermitteln und in den Arbeitsalltag integrierbar sind.
Wesentliche Bausteine eines wirksamen Programms:
- Bedarfsanalyse: Erfassung von Tätigkeiten mit hohem Belastungsrisiko, häufigen Beschwerdebildern (LWS‑Schmerzen, Harninkontinenz, Druckgefühl) und arbeitsorganisatorischen Barrieren. Beteiligung von Mitarbeitenden, Betriebsärztinnen und Gesundheitsexpertinnen sichert Praxisrelevanz.
- Ergonomische Interventionen: Arbeitsplatzanpassungen (Sitz/Steh‑Optionen, Hebe‑ und Tragehilfen, optimierte Arbeitsabläufe) reduzieren wiederholte Lasten und minimieren Kompensationsmuster, die Beckenboden und Rücken belasten.
- Kurzunterweisungen und Sensibilisierung: Kurze, regelmäßige Schulungen zu Atmung, Haltungsbewusstsein und sicheren Hebetechniken — auch digital als Micro‑Learning — senken Tabus und erhöhen die Akzeptanz, speziell für Themen rund um den Beckenboden.
- Bewegungs‑ und Übungsangebote mit Low‑Barrier‑Charakter: 10–15 Minuten tägliche Micro‑Breaks mit Atem‑ und Aktivierungsübungen, wöchentliche geführte Sessions (30–45 Minuten) für integrierte Übungen (z. B. Atem‑koordiniertes Core‑Training, funktionelle Hebe‑ und Rotationsübungen).
- Personalisierte Wege: Screening‑Fragebögen für Risikogruppen (z. B. Schwangere/Postpartale, Mitarbeitende mit chronischen Rückenschmerzen) und strukturierte Weiterleitung an Physiotherapie, Gynäkologie/Urologie oder arbeitsmedizinische Betreuung.
- Führungskräfte‑ und Kollegenschulung: Führungskräfte befähigen, gesundheitsfördernde Pausen zu ermöglichen und Rückkehr nach Mutterschaft oder Rekonvaleszenz zu begleiten; Peer‑Champions fördern Nachhaltigkeit.
- Datenschutz und Freiwilligkeit: Angebote freiwillig, anonymisierbare Evaluationen und klare Kommunikation zu Schutz sensibler Gesundheitsdaten, um Teilnahmebarrieren zu senken.
Umsetzung in Stufen und Evaluationskriterien:
- Pilotphase (3–6 Monate): kleine Abteilung, kombinierte Maßnahmen testen; Evaluation mit Basiskennzahlen (Teilnahmequote, Zufriedenheit, Schmerz‑/Beschwerde‑Scores, kurze funktionelle Tests).
- Skalierung: Anpassung nach Pilotfeedback, schrittweise Ausweitung, Schulung interner Trainer*innen.
- Langfristige Evaluation: KPI‑Set z. B. krankheitsbedingte Fehlzeiten, Arbeitsunfähigkeitsdauer, Selbstauskunft zu Rückenbeschwerden und Inkontinenzepisoden, Leistungsfähigkeit bei arbeitsrelevanten Tasks, Mitarbeiterzufriedenheit. Ökonomische Kennzahlen (ROI) lassen sich durch Reduktion von Ausfalltagen und durch Produktivitätssteigerung beziffern.
Besondere Berücksichtigungen:
- Geschlechtersensible Ansprache und Angebote für Schwangere/postpartal: Rücksicht auf Zeitschienen (z. B. Frühphase nach Geburt), abgestufte Belastungsprogression und enge Abstimmung mit betreuenden medizinischen Fachpersonen.
- Anpassung an Berufsgruppen: körperlich belastende Tätigkeiten benötigen andere ergonomische Hilfen und progressive Kraft‑/Techniktrainings als sitzende Bürojobs, wo Fokus auf Haltungswechseln, Mobilität und Atemsteuerung liegen sollte.
- Niedrigschwellige digitale Unterstützung: Apps oder kurze Videoanleitungen zur Übungsdurchführung, Erinnerungsfunktionen und teletherapeutische Rückkopplung können Adhärenz erhöhen — begleitet von persönlicher Anleitung, um Qualität zu sichern.
Erfolg ist wahrscheinlicher, wenn Programme in bestehende betriebliche Gesundheitsmanagement‑Strukturen eingebettet werden, interprofessionell geplant sind und messbare Ziele setzen. Solche integrierten Präventionsmaßnahmen reduzieren nicht nur individuelle Belastungsfolgen für Beckenboden und Rücken, sondern stärken auch Produktivität und Arbeitsfähigkeit auf lange Sicht.
Kosten‑Nutzen‑Aspekte und Skalierbarkeit integrierter Angebote
Kosten‑Nutzen‑Betrachtung und Skalierbarkeit integrierter Angebote müssen sowohl aus Gesundheits‑ als auch aus Systemperspektive gedacht werden. Ökonomisch sinnvoll sind Programme, die neben direkten klinischen Effekten (Schmerzminderung, geringere Inkontinenzrate, verbesserte Funktion) auch indirekte Einsparungen erzielen: weniger Arzt‑ und Bildgebungskontakte, geringere Medikationseinnahme, weniger Arbeitsausfall und vermiedene Folgeeingriffe. Entscheidend ist, diese Einsparungen systematisch zu messen und gegenüber den programminduzierten Kosten (Personalkosten, Aus‑ und Weiterbildung, Infrastruktur, Digitaltools) zu stellen.
Pragmatisch empfiehlt sich ein stufenweiser Implementierungsplan mit klaren Messgrößen (Kosten pro Teilnehmendem, Einsparung pro vermiedener Krankheitseinheit, QALY/Patient‑reported‑Outcome‑Verbesserung, Reduktion an Fehlzeiten, Adhärenzraten). Ein einfacher ROI‑Indikator lässt sich berechnen als (direkte und indirekte Einsparungen − Programmkosten) / Programmkosten; ergänzt durch Qualitätsindikatoren wie Funktionstests und PROMs. Solche Metriken ermöglichen Vergleiche zwischen verschiedenen Lieferformen (Einzeltherapie vs. Gruppenkurs vs. Blended‑Care).
Skalierbarkeit verlangt modulare, standardisierbare Inhalte kombiniert mit flexiblen Lieferwegen. Kernprinzipien:
- Standardisierte Kernmodule (Assessment, Aktivierung, Integration, Progression) als Mindeststandard für Qualitätssicherung.
- Train‑the‑Trainer‑Konzepte zur schnellen Kapazitätsaufbau: qualifizierte MultiplikatorInnen in Physio‑, Sport‑ und Präventionsteams.
- Blended‑Care: Präsenzgruppen für Hands‑on‑Elemente und digitale Module (Übungsvideos, Feedback‑Apps, Terminverwaltung) zur Effizienzsteigerung und besseren Reichweite.
- Staffelung/Stepped‑Care: niedrigschwelliges Selbstmanagement → betreutes Gruppentraining → individualisierte Therapie für komplexe Fälle. So werden Ressourcen zielgerichtet eingesetzt.
Finanzierungsmodelle, die Skalierung erleichtern, sind vielfältig: Integration in bestehende Präventionsprogramme, Kostenerstattung durch Krankenkassen/Sozialversicherung, Arbeitgeberfinanzierung (BGM), öffentliche Fördermittel für Pilotphasen sowie Mischmodelle mit Gebührenteil für Teilnehmende. Frühzeitige Einbindung von Kostenträgern erhöht die Chance auf dauerhafte Erstattung — dafür sind belastbare Wirtschaftlichkeitsdaten aus Pilotprojekten nötig.
Herausforderungen und Gegenmaßnahmen:
- Hohe Anfangsinvestitionen: durch Pilotierung in definierten Regionen/Branchen minimieren; sukzessive Ausweitung nach Evaluation.
- Heterogene Qualifikation der Anbieter: verbindliche Curricula, Zertifizierung und regelmäßige Auditierung sichern Qualität.
- Digitale Barrieren und Datenschutz: datenschutzkonforme Systeme, einfache UX und Angebote für Low‑Tech‑NutzerInnen.
- Zugangsungleichheit: subventionierte Plätze, Angebote in mehreren Sprachen, niedrigschwellige Community‑Standorte.
Operationalisierungsschritte für Verantwortliche:
- Pilotphase (6–12 Monate) mit klar definierten Endpunkten und ökonomischer Begleitung.
- Entwicklung eines modularen Manuals + e‑Learning für TrainerInnen.
- Aufbau eines Datenerfassungs‑ und Reporting‑systems (Kostendaten, PROMs, Nutzung, Arbeitsausfall).
- Verhandlungen mit Kostenträgern über Erstattungsmodelle auf Basis der Pilotdaten.
- Roll‑out in gestaffelter Form: regionale Cluster, Workplace‑Partnerships, digitale Skalierung.
Kurz: integrierte Beckenboden‑/Rückenprogramme sind skalierbar, wenn sie modular, datengetrieben und finanziell durchdacht umgesetzt werden. Investitionen amortisieren sich über vermiedene Folgekosten und gesteigerte Funktionsfähigkeit — Voraussetzung dafür sind belastbare Evaluationen, vernetzte Finanzierung und systematische Qualifizierung der Leistungserbringer.
Empfehlungen für Aus‑ und Weiterbildung von Fachkräften
Aus- und Weiterbildung muss darauf zielen, Fachkräfte zu befähigen, Beckenboden‑ und Rückenfunktion nicht isoliert, sondern vernetzt, kontextbezogen und patientenorientiert zu beurteilen und zu behandeln. Empfohlen wird ein gestuftes, kompetenzorientiertes Curriculum, das Theorie, praktische Fertigkeiten und interprofessionelle Zusammenarbeit verbindet:
- Kerninhalte (Lehrmodule): anatomisch‑funktionelle Grundlagen (inkl. Faszien, Atem‑ und Druckregulation), neuromuskuläre Kontrolle und Sensomotorik, klinische Diagnostik und Differentialdiagnose, evidenzbasierte Trainingsprinzipien für integrierte Programme, Anpassung an Lebensphasen und Pathologien, Verhaltens‑ und Schmerzwissenschaften, Kommunikation zu sensiblen Themen, Datenschutz und Ethik bei digitalen Hilfsmitteln.
- Praktische Fertigkeiten: strukturierte Anamnese, funktionelle Tests, palpatorische Befunde, klinischer Einsatz von Biofeedback/Ultraschall, Übungsprogression und -modifikation, Instruktionstechniken für Alltagstransfer. Vermittelt werden sollten Hands‑on‑Workshops, Peer‑Teaching, Video‑Feedback und Supervision im klinischen Setting.
- Lehrformate und Methodik: Blended Learning (e‑Learning für Theorie + Präsenz für praktische Fertigkeiten), Fallbasiertes Lernen, interprofessionelle Workshops (z. B. Physio, Gynäkologie, Sportwissenschaft, Mediziner), Simulationen und betreute Patientenfälle sowie regelmäßige Fallkonferenzen zur Transfer‑Sicherung.
- Umfang und Stufung: Basisausbildung in der Grundqualifikation (z. B. Bachelor/Erstausbildung) mit Einbindung integrativer Inhalte; weiterführende Aufbaukurse für klinische Spezialisten (zertifizierte Fortbildungen mit klaren Praxisstunden, z. B. modular 20–60 Stunden Präsenz plus 20–40 Stunden betreute Praxis — Orientierungswerte, je nach Berufsgruppe). Für hohe klinische Expertise sind zusätzlich Mentorate und dokumentierte Patientenkontakte (z. B. Portfolios) sinnvoll.
- Qualitäts‑ und Prüfungsstandards: kompetenzbasierte Abschlüsse (z. B. OSCE, Praxisportfolio, Outcome‑Monitoring), regelmäßige Rezertifizierung durch Fortbildungsnachweise und Auditierung von Patientenoutcomes. Lehrpläne sollten in Abstimmung mit berufsständischen Kammern und Fachgesellschaften entwickelt und anerkannt werden.
- Interprofessionelle Vernetzung: verpflichtende Module zur Teamarbeit, gemeinsame Fallbearbeitung und klare Übergabestandards zwischen Praxisfeldern (z. B. Überweisungs‑/Rückmeldeprozesse), um sektorenübergreifende Kontinuität zu gewährleisten.
- Digitalisierung und Forschungskompetenz: Schulung im Einsatz von Wearables, Apps und Tele‑Rehabilitation (inkl. Datenschutz), sowie Grundkenntnisse in Evidenzbewertung, Implementation Science und Outcome‑Messung, damit Neuerungen kritisch und wirksam implementiert werden können.
- Kommunikations‑ und Patientenkompetenz: Training zu Gesprächsführung bei tabubehafteten Themen, kultursensiblem Umgang, Einbindung von Shared Decision‑Making und trauma‑informed care.
- Transfer in die Praxis: Entwicklung leicht adaptierbarer Toolkits (Checklisten, standardisierte Assessments, Übungsbibliotheken) und Angebote für niedrigschwellige Weiterbildung am Arbeitsplatz (Inhouse‑Schulungen, Kurzkurse für TrainerInnen und Betriebe), um Prävention und Versorgung flächendeckend zu stärken.
Ziel ist ein nachhaltiges Weiterbildungsnetzwerk mit verbindlichen Kompetenzprofilen, das sowohl Basisversorger als auch Spezialisten für integrierte Behandlungs‑ und Präventionsangebote qualifiziert und damit die Versorgungssicherheit und den Praxisnutzen für Patientinnen und Patienten erhöht.
Barrieren und Lösungsansätze
Tabuisierung des Themas Beckenboden und mangelnde Aufklärung
Das Thema Beckenboden wird in vielen Ländern nach wie vor mit Scham, Peinlichkeit oder ausschließlich mit Sexualität und Geburtsfolge assoziiert. Diese Tabuisierung führt dazu, dass Betroffene Symptome bagatellisieren oder verschweigen, Fachkräfte frühzeitige Hinweise übersehen und präventive Angebote selten genutzt werden. Fehlende Aufklärung in Schulen, in der Schwangerenvorsorge und in der Allgemeinmedizin verstärkt falsche Mythen (z. B. „nur ältere Frauen sind betroffen“ oder „Beckenbodentraining ist immer gleich Kegel‑Übung“). Die Folge sind verzögerte Diagnosen, ineffektive Selbstbehandlungen, verminderte Therapieadhärenz und letztlich vermeidbare Einschränkungen der Lebensqualität und Leistungsfähigkeit.
Um die Tabuisierung zu durchbrechen und Wissenslücken zu schließen, sind gezielte, mehrstufige Maßnahmen nötig, die medizinische, pädagogische und gesellschaftliche Ebenen verbinden. Wichtige Ansätze sind:
-
Öffentlichkeitsarbeit und Normalisierung: breit angelegte Kampagnen (Print, Social Media, TV) mit neutraler, nicht‑sensationsheischender Sprache, die Funktion und Prävention betonen. Role‑models und Erfahrungsberichte können Hemmschwellen senken. Informationen sollten geschlechts- und altersübergreifend vermittelt werden.
-
Frühe und altersgerechte Aufklärung: Einbindung von Beckenbodenwissen in schulische Gesundheitsbildung und in Schwangerenkurse (inkl. Partner), damit Prävention und richtige Technik früh vermittelt werden.
-
Niedrigschwellige Zugänge: leicht erreichbare Angebote wie Informationsbroschüren in Hausarzt‑ und Gynäkologiepraxen, anonym nutzbare Online‑Module, Gruppenkurse in Gemeinden und Fitnessstudios sowie telefonische/online‑Hotlines. Multilinguale und kultursensible Materialien erhöhen die Reichweite.
-
Systematische Erhebung im Versorgungsalltag: standardisierte Fragen zur Blasen‑ und Darmfunktion sowie zum Beckenboden in Anamnesebögen (Hausarzt, Gynäkologie, Urologie, Geriatrie) normalisieren das Thema und erlauben frühzeitige Weitervermittlung.
-
Fortbildung für Fachkräfte und TrainerInnen: Curriculum‑gestützte Schulungen, die über reine Anatomie hinausgehen (kommunikative Fertigkeiten, Screening, Indikationsstellung für Physiotherapie). Interprofessionelle Fortbildungen fördern gemeinsame Sprache und Überweisungswege.
-
Entstigmatisierende Kommunikation: klare Formulierungen (z. B. „Kontinenz“, „Rumpfstabilität“, „Alltagsfunktionen“) statt verunsichernder oder sexualisierender Begriffe; aktivierende, empowernde Botschaften („Training verbessert Alltag und Sport“) und Betonung der Normalität von Problemen.
-
Peer‑Support und Selbsthilfe: geführte Gruppen, Online‑Foren und lokale Netzwerke ermöglichen Erfahrungsaustausch, erhöhen Motivation und reduzieren Scham.
-
Integration in Präventions- und Betriebliches Gesundheitsmanagement: Arbeitgeberinformationen, Rückenschul‑ und Präventionsprogramme sollten Beckenbodenaspekte mit abdecken, damit Aufklärung auch am Arbeitsplatz stattfindet.
-
Evaluation und Qualitätssicherung: Wirksamkeit der Maßnahmen sollte durch Nutzungs‑ und Outcome‑Messungen geprüft werden (Kenntniszuwachs, Inanspruchnahme, Symptomverbesserung), um Strategien iterativ zu verbessern.
Durch diese kombinierten Maßnahmen lässt sich die Sichtbarkeit des Beckenbodens im öffentlichen Bewusstsein und im Gesundheitswesen erhöhen, Barrieren abbauen und die Grundlage für frühzeitige, integrierte Versorgung schaffen.
Heterogene Ausbildung und sektoral getrennte Versorgung
Die Ausbildungslandschaft rund um Beckenbodenrehabilitation und Rückentraining ist fragmentiert: Hebammen, Gynäkologinnen/Gynäkologen, Urologinnen/Urologen, Physiotherapeutinnen/Physiotherapeuten, Sportwissenschaftlerinnen/Sportwissenschaftler und Fitnesstrainer arbeiten nach oft unterschiedlichem Wissensstand, Begrifflichkeiten und Kompetenzen. Das führt zu uneinheitlicher Diagnostik, widersprüchlichen Empfehlungen und lückenhaften Überweisungswegen. Sektorale Trennungen (ambulant vs. stationär, medizinisch vs. fitnessorientiert) verschärfen das Problem, weil Vergütungsmodelle, Zuständigkeiten und Dokumentationsstandards nicht auf integrierte Versorgungswege ausgerichtet sind.
Als Lösung braucht es zuerst eine klare, praxisnahe Beschreibung von Kernkompetenzen: ein nationales (oder regional abgestimmtes) Kompetenzprofil, das Mindestwissen und -fertigkeiten für die relevanten Berufsgruppen definiert (z. B. Basiskenntnisse der Beckenbodenanatomie, Atem‑/Drucksteuerung, Screening‑Algorithmen, Indikationen für Überweisung). Darauf aufbauend sollten modulare Weiterbildungen angeboten werden, die interprofessionell konzipiert sind—gemeinsame Lehrveranstaltungen, Workshops und Simulationen, in denen Teilnehmende aus unterschiedlichen Bereichen die gleiche Sprache und gemeinsame Assessments erlernen.
In der Praxis haben sich mehrere organisatorische Maßnahmen bewährt: standardisierte Screening‑ und Überweisungsbögen, gemeinsame Dokumentationsvorlagen und regelmässige interdisziplinäre Fallkonferenzen (virtuell oder lokal), um komplexe Fälle zu besprechen. Regionale Versorgungsnetzwerke oder „Clinical Pathways“ zwischen Gynäkologie/Urologie, Hausärzten und Physiotherapiezentren reduzieren Reibungsverluste und sorgen für klar definierte Verantwortlichkeiten und Zeitschienen in der Behandlung.
Ausbildungsträger und Akkreditierungsstellen sollten Anreize für interprofessionelle Curricula schaffen—z. B. Pflichtpraktika in anderen Sektoren, gemeinsame Prüfungsinhalte oder Ko‑Zertifizierungen. Für die Fortbildung sind kombinierte Zertifikate nützlich (z. B. „Integrated Pelvic & Core Care“), die sowohl medizinische als auch trainingswissenschaftliche Aspekte abdecken und als Qualitätsmerkmal gegenüber Kostenträgern und Patientinnen/Patienten kommuniziert werden können.
Wirtschaftliche und strukturelle Barrieren müssen adressiert werden: Vergütungsmodelle sollten integrierte Programme honorieren (z. B. gestaffelte Sätze für multimodale Sitzungen, Gruppentherapie mit interdisziplinärer Leitung). Telemedizinische Plattformen können sektorenübergreifende Versorgung erleichtern, indem sie fachübergreifende Rückfragen, Follow‑ups und gemeinsame Schulungsmaterialien ermöglichen—wichtig dabei sind Datenschutz und Dokumentationsstandards.
Kurzfristige, leicht umsetzbare Schritte: 1) Einführung eines einseitigen, standardisierten Screening‑Blatts in Praxen; 2) lokale interprofessionelle Fortbildungstage; 3) monatliche virtuelle Fallbesprechungen zwischen Physiotherapie und Gynäkologie. Mittelfristig: regionale Pilotprojekte für integrierte Rehabilitationsprogramme, Entwicklung eines gemeinsamen Zertifikats. Langfristig: Integration der Kernkompetenzen in Hochschul‑ und Ausbildungsordnungen sowie Anpassung von Vergütungssystemen.
Erfolg sollte messbar gemacht werden: Indikatoren können sein — Verkürzung der Zeit bis zur adäquaten Versorgung, Reduktion von Fehlüberweisungen, Patientinnen‑/Patienten‑Zufriedenheit, funktionelle Outcome‑Maße (z. B. Inkontinenz‑Symptomscore, Schmerz‑ und Aktivitätslevel), Adhärenz zu Übungen und ökonomische Kennzahlen (Kosten pro verbessertem QALY oder Rückgang krankheitsbedingter Ausfalltage). Solche Kennzahlen unterstützen die Evaluation von Pilotprojekten und helfen, Finanzierung und Skalierung zu begründen.
Insgesamt ist ein abgestuftes Vorgehen sinnvoll: gemeinsame Mindeststandards und einfache Kooperationsmechanismen jetzt etablieren, mittelfristig interprofessionelle Aus‑ und Weiterbildung ausbauen und langfristig sektorübergreifende Versorgungsmodelle institutionalisieren. Nur so lassen sich die Ausbildungsheterogenität und die sektoral getrennte Versorgung nachhaltig überwinden und eine wirkliche Integration von Beckenboden‑ und Rückentraining erreichen.
Strategien zur Überwindung: Public Health‑Kampagnen, interprofessionelle Curricula, niedrigschwellige Angebote
Um die Barrieren rund um Beckenboden‑ und Rückentraining nachhaltig zu überwinden, braucht es ein abgestimmtes Maßnahmenpaket, das Aufklärung, Aus‑/Weiterbildung, niedrigschwellige Zugangswege und Qualitätssicherung verbindet. Kernpunkte und konkrete Umsetzungsschritte sind:
-
Öffentlichkeitsarbeit und Stigma‑Reduktion: Kampagnen sollten die Funktionalität des Beckenbodens und der Rumpfstabilität in den Fokus rücken (Alltagstauglichkeit, Leistungsfähigkeit, Schmerzprävention) statt Scham zu verstärken. Storytelling mit Betroffenen, prominenten Fürsprechern und praxisnahen Beispielen (z. B. „Alltagsbewegungen, die schützen“) erhöht Akzeptanz. Medienmix: kurze Social‑Media‑Clips, Podcasts, Infoflyer in Geburtskliniken, Hausarztpraxen und Fitnessstudios sowie Veranstaltungen in Gemeinden und Betrieben.
-
Integration in primäre Versorgungswege: Systematische Screening‑Fragen in der Haus- und Frauenarztpraxis (z. B. postpartal, bei chronischem Rückenschmerz) plus klare, kurze Empfehlungspfade und standardisierte Überweisungswege zu spezialisierten Angeboten reduzieren Zugangsbarrieren. Einfache Checklisten erleichtern hausärztliche Erstabschätzungen.
-
Interprofessionelle Curricula und Fortbildung: Entwicklung modularer, berufsübergreifender Lehrinhalte (Gynäkologie/Urologie, Physiotherapie, Sportwissenschaft, Chiropraktik, Allgemeinmedizin, Ergotherapie) mit gemeinsamen Lernzielen, Fallbasierung und Praktika. Anerkannte Fortbildungszertifikate und CME‑Punkte schaffen Anreize. Lehrinhalte sollten Kommunikation über das Thema, Screening, simple Tests, Indikationsstellung und gemeinsames Management beinhalten.
-
Teamorientierte Versorgungsmodelle: Etablierung interdisziplinärer Sprechstunden und Behandlungspfade in Kliniken und Praxen (z. B. „One‑Stop‑Clinic“ für postpartale Beschwerden oder chronische LWS‑Patient:innen) fördert Know‑how‑Transfer, verkürzt Wartezeiten und verbessert Outcomes. Gemeinsame Dokumentation (standardisierte Befunde, Outcome‑Parameter) ermöglicht Evaluation.
-
Niedrigschwellige, skalierbare Angebotsformen: kostenfreie oder kostengünstige Einstiegskurse (z. B. postnatale Gruppen in Gemeindezentren, Seniorenbalance‑Treffs) sowie kurze „Return‑to‑activity“‑Workshops am Arbeitsplatz. Mobile und digitale Angebote (kurze Videoanleitungen, strukturierte Apps mit Feedback, Tele‑Physio für Erstgespräche) erhöhen Reichweite—wichtig ist dabei Nutzerfreundlichkeit und Datenschutz.
-
Train‑the‑Trainer‑Programme und Multiplikatoren: Schulung von Hebammen, Betrieblichen Gesundheitsmanagern, Fitnesstrainern und Pflegenden als Multiplikatoren schafft lokale Anlaufstellen. Materialien für Multiplikatoren sollten evidenzbasiert, praxisorientiert und leicht adaptierbar sein.
-
Qualitäts‑ und Evaluationselemente: Einführung von Minimum‑Standards für Programme (z. B. definierte Messgrößen wie funktionelle Tests, Patient‑Reported Outcomes, Adhärenzraten) und Routinen zur Datenerhebung in Pilotprojekten. Ergebnisse regelmäßig auswerten, anpassen und erfolgreiche Modelle skalieren. Kosten‑Nutzen‑Analysen unterstützen die Entscheidungsfindung bei Kostenträgern.
-
Barrierefreiheit und kulturelle Sensibilität: Materialien und Kurse in mehreren Sprachen, geschlechterinklusive Ansprache, flexible Zeitfenster und kinderfreundliche Angebote reduzieren Zugangsbarrieren. Für ländliche Regionen sind mobile Angebote und Telemedizin entscheidend.
-
Finanzierung und politische Verankerung: Förderung durch Gesundheitsbehörden, Einbindung in Präventionsprogramme und Erstattung durch gesetzliche/ private Kostenträger erhöht Nachhaltigkeit. Pilot‑ und Demonstrationsprojekte mit Evaluation schaffen Evidenz für breitere Implementierung.
-
Datenschutz und Qualitätskontrolle digitaler Tools: Bei Einsatz von Apps und Wearables klare Vorgaben zu Datensicherheit, Interoperabilität und Validierung der Messungen; Anbieter sollten Transparenz über Algorithmen und Evidenzlage liefern.
Kombiniert umgesetzt schaffen diese Strategien ein System, das Aufklärung, frühe Erkennung und bedarfsgerechte Versorgung verbindet — von niedrigschwelligen Zugängen bis zur interdisziplinären Spezialversorgung — und damit die bisherigen Barrieren wirksam abbaut.
Fallbeispiele (Kurzporträts)
Postpartales Rehabilitationsprogramm: Verlaufsskizze und Outcome‑Messgrößen
Ein Beispiel für ein postpartales Rehabilitationsprogramm orientiert sich an dem Prinzip „früh aktivieren – funktional integrieren – zielgerichtet steigern“. Ziel ist nicht nur die Kraftsteigerung einzelner Muskeln, sondern die Wiederherstellung von Atem‑ und Drucksteuerung, koordiniertem Beckenboden‑Rumpf‑Zusammenspiel und die sichere Rückkehr in Alltag, Beruf und Sport.
Programmablauf (Beispiel 12–16 Wochen, adaptierbar an individuelle Befunde)
- 0–6 Wochen post partum (sofern keine medizinischen Kontraindikationen): sanfte Aktivierungsphase. Ziele: Schmerzkontrolle, Wundheilung, frühe Atem‑ und Haltungsschulung, bewusste Wahrnehmung des Beckenbodens. Inhalte: Atmungs‑ und Positionsübungen im Liegen, kurze Ansteuerungs‑Sequenzen des Beckenbodens (submaximal, mehrfach/Tag), Information zu Schonhaltung, Toiletten‑ und Hebe‑verhalten, erste Gang‑ und Transferschulung. Betreuung: Information/Anleitung durch Hebamme bzw. Physiotherapeutin; falls komplikationsfrei, Beginn innerklinischer/ambulant angeleiteter Programme.
- 6–12 Wochen post partum: Integrations‑ und Aufbauphase. Ziele: koordinierte Kraftentwicklung, Haltungskorrektur, Aufbau von Ausdauer der tiefen Rumpfmuskulatur und funktionalen Bewegungsmustern. Inhalte: regelmäßige (z. B. 2×/Woche) geleitete Trainingseinheiten kombiniert mit täglichen Heimübungen; Übungen wie kontrollierte Dead‑bug‑Varianten mit Atemkoordination, Pallof‑Press, schrittweise Steigerung bei Kniebeuge‑Varianten mit Fokus auf Drucksteuerung, einbeinige Balanceaufgaben, gezieltes Beckenboden‑Training (optional Biofeedback/Ultraschall). Integration von Alltagssituationen (Heben, Stillen, Tragen).
- 12–16+ Wochen: Kraft‑ und Leistungsphase / Alltagstransfer. Ziele: Belastbarkeitsaufbau für längere Tragetätigkeiten, leichteres Return‑to‑Sport, plyometrische/rotatorische Belastungen je nach Ziel. Inhalte: funktionelle Hebe‑ und Rotationsaufgaben, progressiv höhere Lasten und Intensitäten, sportartspezifische Übungen, komplexe Alltags‑Simulationsaufgaben. Betreuung: individuell gesteuerte Steigerung, regelmäßige Reassessment‑Termine.
- Zeitliche Hinweise zur Rückkehr: sanfte körperliche Aktivität kann früh erfolgen; intensives Rumpf‑/Kraftraining und volle sportliche Belastung sollten abhängig von Befund und Symptomatik, typischerweise ab ca. 12–16 Wochen und erst nach ärztlicher bzw. therapeutischer Freigabe, stufenweise aufgenommen werden.
Praktische Struktur und Adhärenz
- Frequenz: 1–2 geführte Sitzungen/Woche + tägliche kurze Heimprogramme für 10–20 Minuten; bei höherer Zielsetzung 2–3 geführte Einheiten/Woche.
- Dokumentation: Trainingslog, Therapieberichte, Blasentagebuch (bei Inkontinenz) zur Überwachung von Symptomverlauf und Adhärenz.
- Interdisziplinär: enge Absprache mit Gynäkologie, Hebamme, Arzt/Ärztin bei Narbenproblemen, anhaltender Blutung, starkem Prolaps oder Schmerzen.
Empfohlene Outcome‑Messgrößen (Kombination aus objektiven Tests und Patienten‑berichteten Ergebnissen)
- Objektive klinische Tests: Palpatorische/klinische Beurteilung der Beckenbodenkraft (z. B. modifizierte Oxford‑Skala 0–5), funktionelle Rumpf‑Endurance (Plank‑/Sorensen‑Tests), sit‑to‑stand/Zeit‑Up‑and‑Go für Alltagsfunktion.
- Instrumentelle Messungen (wo verfügbar und sinnvoll): Vaginalmanometrie (Druckmessung), EMG/Biofeedback, dynamischer Ultraschall (Hiatus‑Querschnitt, Kontraktionsqualität), 1‑Stunden‑Pad‑Test bei Belastungsinkontinenz.
- Standardisierte Fragebögen / PROs: ICIQ‑UI (Harninkontinenz), PFDI‑20 (Beckenbodenbeschwerden), PFIQ oder krankheitsspezifische QoL‑Instrumente, Schmerzskalen (NRS/VAS), sexuelle Funktionsfragebögen bei Bedarf.
- Funktionelle Zielgrößen: Verringerung der Inkontinenzepisoden, sicherer Umgang mit Heben und Tragen ohne Symptomprogredienz, Rückkehr zu gewünschten Sport‑/Berufsaktivitäten.
Messzeitpunkte (Praxisempfehlung)
- Baseline: bei Erstkontakt (ideal um 6–8 Wochen post partum, oder früher bei Bedarf).
- Kurzfristig: nach 6–8 Wochen Therapie (Zwischencheck).
- Primärendpunkt: ca. 12 Wochen nach Therapiebeginn.
- Follow‑up: 6 Monate und 12 Monate zur Erhebung von Nachhaltigkeit und Langzeitoutcomes. Zusätzlich bei klinischer Verschlechterung oder bei Rückkehr in hohe Belastungen.
Beurteilung von Therapieerfolg und Progressionskriterien
- Verbesserung der palpatorischen Kraft um mindestens eine Stufe auf der Oxford‑Skala oder spürbare Verbesserung der Kontraktionsfähigkeit.
- Reduktion von Symptomen in PROs (besseres Alltags‑Handling, weniger Inkontinenzepisoden, höhere QoL) und/oder objektive Reduktion des Pad‑Gewichts bzw. der Häufigkeit.
- Funktionelle Kriterien: sichere Durchführung von Transfers, Laufen/Tragen über längere Zeiten und Teilnahme an gewünschter sportlicher Aktivität ohne symptomatische Verschlechterung.
- Dokumentierte Adhärenz und fehlende unerwünschte Ereignisse.
Kontraindikationen, Red‑flags und Abbruchkriterien
- Akute Infektionen, nicht abgeheilte Wunden oder Komplikationen der Geburt, unklarer vaginaler Blutverlust, tiefe Venenthrombose, zunehmender Vaginalvorfall mit progredienter Symptomatik; bei Auftreten neuer, starker Schmerzen oder neurologischer Ausfälle sofortige ärztliche Abklärung.
- Bei Verschlechterung der Symptome trotz adäquater Therapie Intensivierung der interdisziplinären Abklärung (Gynäkologie/Urologie/Chirurgie/Schmerztherapie).
Dokumentation, Qualitätssicherung und Kommunikation
- Standardisierte Befundbögen, Fortschrittsdokumentation und feste Reassessment‑Zeitpunkte erleichtern Evaluation und Kommunikation im Team.
- Patientinnen aktiv in Zielsetzung und Messung einbeziehen (z. B. persönliche Ziele, Blasentagebuch, subjektive Erfolgsskala), da Patient‑reported outcomes entscheidend für Therapie‑Akzeptanz und nachhaltigen Erfolg sind.
Diese Verlaufsskizze ist ein Beispielrahmen; individuelle Anpassung an Geburtstyp, Komorbiditäten, psychosoziale Faktoren und persönliche Ziele der Patientin ist obligat.
Chronischer LWS‑Schmerz mit Beckenbodenbeteiligung: multimodale Intervention und Ergebnis
Fallbeschreibung: Frau M., 42 Jahre, Bürotätigkeit, chronische lumbale Rückenschmerzen seit 18 Monaten mit episodenweiser Belastungsinkontinenz bei Husten/Niesen. Vorgeschichte: zwei vaginale Geburten, keine frische Operation. Vortests zeigten ausgeprägte Fehlatmung (thorakal), reduzierte lumbopelvine Koordination, verminderte Beckenbodenkraft (Oxford‑Skala 2/5) und positive Provokationstests der Lendenwirbelsäule. Schmerzintensität bei Aufnahme VAS 7/10, Oswestry Disability Index 48 % (moderat‑schwer), berufliche Einschränkung durch Schmerzen und Angst vor Bewegung.
Diagnostischer Befund kurz zusammengefasst: gestörte Atem‑Rumpf‑Kopplung mit exzessivem intraabdominellem Druckanstieg bei Belastung, inadäquate Beckenboden‑Ansteuerung (timing‑Verzögerung), reduzierte isometrische Rumpfendurance (seitliche Planke 18 s rechts/16 s links), asymmetrische Hüft‑Extension, und zentrale Sensibilisierungstendenzen (kognitive Sorgen, catastrophizing‑Ähnlichkeit). Ergänzend bildgebend ohne akute Pathologie; Ultraschall zur visuellen Rückmeldung der Beckenboden‑Kontraktion eingesetzt.
Multimodales Interventionskonzept (12 Wochen, adaptierbar): Phase 1 (Wochen 0–4) Aktivierung und Education – Atemschulung (diaphragmatische Atmung mit koordiniertem, graduellem Aktivieren des Beckenbodens), neurophysiologische Aufklärung (Schmerzverständnis, sichere Bewegungen), tägliche kurze Aktivierungssequenzen (3×/Tag, 5–8 min) mit Biofeedback/Ultraschall. Phase 2 (Wochen 5–8) Integration – Einführung funktionaler Übungen mit Rumpfkontrolle (Dead Bug mit exspiratorischer Koordination, Pallof‑Press in Progression, Bird‑Dog mit Beckenboden‑Cueing), schrittweiser Aufbau der Belastungsdauer und Balance (einbeinstand mit sensorischem Fokus). Phase 3 (Wochen 9–12) Kraft‑ und Alltags‑Transfer – submaximale Kraftübungen (gesteuertes Kreuzheben‑Pattern, schwere Sit‑to‑Stand, rotationsbezogene Übungen), gezielte Hebe‑ und Hust‑Proben mit Drucksteuerung und „pre‑activation“ des Beckenbodens; je nach Bedarf intro von sportartspezifischen Belastungen und plyometrischen Elementen. Psychologische Interventionen (Kurzberatung/Schmerzcoping) und schrittweise Exposition gegenüber belastenden Alltagssituationen wurden parallel implementiert.
Therapieform und Frequenz: Physiotherapie 2×/Woche (60 min) plus 3 Heimprogramme/Woche (20–30 min), einmalige uro‑gynäkologische Abklärung zu Beginn, bei Bedarf interdisziplinäre Fallkonferenz mit Schmerzmedizin und Psychologin. Biofeedback (EMG bzw. transabdominaler Ultraschall) in den ersten 6–8 Wochen zur Verbesserung der motorischen Kontrolle; objektive Kraft‑ und Endurance‑Messungen alle 4 Wochen zur Progressionssteuerung.
Messbare Ergebnisse nach 12 Wochen: VAS 7 → 2, ODI 48 % → 12 % (nahe Normalbereich), Beckenboden Oxford 2 → 4, seitliche Planke 16–18 s → 45–50 s, keine Belastungsinkontinenz mehr bei standardisierten Hust‑Proben; Patientin berichtet reduzierte Angst vor Bewegung und Rückkehr zur vollständigen beruflichen Tätigkeit. Follow‑up 6 Monate: Effekte stabil, Fortführung von 2–3 Heimübungen/Woche empfohlen.
Wesentliche Erfolgsfaktoren und Lernpunkte: frühzeitige Kombination von Atem‑ und Beckenbodensteuerung mit funktioneller Rumpfstabilität; objektives Biofeedback zur Beschleunigung der Lernkurve; klare Progressionskriterien (Zeit, Qualität der Bewegung, Schmerzreaktion) und interdisziplinäre Kommunikation (z. B. bei Inkontinenzkoordination mit Gynäkologie). Wichtig war außerdem die adressierte Psychosoziale Komponente (Aufklärung, graded exposure), ohne die die Adhärenz und Belastungsprogression langsamer verlaufen wäre.
Begrenzungen/Abgrenzungen: Einzelbefund, daher nicht universell generalisierbar; bei roten Flaggen (z. B. neu auftretende neurologische Defizite, unklarer Blutverlust) wäre sofortige ärztliche Abklärung nötig. Abschließend zeigt der Fall: ein integriertes, alltagsorientiertes und progressiv gesteuertes Programm kann bei chronischem LWS‑Schmerz mit Beckenbodenbeteiligung deutliche und nachhaltige Verbesserungen in Schmerz, Funktion und Inkontinenz bewirken.
Fazit und praktische Handlungsempfehlungen
Kernaussagen: Ganzheitliches Training ist effektiver, nachhaltiger und sicherer
-
Ganzheitliches, vernetztes Training überwindet die Limitationen isolierter Ansätze: die Integration von Atmung, Beckenboden, tiefem Rumpf und Bewegungsmustern führt zu besserer funktioneller Stabilität, reduziert Kompensationen und fördert Transfer in Alltag und Sport.
-
Effektivität: Kombinierte Programme erzielen breitere Verbesserungen (Schmerzreduktion, Kraft‑ und Koordinationszuwächse, funktionelle Leistungsfähigkeit) als reine Isolationsübungen, weil sie neuromuskuläre Synergien und Faszienketten adressieren.
-
Nachhaltigkeit: Training, das alltagsrelevante Bewegungen und progressive Belastungssteigerung beinhaltet, erhöht Motivation und Adhärenz — es liefert direkte, wahrnehmbare Verbesserungen im täglichen Leben (z. B. Sitzen, Heben, Sport) und bleibt langfristig wirksam.
-
Sicherheit: Vorherige Ansteuerung, Atem‑ und Drucksteuerung sowie schrittweiser Belastungsaufbau reduzieren Rückfallrisiken, Überlastungen und pathologische Kompensationsmuster; isolierte Maximalkraft ohne Kontrolle erhöht Risiken.
-
Individualisierung ist zentral: Diagnostikorientierte Programme (Anamnese, funktionelle Tests, ggf. instrumentelle Messungen) gewährleisten, dass Progression, Volumen und Modalitäten zur Person, Phase (z. B. postpartal) und Zielsetzung passen.
-
Interdisziplinarität erhöht Qualität: Abstimmung zwischen TherapeutInnen, Ärztinnen/Ärzten, GynäkologInnen/UrologInnen und TrainerInnen verbessert Outcome, verhindert Versorgungslücken und fördert einheitliche Zielsetzungen.
-
Multimodalität bringt Mehrwert: Die Kombination aus Kraft, Koordination, Mobilität, Ausdauer, Atem‑ und Sensomotorik erzeugt robustere, transferfähige Leistungsgewinne als Einzelmethoden.
-
Technologie als Ergänzung, nicht Ersatz: Wearables, Apps und Biofeedback können Ansteuerung und Adhärenz verbessern, müssen aber fachlich begleitet und datenschutzkonform eingesetzt werden.
-
Messbarkeit und Ziele: Klare, patientenorientierte Outcome‑Parameter (funktionelle Tests, Schmerzskalen, Alltagsziele) sind notwendig, um Wirksamkeit, Sicherheit und Kosteneffizienz nachzuweisen.
-
Praxisimplikation in einem Satz: Wer Beckenboden und Rücken als funktionelle Einheit trainiert — mit Atemsteuerung, progressiver Belastung, Kontextbezug und interdisziplinärer Begleitung — erreicht bessere, nachhaltigere und sicherere Resultate als mit rein isolierten Methoden.
Konkrete Umsetzungstipps für TrainerInnen und TherapeutInnen (Checkliste)
-
Beginne jede Einheit mit kurzer, standardisierter Anamnese‑/Statusabfrage (aktueller Schmerz, Inkontinenzepisoden, Belastungsereignisse, Tagesform) und einem kurzen Sicht‑/Haltungscheck.
-
Formuliere gemeinsam mit der Klientin/dem Klienten SMART‑Ziele (z. B. «kein Urinverlust beim Heben eines 5‑kg‑Gegenstands innerhalb 8 Wochen») und dokumentiere Basiswerte.
-
Standardisiere ein kurzes Screening‑Set (z. B. Atemmusterbeurteilung, spontaner Husten‑/Niesentest, aktive Rumpfkontrolle im Liegen, einbeinige Standprobe) als Entscheidungsgrundlage für Progression/Weiterverweisung.
-
Arbeite mit wertschätzender, nicht‑tabuisierender Sprache; erkläre Anatomie und Funktion kurz und praxisorientiert, um Ängste zu reduzieren und Adhärenz zu erhöhen.
-
Lehre zuerst diaphragmale Atmung und neutrale Beckenstellung unabhängig von Kraftübungen; verknüpfe dann gezielte Beckenboden‑Ansteuerung mit Ausatmung (kein Pressen/Valsalva).
-
Nutze einfache motorische Aufgaben zur Initialaktivierung (z. B. kontrollierte Ausatmung mit leichter Beckenboden‑Anspannung im Rückenlage) bevor du in aufrechter oder belastenderen Positionen trainierst.
-
Fordere immer Qualität vor Quantität: erst korrekte Koordination (Haltung + Atmung + Beckenboden), dann Haltezeit, dann Last und Geschwindigkeit.
-
Progressionsprinzip: Position → Bewegungsumfang → Last → Tempo → Komplexität (z. B. Rückenlage → Stand → Unilateral → Rotationsaufgabe → Sport spezifisch).
-
Setze klare Kriterien für Progression/Regress (z. B. schmerzfreie Ausführung, keine Harnverlust‑Ereignisse, stabile Rumpfstellung bei >8–10 s Haltezeit).
-
Integriere funktionelle Grundmuster (Heben, Tragen, Sitzen, Treppensteigen) in jede Phase und übe konkrete ADL‑Szenarien (z. B. Einkaufstaschen heben mit Atem‑/Beckenbodenkoordination).
-
Verwende multimodale Reize: Kraft (sinnvolle Dosierung), sensorische Aufgaben (Balance, Augen‑Off/On), Koordination und ggf. kurze Ausdauereinheiten zur Belastbarkeit.
-
Arbeite mit Intervall‑ und Kraftzyklen: mehrere kurze Aktivierungsblöcke pro Tag plus 2–3 strukturierte Trainingseinheiten pro Woche je nach Zielgruppe.
-
Baue sowohl langsam‑ausdauernde Haltekräfte (Endurance) als auch schnelle Kontraktionsfähigkeiten (Funktionen bei Husten/Jump‑Landungen) gezielt ein.
-
Achte auf Atem‑ und Druckmanagement bei Belastung: Anweisung gegen Pressen, stattdessen gezielte Ausatmung und Beckenbodenreaktion bei Belastungs‑Spitzen.
-
Nutze einfache Mess‑/Dokumentationsinstrumente (z. B. Tagebuch zu Inkontinenzepisoden, numerische Schmerzskala, funktionelle Tests) zur Verlaufskontrolle.
-
Setze bei Unsicherheit oder komplexen Befunden instrumentelle Hilfen ein oder verweise (Biofeedback, transabdomineller Ultraschall, Kraftmessung) — besonders bei fehlender Ansteuerbarkeit oder ausgeprägter Symptomatik.
-
Klare Red‑Flags und sofortige Weiterverweisung: akute neurologische Ausfälle, unerklärliche Blutungen, starke Schmerzen unklarer Ursache, sichtbare bzw. prolabierende Strukturen — keine Verzögerung.
-
Interdisziplinäre Kommunikation: kurze strukturierte Berichte an Gynäkologie/ Urologie/ÄrztInnen/Physio‑Kollegen mit Zielen, Befunden und empfohlenen Maßnahmen; bei Bedarf Case‑Konferenz.
-
Individualisiere Übungen nach Lebensphase (postpartal, chronischer Schmerz, Sportler, ältere Person): Belastung, Frequenz und Progression an Komorbiditäten anpassen.
-
Schaffe Hausaufgaben, die realistisch in den Alltag passen (z. B. 3× täglich 10–30 s Aktivierungen, 1 gezielte Trainingseinheit, Transferaufgabe pro Tag).
-
Implementiere kurze «Moment‑Checks» im Alltag (z. B. vor dem Heben: 1–2 bewusste Ausatmungen + Beckenbodenaktivierung) als nachhaltige Gewohnheit.
-
Fördere Selbstwirksamkeit durch Messbare Erfolge: wiederholte Assessments, sichtbare Verbesserungen in Funktion/Alltag und positive Rückmeldung.
-
Sensibilisiere für Technik‑ und Sicherheitsfragen bei Übungen mit Lasten oder hohen Geschwindigkeiten; beginne plyometrische/leistungsorientierte Elemente nur mit sicherem Druckmanagement.
-
Definiere Endpunkte für Abschluss oder Übergabe (z. B. Erreichen der vereinbarten SMART‑Ziele, stabile funktionelle Tests, Selbstmanagementkompetenz) und plane ggf. Booster‑Sessions.
-
Nutze Digitales sinnvoll: kurze Übungsvideos, Erinnerungspushes, Symptom‑Tracker; sichere Datenschutz und prüfe Qualität der Tools.
-
Plane Fortbildung und Teammeetings ein: gemeinsame Fallbesprechungen, einheitliche Begriffe/Cues und abgestimmte Behandlungsziele verbessern Kontinuität und Outcome.
Forschungs‑ und Praxisfragen für die Zukunft: Langzeitstudien, Implementation Research, Ausbildungsstandards
Für die Zukunft braucht es ein koordiniertes Forschungs‑ und Praxisprogramm, das randomisierte Langzeitstudien mit pragmatischer Implementationsforschung und klaren Aus‑ und Weiterbildungsstandards verbindet. Konkret schlage ich folgende Prioritäten und Umsetzungs‑Schritte vor:
-
Forschungsfragen und Studiendesigns: groß angelegte, randomisierte kontrollierte Studien und pragmatische Cluster‑RCTs mit mindestens 12–24 Monaten Nachbeobachtung (besser 3–5 Jahre), die integrierte Trainingsprogramme gegen übliche Versorgung bzw. isolierte Interventionen vergleichen. Studien müssen nach Zielgruppen (postpartal, chronischer LWS‑Schmerz, ältere Menschen, AthletInnen) stratifiziert werden und Subgruppenanalysen nach Parität, BMI und Komorbiditäten vorsehen.
-
Kern‑Outcome‑Set und Messmethodik: Entwicklung und verpflichtende Nutzung eines Core Outcome Set (z. B. funktionelle Beckenboden‑Symptomskalen, Inkontinenz‑Scores, Oswestry/ODI oder Roland‑Morris für Rückenschmerz, Schmerzintensität, körperliche Leistungsfähigkeit, Lebensqualität, Arbeits‑/Sport‑Wiederaufnahme, Adhärenz, Kosten und unerwünschte Ereignisse). Ergänzung durch objektive Messungen (Beckenboden‑Ultraschall, EMG/Biofeedback, Messung intraabdominellen Drucks bei definierten Tasks, Bewegungsanalyse) und standardisierte Follow‑up‑Intervalle.
-
Wirkmechanismen und Mediatoren: Studien mit Messung neuromuskulärer Kontrolle, Atem‑ und Druckdynamik, faszialer Spannung und Bewegungsmustern, um mechanistische Pfade (Mediatoranalysen) zu identifizieren — nicht nur Outcome‑Effekte berichten, sondern erklären, warum integrierte Ansätze wirken.
-
Implementation Research (Hybrid‑Designs): Einsatz von Hybrid‑Type‑1/2/3‑Studien, die Effektivität und Implementationsdeterminanten parallel untersuchen. Fokus auf Machbarkeit, Fidelity, Akzeptanz bei PatientInnen und TherapeutInnen, Skalierbarkeit und Kontextvariablen (z. B. Primärversorgung vs. Reha vs. Fitnessstudio). Einsatz qualitativer Methoden (Interviews, Fokusgruppen) zur Erklärung von Erfolgs‑ und Scheiterfaktoren.
-
Ökonomische Evaluation: begleitende Kosten‑Nutzen‑/Kosten‑Effektivitätsanalysen, Budget‑Impact‑Modelle und Evaluierung der langfristigen Einsparpotenziale (z. B. vermiedene Operationen, reduzierte Fehltage). Diese Daten sind entscheidend für Erstattung und Implementierung im Gesundheitswesen.
-
Digitale Werkzeuge und Validierung: strukturierte Validierungsstudien für Apps, Wearables und Biofeedback‑Systeme (Reliabilität, Validität, Nutzbarkeit), anschließende Integration in klinische Pfade nur bei nachgewiesener Wirksamkeit und Datenschutzkonformität.
-
Ausbildung und Qualitätsstandards: Entwicklung eines interprofessionellen Kompetenzrahmens (Core Competencies) für TherapeutInnen, TrainerInnen, Hebammen und ÄrztInnen; curricular eingebundene Module in Physiotherapie‑, Sportwissenschafts‑, Hebammen‑ und ärztliche Weiterbildung; Akkreditierte Fortbildungen und Zertifizierungen für integrierte Beckenboden‑/Rumpf‑Therapie. Festlegung minimaler Praxisstunden, Supervision und Assessmentkriterien.
-
Standardisierung und Leitlinien: Erarbeitung evidenzbasierter, interdisziplinärer Leitlinien und Versorgungsstandards, abgestützt auf die oben genannten Studien und Core Outcomes; Empfehlung für klinische Pfade, Überweisungsalgorithmen und Qualitätsindikatoren.
-
Dateninfrastruktur und Register: Aufbau regionaler/nationaler Register für Programme und Studien zur Beobachtung von Outcomes, Nebenwirkungen und Langzeitverläufen; Förderung offener Datensätze und standardisierter Berichterstattung (z. B. CONSORT/PRACTIS‑Erweiterungen für komplexe Interventionen).
-
Partizipation und Chancengerechtigkeit: Einbindung von Patientinnen, Betroffenen und Community‑VertreterInnen in Forschungsdesign und Curricula; gezielte Forschung zu Barrieren unterrepräsentierter Gruppen und Maßnahmen zur Reduktion von Zugangsungleichheiten.
-
Konkreter Zeitplan (vorschlagbar): kurzfristig (2026–2027) Entwicklung Core Outcome Set, Pilotierung standardisierter Assessments und Curricula; mittelfristig (2028–2030) Durchführung pragmatischer RCTs und Hybrid‑Implementationsstudien; langfristig (ab 2031) Skalierung erfolgreicher Programme in Routineversorgung, Evaluation von Gesundheitssystemeffekten und flächendeckende Ausbildung.
Um den Transfer in Praxis und Politik zu sichern, sind Konsortien aus Forschung, Gesundheitsbehörden, Berufsverbänden, Kostenträgern und Patientengruppen nötig. Nur durch abgestimmte Forschung, transparente Methodik und verbindliche Ausbildungsstandards lässt sich die ganzheitliche, nachhaltige Versorgung von Beckenboden und Rücken flächendeckend etablieren.