Anatomische und funktionelle Grundlagen
Kurzbeschreibung Beckenbodenmuskulatur (Lage, Hauptfunktionen)
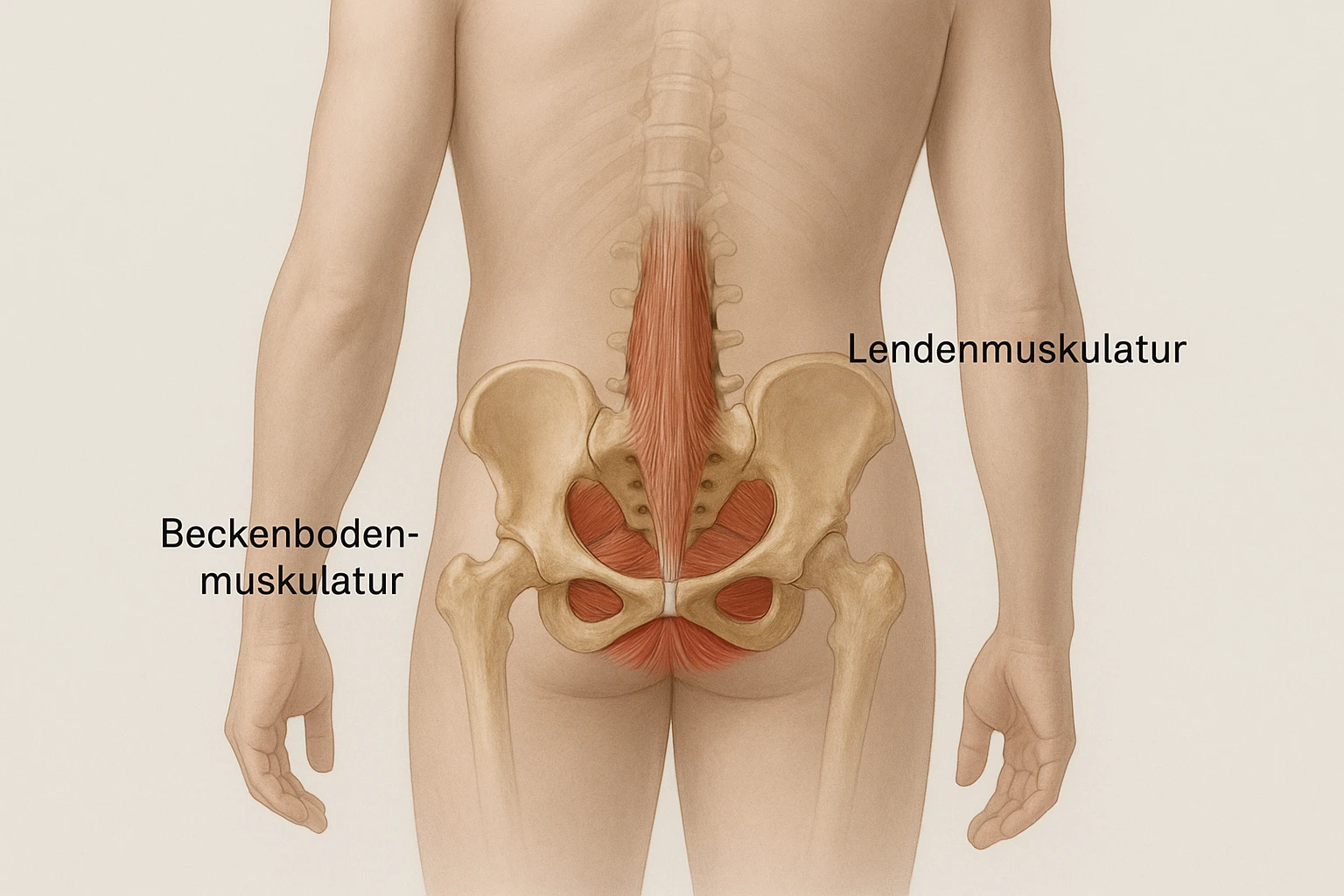
Der Beckenboden ist eine muskulo-fasziale Platte, die den unteren Abschluss des Rumpfes zwischen Schambein und Steißbein bildet – man kann sich ihn bildlich als „Hängematte“ oder Trichter vorstellen. Zentral sind die Tiefenmuskeln des Levator-ani-Komplexes (vor allem Pubococcygeus, Puborectalis und Iliococcygeus) sowie der Musculus coccygeus; oberflächliche Perinealmuskeln umgeben die Harnröhre, die Vagina (bei Frauen) und den Anus. Anatomisch verläuft der Beckenboden quer zur Körperachse und ist an Schambein, Sitzbeinhälsen und Steißbein verankert.
Funktionell erfüllt er mehrere wichtige Aufgaben: er stützt die inneren Beckenorgane (Blase, Gebärmutter/Prostata, Darm), sorgt für Kontinenz durch fein abgestimmte Sphinkter- und Hebefunktionen (Harnröhren-, Anal- und bei Frauen teils Vaginalverschluss), trägt zur segmentalen Stabilität von Becken und Wirbelsäule bei und ist an sexueller Empfindung und Funktion beteiligt. Der Beckenboden reagiert sowohl tonisch (dauerhafte Haltefunktion, viele langsame Fasern) als auch phasisch (schnelle Kontraktionen z. B. bei Husten oder Niesen, schnelle Fasern). Er arbeitet dabei synchron mit der Rumpfmuskulatur und dem Zwerchfell zusammen, ist überwiegend unbewusst aktiv, lässt sich aber gezielt willkürlich ansteuern und trainieren.
Kurzbeschreibung Rücken- und Rumpfmuskulatur (Tiefenmuskulatur vs. oberflächliche Muskulatur)
Der Rumpf besteht aus mehreren Muskelschichten, die zusammen Haltung, Stabilität und Bewegung der Wirbelsäule, des Beckens und des Brustkorbs steuern. Man unterscheidet grob die Tiefenmuskulatur (lokale Stabilisatoren) von der oberflächlichen Muskulatur (globale Beweger und Kraftlieferanten).
Zu den Tiefenmuskeln gehören vor allem der quer verlaufende Bauchmuskel (M. transversus abdominis), die kurzen Wirbelsäulen-Stabilisatoren (M. multifidus) sowie das Zwerchfell (Diaphragma) und — in direkter Verbindung — der Beckenboden. Diese Muskeln sitzen dicht am Rumpfzentrum, haben eine dünne, tonische Struktur und arbeiten vorwiegend isometrisch: sie erzeugen fein dosierte Spannung, stabilisieren einzelne Wirbelsegmente, regulieren die basale Haltung und unterstützen die Kontrolle des intraabdominellen Drucks. Wichtig ist ihre timing‑Funktion: bei gesunden Bewegungsabläufen aktivieren sie sich oft automatisch (feedforward), noch bevor größere Arm‑ oder Beinbewegungen beginnen, um die Wirbelsäule zu schützen.
Die oberflächliche Rumpfmuskulatur umfasst kräftige, längere Muskeln wie den geraden Bauchmuskel (M. rectus abdominis), die schrägen Bauchmuskeln (M. obliquus externus/internus), die Rückstrecker (M. erector spinae) sowie große Hüft‑ und Rückenmuskeln wie M. glutaeus maximus und M. latissimus dorsi. Diese liefern die Hauptkraft für Bewegungen — Flexion, Extension, Rotation und Lateralflexion des Rumpfes — und übernehmen größere Lasten und schnelle, dynamische Aktionen. Sie erzeugen Bewegungsenergie und tragen bei Bedarf zu globaler Stabilität bei, sind aber weniger geeignet, einzelne Wirbel fein zu kontrollieren.
Funktionell ist das Zusammenspiel entscheidend: tiefe und oberflächliche Anteile müssen koordiniert arbeiten. Eine schwache oder verzögert aktivierende Tiefenmuskulatur kann dazu führen, dass die oberflächlichen Muskeln kompensatorisch überaktiv werden, was zu erhöhten Wirbelsäulenbelastungen, schlechter Haltung und Rückenschmerzen beitragen kann. Für Training und Therapie heißt das: zunächst motorische Kontrolle und Atem‑/Spannungskoordination der Tiefenmuskeln aufbauen (z. B. transversus, multifidus, Zwerchfell‑Beckenboden‑Synergie), danach funktionell progressiv mit stärkeren, globalen Übungen verbinden, um Kraft und Belastbarkeit zu entwickeln.
Zusammenspiel Beckenboden – Atmung – Becken/Hüfte – Wirbelsäule
Der Rumpf arbeitet nicht als lose Ansammlung einzelner Muskeln, sondern als funktioneller „Zylinder“: das Zwerchfell bildet das obere, der Beckenboden das untere Ende, die seitlichen und vorderen Bauchmuskeln die Wand und die tiefen Rückenmuskeln (z. B. Multifidus) die hintere Wand. Dieses Zusammenspiel regelt sowohl Stabilität als auch den intraabdominellen Druck (IAP) – beides entscheidend für Wirbelsäulen‑, Becken‑ und Hüftfunktion.
Beim Einatmen senkt sich das Zwerchfell, der Bauch wölbt sich leicht, und der Beckenboden folgt in der Regel passiv dieser Druckveränderung, wird also etwas länger und gedehnt. Beim Ausatmen hebt sich das Zwerchfell, der Bauch zieht sich leicht zusammen, und der Beckenboden kann aktiv oder reflexhaft „sanft nach innen und oben“ kontrahieren. Eine gut koordinierte Atem‑Beckenboden‑Bewegung verhindert übermäßigen Druck nach unten (z. B. beim Heben oder Niesen) und schützt Blase, Darm und Organhalterung.
Die Stellung des Beckens und die Spannung der Hüftmuskeln beeinflussen die Länge und Spannung des Beckenbodens erheblich: eine starke vordere Beckenkippung (häufig durch verkürzte Hüftbeuger/iliopsoas und schwache Glutaei) erhöht die Lendenlordose und kann den Beckenboden in eine chronisch gedehnte Stellung bringen; eine starke Rückenkippung verkürzt den Beckenboden. Die Glutealmuskulatur (insbesondere Gluteus maximus) unterstützt über Kettenverbindungen die Beckenstabilität und wirkt synergistisch mit dem Beckenboden, während überaktive oder fehlkoordinierte Hüftmuskeln die funktionelle Balance stören können.
Für die Wirbelsäulenstabilität sind vor allem die tiefe Bauchmuskulatur (Transversus abdominis), der Beckenboden und die tiefen Rückenmuskeln koordiniert aktiv: sie kontrahieren oft gleichzeitig (Feed‑forward‑Reaktion), um Wirbelsäule und Becken vorzuspannen, bevor eine Bewegung beginnt. Wird dabei die Atmung gehalten (Valsalva) oder falsch „verpresst“, steigt der intraabdominelle Druck stark an und die Entkopplung der Systeme kann zu verstärkter Belastung des Beckenbodens oder zu Rückenschmerzen führen.
Praktische Konsequenzen: Übungen sollten Atem und Beckenbodenkoordination integrieren (z. B. sanfte Ausatmung mit leichter Beckenbodenhebung), eine neutrale Beckenstellung anstreben und Hüft‑ sowie Rumpfmuskeln gezielt in die Übungskontrolle einbeziehen. Vermeiden sollte man bewusstes Luftanhalten oder starkes Pressen; stattdessen sind kontrollierte, dosierte Kontraktionen mit entspanntem Atmen zielführend. Wer diese Zusammenhänge erstmal lernt, erlebt oft überraschend schnell veränderte Empfindungen — das ist Ausdruck der neu erlernten Koordination zwischen Atmung, Becken, Hüfte und Wirbelsäule.
Erwartungshaltung vor dem „ersten Mal“
Häufige Erwartungen (schnelle Erfolge, sofortige Schmerzlinderung, einfache Übungen)
Vor dem „ersten Mal“ haben viele Menschen sehr konkrete, oft zu optimistische Vorstellungen: sie erwarten schnelle Erfolge (z. B. dass Inkontinenz‑Episoden sofort seltener werden), sofortige Schmerzlinderung im Rücken oder eine rasche Verbesserung der Haltung, und sie gehen davon aus, dass die Übungen einfach und schnell umzusetzen sind („ein paar Kegels und gut“). Diese Erwartungen entstehen oft aus persönlichen Hoffnungen, vereinfachten Anleitungen in Medien oder Erfahrungsberichten, die Einzelfälle verallgemeinern. Zwar sind erste positive Signale — ein besseres Körpergefühl, ein Gefühl von mehr Stabilität oder weniger Dringlichkeit beim Wasserlassen — möglich, aber strukturelle Veränderungen, Schmerzreduktion und nachhaltige Funktionsverbesserungen brauchen meist Zeit, richtige Technik und regelmäßiges Training. Außerdem unterschätzen viele die notwendige Koordination von Atem, Rumpf- und Beckenbodenmuskulatur; was auf den ersten Blick „einfach“ wirkt, verlangt Feinkontrolle und Übung, sonst bleiben die gewünschten Effekte aus oder es treten Nebenwirkungen auf. Realistisch ist: kleine, spürbare Verbesserungen können schon früh auftreten, die dauerhafte, belastbare Veränderung aber erfordert Geduld, gute Anleitung und ein angepasstes Trainingsprogramm.
Fehleinschätzungen über Intensität, Technik und Zeitrahmen
Viele Menschen sind vor der ersten Einheit mit falschen Vorstellungen unterwegs — das führt oft zu Überraschung, Enttäuschung oder Fehlern. Häufige Fehleinschätzungen betreffen Intensität, korrekte Technik und den notwendigen Zeitrahmen.
Bei der Intensität wird oft angenommen, man müsse „voll anspannen“, also so fest wie möglich kontrahieren. Der Beckenboden ist jedoch vor allem eine haltausdauernde, fein koordinierte Muskulatur: zu harte oder dauerhafte Anspannung führt schnell zu Verspannung, Schmerzen, veränderter Blasen- und Darmfunktion oder sogar zu Beckenboden‑Dysfunktionen. Sinnvoller ist anfangs eine dosierte, kontrollierte Aktivierung (auch submaximal), mit bewusster Entspannung nach jeder Kontraktion. Kurzintensive maximal‑Squeezes sind sinnvoll als Teil des Programms, sollten aber nicht die gesamte Arbeit ausmachen.
Technik wird häufig unterschätzt: viele „ziehen“ versehentlich mit Gesäß, äußeren Bauchmuskeln oder pressen (Valsalva), anstatt den Beckenboden gezielt zu heben. Atemanhalt oder Pressen statt ruhigem Ausatmen ist ein typischer Fehler. Gute Technik bedeutet: neutraler Rumpf, normale Atmung, „hoch und innen“ denken (Lift-and‑Squeeze) ohne groß sichtbare Außenbewegung. Sensorisches Training — Wahrnehmung, kleine Wiederholungen, Spiegel/Biofeedback oder Anleitung — ist oft nötig, bevor Belastung gesteigert wird.
Zum Zeitrahmen besteht die Erwartung, Effekte kämen sofort und dauerhaft. Erste Wahrnehmungsänderungen (Bewusstsein, Koordination) können tatsächlich schon nach ein paar Tagen auftreten, echte Kraft‑ und Funktionserfolge brauchen aber meist Wochen bis Monate. Konservative Orientierung: Wahrnehmungsverbesserung innerhalb von Tagen, spürbare Symptomreduktion oft innerhalb weniger Wochen, messbare Kraftzunahmen und stabile Verhaltensänderungen typischerweise nach 6–12 Wochen regelmäßigem Training. Wer schnelle „Wunder“ erwartet, wird oft enttäuscht oder überfordert.
Auch das Volumen und die Frequenz werden fehlinterpretiert — „mehr ist besser“ gilt nicht uneingeschränkt. Zu viele Wiederholungen oder zu häufige, ungegliederte Einheiten führen zu Ermüdung, Muskelschmerzen oder Misssteuerung. Besser ist ein progressiver Aufbau mit Fokus auf Qualität der Kontraktion, ausreichend Erholung und schrittweiser Steigerung.
Praktische Faustregel (konservativ für Einsteiger): mehrere kurze Aktivierungen pro Tag (z. B. 8–12 kurze Squeezes à 1–2 s) kombiniert mit 3–5 längeren Haltekontraktionen zu Beginn von 5–10 s, 1–3 Mal täglich, und die Intensität und Haltedauer langsam erhöhen. Bei Unsicherheit oder Schmerzen lieber fachliche Anleitung suchen.
Kurz: die größten Fehleinschätzungen sind das Unterschätzen der Komplexität der Technik, das Überschätzen der notwendigen Intensität und das Vertrauen auf sehr kurze Zeiträume. Qualität, regelmäßige Dosierung und geduldiger Progress sind entscheidend — wer das weiß, wird weniger überrascht und erzielt beständigere Erfolge.
Einfluss von Informationen aus Internet/Sozialen Medien
Soziale Medien und Internet bieten schnellen Zugang zu Informationen — das kann sehr nützlich sein, führt aber häufig zu verzerrten Erwartungen. Kurzvideos und Posts betonen oft schnelle Erfolge, dramatische Vorher‑/Nachher‑Bilder oder „3 Übungen in 5 Minuten“-Rezepte, die technische Details weglassen und individuelle Unterschiede ignorieren. Algorithmen zeigen vor allem das, was emotional oder spektakulär wirkt, nicht unbedingt das, was evidenzbasiert und sicher ist. Das erzeugt bei Einsteigenden die Erwartung, dass Beckenboden- oder Rückenprobleme mit wenigen Minuten Training täglich dauerhaft gelöst sind.
Viele Beiträge stammen von Personen ohne fachliche Qualifikation oder vermischen persönliche Erfahrungsberichte mit generellen Empfehlungen. Solche Anekdoten sind wertvoll als Motivation, aber sie sagen nichts über Wirksamkeit oder Sicherheit für andere aus. Auch fehlende Hinweise zu Kontraindikationen (z. B. akute Schmerzen, Schwangerschaft, postoperativer Zustand) oder zu korrekter Atem- und Körpertechnik sind ein großes Risiko: Videos zeigen oft nur die Bewegung, nicht die richtige Aktivierung, Dosierung oder Fehlerkorrektur.
Gleichzeitig gibt es seriöse Inhalte: Physiotherapeut:innen, Ärzt:innen und wissenschaftsorientierte Stellen teilen fundierte Anleitungen, Erklärvideos und weiterführende Ressourcen. Wichtig ist, Quellen zu prüfen (berufliche Qualifikation, Verweise auf Leitlinien oder Studien, transparente Darstellung von Risiken) und bei Unsicherheit eine Fachperson vor Ort zu konsultieren. Produktwerbung — etwa für Trainingsgeräte oder „Wunderhilfen“ — sollte kritisch hinterfragt werden; unabhängige Bewertungen oder eine Rücksprache mit Therapeut:innen helfen hier.
Praktische Regeln zum Umgang mit Online‑Inhalten: vertraue eher ausführlichen Anleitungen von nachweislich qualifizierten Fachkräften als reinen Kurzclips; notiere dir Übungen, die du ausprobieren möchtest, und bespreche sie beim ersten Termin mit einer/m Therapeut:in; und achte auf Warnsignale wie Versprechen sofortiger Heilung, fehlende Hinweise zu Risiken oder starke Push‑Nachrichten zum Kauf von Produkten. Schließlich kann das Teilen eigener Erfahrungen in Communities unterstützend sein, doch Privatsphäre und die individuelle medizinische Situation sollten bedacht werden — was für andere funktioniert, ist nicht automatisch für dich geeignet.
Physiologische Gründe für Überraschung nach der ersten Einheit
Neuromuskuläre Aktivierung: ungewohnte Muskelrekrutierung
Beim ersten gezielten Training des Beckenbodens wird vor allem das Nervensystem gefordert — nicht in erster Linie die Muskelfasern selbst. Viele Menschen haben die für den Beckenboden nötigen motorischen Programme nie bewusst eingesetzt; das heißt, die richtigen motorischen Einheiten sind entweder nicht regelmäßig rekrutiert oder sie werden zeitlich falsch aktiviert. Beim „ersten Mal“ versucht das Gehirn neue Aktivierungs‑ und Koordinationsmuster zu bilden: motorische Einheiten werden erst gelernt und synchronisiert, Hemmungen gegenüber antagonistischen oder dominanten oberflächlichen Muskeln (z. B. Bauch oder Gesäß) müssen abgebaut werden, und feine, tiefe Muskelfasern müssen plötzlich präzise kontrahiert werden.
Das führt zu typischen Phänomenen, die überraschend wirken: die Kontraktion fühlt sich schwach oder unkoordiniert an, es kommt zu Zittern oder rascher Ermüdung, ungewollte Mitanspannungen (Co‑Kontraktion) von Bauch oder Gesäß treten auf, oder Bewegungsabläufe wie Husten und Niesen werden nicht sofort sicherer. Physiologisch erklärt sich das dadurch, dass „neuronale“ Anpassungen — verbesserte Rekrutierung, höhere Feuerrate von Motoneuronen und bessere intramuskuläre Synchronisation — sehr schnell eintreten können (Tage bis Wochen), während strukturelle Veränderungen wie Muskelhypertrophie Monate brauchen. Deshalb können erste funktionelle Verbesserungen (z. B. ein stabileres Gefühl) rasch spürbar sein, obwohl die Muskeln noch nicht „stärker“ im anatomischen Sinn sind.
Außerdem spielen Reflexbahnen und sensorische Rückmeldung eine große Rolle: Verbesserte Propriozeption und veränderte afferente Signale aus Beckenboden, Harnröhre und Blase helfen dem Zentralnervensystem, die Aktivierung besser zu timen. Bei bestehenden Schutzreflexen, Schmerz oder früheren Operationen kann dagegen eine übermäßige Hemmung bestehen, sodass zunächst sogar eine Überaktivierung oder Unbehagen wahrgenommen wird. Kurz: die Überraschung kommt oft daher, dass der Körper ein neues, fein gesteuertes Zusammenspiel lernt — das fühlt sich ungewohnt, manchmal anstrengend oder sogar irritierend an, ist aber ein normaler und notwendiger Schritt hin zu nachhaltiger Kraft und Kontrolle.
Wahrnehmungssteigerung: neues Körperbewusstsein und Propriozeption
Viele Menschen sind nach der ersten Einheit überrascht, weil sich ihr Körper plötzlich „laut“ meldet: bisher unbemerkte Muskelspannungen, Bewegungsqualitäten oder innere Empfindungen werden plötzlich wahrnehmbar. Das liegt daran, dass Training die sensorische Rückmeldung aus dem Beckenboden und dem Rumpf erhöht — also Interozeption (Wahrnehmung innerer Zustände) und Propriozeption (Wahrnehmung von Lage und Bewegung) schärft. Innere Rezeptoren in Muskeln, Faszien und Schleimhäuten senden verstärkt Signale über Nerven wie den Nervus pudendus in die sakralen Rückenmarkssegmente und weiter in die sensorischen Regionen des Gehirns; Aufmerksamkeit und wiederholte willentliche Aktivierung verändern die Verarbeitung dieser Signale sehr schnell.
Praktisch heißt das: nach wenigen bewussten Kontraktionen erkennt man erstmals feine Unterschiede — ein leichtes „Heben“ oder „Ziehen“, eine veränderte Spannung beim Atmen, oder ein neues Gefühl von Unterstützung im Becken. Diese Wahrnehmungszunahme ist ein positives Zeichen neuronaler Anpassung (kortikale Repräsentation und Sensitivität verändern sich), kann aber auch irritierend wirken, weil ungewohnte Empfindungen auftreten, die zuvor nicht bewusst waren.
Typische, meist harmlose Wahrnehmungen sind verstärkte Wärme-, Druck- oder Schweregefühle im Becken, ein feines Ziehen in der Tiefe, veränderte sexuelle Empfindungen oder kurzfristig mehr Aufmerksamkeit auf Blasen- bzw. Darmgefühle. Problematisch ist, wenn die neuen Empfindungen scharf, stechend oder dauerhaft einschränkend sind — das sollte ärztlich/physiotherapeutisch abgeklärt werden. Ebenso kann erhöhte Sensibilität anfänglich dazu führen, dass normale Alltagsempfindungen als störend empfunden werden, bis sich das Gehirn an die veränderte Rückmeldung gewöhnt hat.
Um die Wahrnehmungssteigerung sinnvoll zu nutzen, empfiehlt es sich, langsam zu arbeiten, die Aufmerksamkeit bewusst zu lenken (z. B. durch kurze, wiederholte Kontraktionen in Rückenlage), auf die Atmung zu achten und Empfindungen in einem kurzen Protokoll festzuhalten. Hilfsmittel wie Spiegel, sanfte palpatorische Rückmeldung oder Biofeedback können die propriozeptive Information verstärken und die Lernkurve beschleunigen. Wenn jedoch Unsicherheit, anhaltende Schmerzen oder funktionelle Verschlechterungen auftreten, ist professionelle Begleitung ratsam.
Muskelkater/DOMS: Entstehung und Zeitverlauf
Bei ungewohnter Aktivität – wie der ersten gezielten Belastung von Beckenboden und tiefen Rumpfmuskeln – entsteht Muskelkater (DOMS) typischerweise durch mikroskopische Schädigungen der Muskelfasern und des umliegenden Bindegewebes, ausgelöst vor allem durch exzentrische Belastungen und ungewohnte, langanhaltende oder intensive isometrische Kontraktionen. Darauf folgt eine entzündliche Reaktion mit Einwanderung von Immunzellen und Freisetzung von Schmerz- und Sensibilisierungsmediatoren, wodurch die Nozizeptoren in und um den Muskel empfindlicher werden.
Der zeitliche Verlauf ist relativ charakteristisch: erste Beschwerden treten meist 12–24 Stunden nach der Belastung auf, erreichen ihr Maximum häufig zwischen 24 und 72 Stunden und klingen in den meisten Fällen innerhalb von 3–7 Tagen wieder ab. Typische Beschwerden sind diffuse Druckempfindlichkeit, Steifheit, eingeschränkte Kraft und verändertes Bewegungsgefühl; im Beckenbodenbereich kann sich das als „Schweregefühl“, druckähnliche Schmerzen oder erhöhte Sensibilität bei Sexualkontakt oder beim Wasserlassen bemerkbar machen.
Wichtig ist die Abgrenzung zu einer akuten Verletzung: DOMS ist in der Regel diffus, nimmt nach dem Höhepunkt langsam ab und geht nicht mit plötzlicher Funktionsunfähigkeit, sichtbarer Schwellung oder starken, stechenden Schmerzen einher. Maßnahmen: moderate Bewegung und Durchblutungsförderung (leichte Aktivität), lokale Wärme oder sanfte Massage zur Linderung, bei Bedarf kurzfristig analgetische Medikamente nach Rücksprache; intensive, wiederholte oder sehr schmerzhafte Belastungen erst reduzieren und die Belastung graduell steigern. Treten starke, sich verschlechternde Schmerzen, anhaltende Kraftverluste, neurologische Ausfälle, Blut im Urin oder Probleme beim Wasserlassen auf, sollte zeitnah fachärztliche bzw. physiotherapeutische Abklärung erfolgen.
Blutdruck-/Herzfrequenz-Reaktionen bei ungewohnter Belastung
Schon bei leichten, ungewohnten Beckenboden‑ und Rumpfübungen reagieren Herzfrequenz und Blutdruck — häufig stärker wahrnehmbar als erwartet. Zwei Mechanismen sind besonders wichtig: erstens die allgemeine sympathische Aktivierung durch körperliche Anstrengung (Adrenalin/Noradrenalin), die Herzfrequenz und systolischen Blutdruck steigen lässt; zweitens die hämodynamischen Effekte von Press‑ oder Atemmustern (vor allem der Valsalva‑Manöver). Hält man die Luft an oder presst längere Zeit, erhöht sich der intrathorakale Druck, der venösen Rückfluss zum Herzen verändert sich, kurzfristig kann der Blutdruck stark ansteigen, dann während der Belastung das Herzzeitvolumen abfallen und nach dem Loslassen ein schneller Blutdruckanstieg mit Pulsbeschleunigung folgen.
In der Praxis spüren viele Menschen deshalb erstes Mal ein plötzliches Herzklopfen, Hitze, Schwindel oder ein „Pochen“ im Kopf — in den allermeisten Fällen harmlose, vorübergehende Reaktionen bei ungewohnter Belastung. Bei gesunden Personen normalisieren sich Puls und Blutdruck rasch nach dem Üben. Problematisch können allerdings längeres Pressen, kräftiges Anheben schwerer Lasten oder wiederholte, intensive Verspannungen ohne richtige Atemtechnik sein, weil sie die kardiovaskuläre Belastung erhöhen.
Deshalb zwei einfache Regeln: 1) Atemtechnik beachten — eher entspannt weiteratmen oder bei der Kontraktion sanft ausatmen, statt Luft anzuhalten und zu pressen; 2) dosiert beginnen — kurze Kontraktionen und Pausen, statt längerer anhaltender Pressversuche. Personen mit bekanntem Bluthochdruck, Herzrhythmusstörungen, kürzlichem Herzinfarkt oder anderen Herz‑Kreislauf‑Erkrankungen sollten vor dem Start Rücksprache mit Ärzt:innen/Physiotherapeut:innen halten und ggf. Blutdruck/Herzfrequenz kontrollieren lassen.
Warnsignale, die zum Abbruch und zur ärztlichen Abklärung führen sollten, sind anhaltende Brustschmerzen, starker Schwindel, Ohnmachtsgefühle, ausgeprägte Atemnot oder anhaltendes Herzrasen. Für die meisten Menschen sind die beobachteten Blutdruck‑/Pulsreaktionen beim ersten Training ein normales, meist harmloses Anpassungsphänomen — mit richtiger Atemführung und moderater Dosierung lassen sich die Effekte weitgehend vermeiden.
Konkrete unmittelbare Effekte, die überraschen können
Positive: sofort spürbare Stabilitätsverbesserung, besseres Körpergefühl, erste Reduktion von Inkontinenz-Episoden
Schon nach der ersten gezielten Einheit berichten viele, dass sich der Rumpf „fester“ anfühlt: die Wirbelsäule wirkt stabiler, das Sitzen und Stehen fühlt sich sicherer an und Bewegungsausführungen (z. B. Aufstehen, Heben, Treppensteigen) wirken kontrollierter. Das liegt daran, dass die neuromuskuläre Ansteuerung des Beckenbodens und der tiefen Rumpfmuskulatur sofort verbessert wird – selbst kurze, korrekte Kontraktionen richten die Druckverhältnisse im Bauchraum neu aus und erhöhen die segmentale Stabilität der Wirbel. Diese wahrnehmbare Stabilitätsverbesserung ist oft überraschend deutlich, weil der Körper zuvor unzureichend oder ineffizient stabilisiert hat und nun plötzlich „mitarbeitet“.
Parallel dazu entsteht häufig ein verbessertes Körpergefühl: die eigene Wahrnehmung für das Becken, die Körpermitte und die Atemkoordination nimmt zu. Kleine Sensibilitätsgewinne (z. B. bewusstere Spannung beim Sitzen, klareres Timing zwischen Atmen und Anspannen) führen zu einem unmittelbaren Gefühl von Kontrolle und Sicherheit – ein Effekt, der motivierend wirkt und die Bereitschaft zum Weitermachen stärkt.
Bei manchen Personen zeigt sich sogar schon eine erste Reduktion von Inkontinenz-Episoden: vor allem bei stressbedingtem Urinverlust (z. B. beim Husten, Niesen, Lachen oder beim Heben) kann das gezielte Aktivieren des Beckenbodens unmittelbar den Ausfluss mindern, vor allem wenn die Kontraktion rechtzeitig vor der belastenden Bewegung erfolgt (anticipatory squeeze). Bei Dranginkontinenz sind sofortige Effekte seltener, weil hier zusätzlich Blasensteuerung und Verhaltensstrategien nötig sind; trotzdem kann die verbesserte Wahrnehmung helfen, rechtzeitig zu reagieren und so einzelne Episoden zu verhindern.
Diese positiven Soforteffekte sind wertvoll, sollten aber realistisch eingeordnet werden: sie sind oft ein erster Hinweis darauf, dass die Technik passt und Training wirkt, ersetzen aber keine konsequente, progressive Übungspraxis. Um den Gewinn zu sichern, empfiehlt es sich, die korrekte Aktivierung bewusst in Alltagssituationen zu wiederholen (z. B. einmal kurz anspannen vor Husten oder beim Heben) und positive Veränderungen kurz zu protokollieren. Wenn trotz richtiger Technik Beschwerden bleiben oder sich verschlechtern, sollte fachliche Beratung eingeholt werden.
Neutrale/mehrdeutige: veränderte Empfindungen beim Sex, temporäre „Schwere im Becken“, veränderte Haltung
Direkt nach der ersten Beckenboden‑/Rumpf‑Einheit treten oft Empfindungsänderungen auf, die weder eindeutig positiv noch eindeutig negativ sind — sie können überraschend wirken, sind aber meist erklärbar und temporär.
Viele berichten über veränderte sexuelle Empfindungen: manche empfinden Intensivierung (stärkeres Empfinden oder anders lokalisierte Sensibilität), andere eine vorübergehende Abnahme der Empfindung oder ungewohnte Druck‑ oder Spannungsgefühle beim Eindringen. Ursache ist meist eine akute Veränderung von Muskeltonus, Durchblutung und Propriozeption: aktivierte Beckenbodenmuskeln verändern die Reibungsverhältnisse, Blutfüllung und Nervenreize im Becken und damit das sexuelle Erleben. Auch erhöhte Aufmerksamkeit auf den Bereich kann Empfindungen verstärken oder neues Körperbewusstsein schaffen. Tipp: offen mit der Partnerin/dem Partner kommunizieren, verschiedene Stellungen ausprobieren und bei Trockenheit Gleitgel verwenden; entspannende Atem‑ und Entspannungsübungen vor dem Sex helfen häufig, unangenehme Spannung zu reduzieren.
Ein anderes typisches Phänomen ist eine temporäre „Schwere“ oder „Fülle“ im Becken. Das kann durch vorübergehende Muskelermüdung, leichte Flüssigkeitsansammlungen (ökzematöse Reaktion bei stärkerer Durchblutung) oder veränderte Druckverhältnisse im Becken nach intensiven Kontraktionen entstehen. In der Regel klingt dieses Schweregefühl innerhalb von Stunden bis wenigen Tagen ab. Selbsthilfe: hinlegen mit leicht erhöhten Beinen, sanfte Beckenkippungen und bewusstes Ausatmen/Entspannen des Beckenbodens, gegebenenfalls Trainingsintensität reduzieren.
Auch die Haltung kann sich unmittelbar verändern — oft in beide Richtungen: manche fühlen sich „aufrechter“ und stabiler, andere merken eine rohe, ungewohnte Spannung im unteren Rücken oder eine veränderte Beckenneigung. Ursache ist die veränderte Koordination von Beckenboden, tiefen Rumpfmuskeln und Atmung; eine zuerst erhöhte Aktivierung kann kurzzeitig zu einer zu starren Haltung führen. Empfehlung: bewusstes Mobilisieren (Beckenkippen, Brustkorb‑ und Hüftmobilität), in Übungen auf entspannte Atmung achten und die Aktivierung langsam in funktionelle Bewegungen integrieren.
Wann kein Grund zur Sorge: wenn die Veränderungen mild bis moderat sind, klar zeitlich mit dem Training zusammenhängen und sich innerhalb weniger Tage bessern. Wann zum Facharzt/der Therapeutin: wenn Empfindungsveränderungen (z. B. sexuelle Anästhesie, anhaltende Taubheit), starke oder zunehmende Schmerzen, anhaltende Schwere/Kraftverlust oder Verschlechterung der Kontinenz länger als zwei bis vier Wochen bestehen. Ein kurzes Tagebuch über Art, Dauer und Auslöser der Symptome erleichtert die Einschätzung durch Therapeut:innen.
Negative: akute Schmerzen bei falscher Technik, verstärkte Rückenschmerzen bei Überforderung
Auch wenn viele unmittelbaren Effekte positiv sind, können beim ersten Training auch akute negative Reaktionen auftreten — typischerweise durch falsche Technik, Überforderung oder ungeeignete Übungswahl. Häufige Ursachen sind starkes Pressen (Valsalva), das Anspannen von Bauch- oder Gesäßmuskulatur statt des Beckenbodens, zu hohe Intensität oder ungeeignete Körperpositionen. Mechanisch kann das zu Muskelzerrungen, Reizungen von Sehnen/Ansatzstellen, vermehrter Belastung der Facettengelenke oder zu einer ungünstigen Belastung der Bandscheiben führen; physiologisch kommt es zu Schmerzsignalen, Verspannungen und manchmal zu reflektorischer Versteifung der Lendenwirbelsäule.
Typische Symptome, die unmittelbar nach oder während der Übung auftreten können, sind scharfe, stechende Schmerzen im Beckenbodenbereich, im unteren Rücken oder entlang der Beine; plötzliches Verschlimmern von bereits bekannten Rückenschmerzen; anhaltende Muskelhartspann oder eingeschränkte Beweglichkeit. Bei Überforderung treten oft auch ein Gefühl von „Schwere“ oder Druck im Becken, Kopfschmerzen durch falsches Atmen, und allgemeines Unwohlsein auf.
Sofortige Maßnahmen: Übung abbrechen, bewusst und ruhig durch die Nase ein- und durch den Mund ausatmen, in eine entspannte Haltung gehen und kurze Ruhe einlegen. Leichte Mobilisationsbewegungen (z. B. langsame Becken-Kippungen in neutraler Position) und diaphragmatisches Atmen können helfen, die Muskulatur zu entspannen; intensive Belastung und Pressen sollten sofort vermieden werden. Wärmeanwendungen können bei verspannten Muskeln kurzfristig angenehm sein, bei akuten Entzündungen eher Kälte; bei Unsicherheit lieber fachlichen Rat einholen. Vermeide eigenmächtige hohe Dosen Schmerzmittel ohne ärztliche Rücksprache.
Wann ärztliche/therapeutische Abklärung nötig ist: anhaltende oder zunehmend starke Schmerzen über 48–72 Stunden, Verschlechterung der Gehfähigkeit, neu auftretende oder schlimmer werdende Taubheitsgefühle (insbesondere im Schrittbereich), neu aufgetretene Inkontinenz, Fieber oder andere Warnsignale — dann zeitnah (ggf. dringend) ärztlich/physiotherapeutisch abklären lassen. Zur Vermeidung erneuter Probleme ist eine Technik-Korrektur durch eine geschulte Beckenboden-Physiotherapeut:in oder Trainer:in, reduzierte Dosierung und die Anpassung der Atemführung meist ausreichend und sinnvoll.
Psychologische und soziale Faktoren der Überraschung
Scham und Hemmungen, die beim ersten Training auftreten können
Viele Menschen empfinden beim ersten Beckenboden‑ oder Rückentraining Scham oder Hemmungen — das ist normal und hat mehrere Ursachen. Der Beckenboden ist ein sehr intimer Körperbereich, über den wenig offen gesprochen wird; kulturelle Tabus, persönliche Körperbilder oder frühere peinliche Erfahrungen verstärken die Scheu. Hinzu kommt die Angst vor Bewertung: die Sorge, falsch zu sein, „nicht zu können“, unangenehm zu riechen oder etwas Blödes zu tun, führt dazu, dass Betroffene sich zurückziehen, verkrampfen oder Übungen gar nicht erst ausprobieren.
Diese Scham zeigt sich häufig in sichtbaren Reaktionen (Rotwerden, verkrampfte Atmung, nervöses Lachen), in Vermeidungsverhalten (Terminabsagen, nur „oberflächliche“ Fragen stellen) oder in unvollständiger Übungsausführung (anstatt gezielt den Beckenboden zu aktivieren werden Bauch- oder Gesäßmuskeln angespannt). Bei körperlicher Untersuchung oder Anleitung durch Fachpersonen kann es außerdem zu erhöhter Muskelanspannung kommen, sodass die Therapeutin/der Therapeut den eigentlichen Zustand nicht gut einschätzen kann.
Um Scham zu reduzieren, helfen transparente Informationen und klare Abläufe: vorab erklären, was genau passiert, welche Kleidung sinnvoll ist und dass es jederzeit ein „Stopp“-Signal gibt. Das Einholen von Zustimmung, die Möglichkeit, eine vertraute Person mitzubringen oder eine gleichgeschlechtliche Fachkraft zu wählen, schafft Kontrolle. Sanfte Einstiegsformen — Atemübungen, Vorstellungstechniken, Arbeit durch Kleidung hindurch oder Übungen im Sitzen/Liegen ohne direkten Körperkontakt — erlauben schrittweises Herantasten. Gut informierte, respektvolle Kommunikation seitens der Fachperson (neutrale Sprache, Normalisierung der Beschwerden, keine Wertungen) ist entscheidend; ebenso kann das Angebot einer trauma‑sensiblen/traumainformierten Betreuung nötig sein, wenn frühere Missbrauchserfahrungen vorliegen.
Kurz: Scham ist ein häufiges, verständliches Gefühl beim ersten Training, das die Übungsausführung und die Therapie‑Kontinuität beeinträchtigen kann. Durch offene Information, Wahlmöglichkeiten, schrittweises Vorgehen und respektvolle Kommunikation lässt sich die Hemmschwelle deutlich senken — viele Betroffene berichten, dass die Unsicherheit schon nach wenigen Erklärungen oder ersten einfachen Übungen abnimmt.
Erleichterung/Überraschung über schnelle positive Signale
Viele Menschen erleben nach der ersten Einheit ein unerwartet positives Signal — und empfinden Erleichterung oder Überraschung. Solche frühen Signale können z. B. sein: eine verringerte Unwillkürliche Harnabgabe beim Niesen oder Husten, ein subjektiv stabileres Gefühl beim Bücken, eine freiere Atmung, weniger „Ziehen“ im unteren Rücken oder einfach ein gesteigertes Körperbewusstsein. Weil viele vorher lange mit Problemen leben oder gar nicht wussten, dass der Beckenboden bewusst steuerbar ist, wirkt eine kleine, sofort spürbare Verbesserung oft sehr entlastend.
Psychologisch wirkt das auf mehreren Ebenen erleichternd: erstens reduziert ein sicht- oder spürbares Erfolgserlebnis Scham und die Angst, „es bringt sowieso nichts“. Zweitens stärkt es die Motivation — Menschen setzen eher ein Programm fort, wenn sie schnelle, positive Rückmeldungen bekommen. Drittens kann ein positives erstes Erlebnis die Selbstwirksamkeit erhöhen: Wer merkt, dass eigenes Tun Kontrolle und Verbesserung bringt, traut sich eher, weitere Übungen regelmäßig durchzuführen oder professionelle Hilfe zu suchen.
Biologisch sind solche schnellen Effekte meist Folge verbesserter neuromuskulärer Aktivierung und veränderter Wahrnehmung: schon eine präzisere Kontraktion kann funktionell reichen, um kleine undichte Stellen zu reduzieren oder die Stabilität zu erhöhen. Teile des Effekts können auch durch Aufmerksamkeit und Erwartung (Placebo-/Nocebo-Effekte) erklärt werden — das heißt: allein das gezielte Hinspüren kann Wahrnehmung und Verhalten sofort ändern.
Wichtig ist, diese Erleichterung realistisch einzuordnen. Ein erstes positives Signal ist wertvoll — aber oft nicht das Ende der Reise. Frühe Verbesserungen können sich verstärken, aber auch wieder abklingen, wenn die Technik nicht konsistent geübt oder die Belastung zu schnell gesteigert wird. Deshalb ist es sinnvoll, positive Signale zu dokumentieren (kurze Notizen zu Zeitpunkt, Situation, Intensität des Effekts), sie nach Möglichkeit objektivierbar zu machen (z. B. weniger Vorfallszahlen pro Tag) und das Erlebte mit der empfohlenen Übungsdosierung zu verknüpfen.
Praktische Empfehlungen: Freude und Erleichterung anerkennen, das positive Erlebnis als Motivation nutzen, aber weiterhin auf saubere Technik und moderates Progressionsprinzip achten. Bei Unsicherheit — etwa wenn das Gefühl von Besserung von gleichzeitigem Schmerz begleitet ist oder Effekte sehr inkonsistent auftreten — sollte man Rücksprache mit einer Fachperson halten. So werden erste Erfolge zu einer stabilen Grundlage für langfristige Verbesserung.
Angst vor Verschlechterung vs. Motivation durch erste Erfolge
Viele Menschen erleben nach der ersten Übungseinheit gleichzeitig zwei gegensätzliche Gefühle: die Angst, dass sich Beschwerden verschlimmern könnten, und die Motivation, weil erste positive Signale auftreten. Die Angst vor Verschlechterung kommt oft aus vorherigen negativen Erfahrungen (z. B. mit Schmerzen, Operationen oder Inkontinenz), aus Unsicherheit über die richtige Technik oder aus gesellschaftlicher Scham. Sie kann dazu führen, dass Betroffene Übungen vermeiden, übervorsichtig sind oder Symptome überinterpretieren (Katastrophisieren). Demgegenüber steht die Motivation durch frühe Erfolge — etwa weniger kleine Harnverlust‑Episoden, ein stabileres Gefühl im Rumpf oder ein besseres Körperbewusstsein — die Selbstwirksamkeit stärkt und die Übungstreue fördert.
Wichtig ist, beide Reaktionen ernst zu nehmen und bewusst zu steuern: Angst lässt sich durch strukturierte, sichere Herangehensweisen reduzieren, Motivation durch nachvollziehbare, messbare Fortschritte erhalten. Praktische Hinweise:
- Validieren: Angst ist normal — sprechen Sie offen darüber (mit Therapeut:innen, Ärzt:innen oder in Kursen), anstatt sie zu verdrängen.
- Langsam dosieren: Beginnen Sie konservativ (geringe Intensität, kurze Serien) und steigern Sie sukzessive, so bleibt das Risiko einer Überforderung gering.
- Objektivieren: Führen Sie ein kurzes Tagebuch (Übungen, Schmerzen, Inkontinenz‑Vorkommnisse, Stimmung). Sichtbare Zahlen/Notizen dämpfen übermäßige Sorge und zeigen echte Trends.
- Auf Zeichen achten: Kurzfristige Verschlechterungen (Muskelkater, temporäre Schwere) sind oft harmlos; plötzliche oder anhaltende Schmerz‑/Funktionsverschlechterungen sollten ärztlich abgeklärt werden.
- Rückversicherung suchen: Eine einmalige Kontrolle durch eine/n Beckenboden‑Physiotherapeut:in oder Gynäkolog:in kann Techniksicherheit geben und Ängste abbauen.
- Positive Rückkopplung nutzen: Kleine erkennbare Erfolge bewusst würdigen (z. B. weniger Tropfen beim Niesen) — das erhöht Motivation und Durchhaltevermögen.
- Soziale Unterstützung stärken: Austausch in vertrauensvollen Gruppen oder mit Partner:innen reduziert Scham und fördert regelmäßiges Training.
Kurz: Angst vor Verschlechterung und Motivation durch erste Erfolge sind beide berechtigt und wirkungsvoll. Mit langsamer Progression, objektiver Dokumentation und professioneller Begleitung lassen sich Ängste minimieren und frühe Erfolge sicher in nachhaltige Fortschritte umwandeln.
Häufige technische Fehler beim ersten Mal und deren Folgen
Gluteus- oder Bauchanspannung statt gezielter Beckenbodenaktivierung
Es ist sehr verbreitet, beim Versuch, den Beckenboden anzuspannen, stattdessen die Gesäß- oder Bauchmuskulatur zu aktivieren. Viele Menschen assoziieren „Anspannung“ automatisch mit sichtbarem Drücken oder Wegdrücken — das führt zu kräftigem Gluteus‑ oder Bauchpressen statt zur feinen, nach innen‑und‑oben gerichteten Beckenboden‑Kontraktion.
Typische Gründe: unklarer Cue („zusammenkneifen“), Angst vor Schwäche (deshalb zu kräftig), Halten des Atems (Valsalva) und die Gewohnheit, große Muskeln zu verwenden, weil diese leichter zu kontrollieren sind. Erkennbar ist das Fehlerbild z. B. wenn der Bauch hart wird, die Rippen oder das Zwerchfell nach oben schieben, die Pobacken deutlich zusammenziehen oder beim Testversuch die Atmung aussetzt. Praktisch lässt sich das prüfen, indem man eine Hand auf den unteren Bauch und eine Hand auf die Pobacke legt: spürt nur einer der Bereiche deutlich Arbeit, ist die Aktivierung falsch lokalisiert.
Folgen: wiederholtes Trainieren mit dominanter Gluteus‑ oder Bauchaktivität macht das Beckenboden‑Training ineffektiv — die eigentlichen Muskeln bleiben schwach, Beschwerden (Inkontinenz, Druckgefühl, mangelnde Stabilität) bessern sich kaum. Zusätzlich kann chronisch erhöhtes intra‑abdominelles Druckgefühl, verstärkte Rücken- oder Beckenschmerzen und sogar eine Verschlechterung bei Prolaps‑Beschwerden entstehen, wenn immer „gepresst“ wird statt fein aktiviert. Atemanhalte‑Technik und zu starke Bauchanspannung können außerdem zu Blutdruck‑ und Kreislaufreaktionen führen.
Korrekturhinweise kurz und praktisch: neutraler Beckenstand (auf dem Rücken mit angezogenen Knien ist Isolieren oft leichter), normal weiteratmen, Vorstellung eines „sanften Aufziehens“ oder „Fahrstuhls“, der den Beckenboden nach oben hebt, statt Zusammenpressens. Kleine, kurze Kontraktionen (1–3 Sekunden) mit bewusster Entspannung dazwischen helfen, die Isolation zu schulen; visuelle oder taktile Rückmeldung (Spiegel, Hand auf Bauch/Pobacke, Biofeedback-Gerät) macht die Unterschiedswahrnehmung schneller. Wenn es trotz Hinweisen nicht gelingt, die Aktivierung sauber zu trennen oder Schmerzen auftreten, ist die Anleitung durch eine spezialisierte Physiotherapeutin / einen Physiotherapeuten empfehlenswert.
Zu hohe Intensität / zu viele Wiederholungen
Oft sehen „zu hohe Intensität“ oder „zu viele Wiederholungen“ so aus: man führt viele maximale Kontraktionen (starke „Kegel“) hintereinander aus, erhöht die Anzahl der Sätze stark oder verlängert Haltezeiten deutlich über das eigene Leistungsniveau hinaus. Auf den ersten Blick scheint mehr ja besser – tatsächlich entstehen dadurch jedoch mehrere Problematiken.
Physiologisch führt Überlastung zu Muskelermüdung: nach einigen Sätzen ist die Beckenbodenmuskulatur so erschöpft, dass die Kontraktionen nicht mehr sauber ausgeführt werden können. Das reduziert mittelfristig die Wirksamkeit des Trainings und kann zu einer funktionellen Schwächung führen. Außerdem kann wiederholtes „volle Kraft“-Trainieren zu einer anhaltend erhöhten Muskelspannung (Hypertonus) führen, was Schmerzen im Beckenboden, Schmerzen beim Geschlechtsverkehr, Schwierigkeiten beim Wasserlassen oder Stuhlgang und ein schweres oder gedrücktes Gefühl im Becken begünstigt.
Bei ungewohnter oder falscher Belastung steigt außerdem das Risiko für ungünstige Kompensationsmuster: statt des Beckenbodens werden verstärkt Gesäß-, Bauch- oder Atemmuskeln eingesetzt, wodurch die intended Stabilisierung ausbleibt und Rückenbeschwerden zunehmen können. Wiederholtes Pressen oder Luftanhalten (Valsalva) bei hoher Intensität erhöht den intraabdominalen Druck und kann – besonders bei bereits bestehender Schwäche – Symptome wie Prolaps oder Harnverlust verschlechtern.
Typische Warnsignale, die auf Überlastung hindeuten: anhaltende oder stechende Schmerzen im Becken, Unfähigkeit, den Beckenboden wieder zu entspannen, Zunahme von Inkontinenz- oder Drangbeschwerden, verstärkte Rückenschmerzen oder allgemeine Erschöpfung der Beckenregion (oft erst 24–72 Stunden nach der Einheit spürbar). Wenn solche Zeichen auftreten, ist es sinnvoll, das Volumen sofort zu reduzieren.
Praktische Anpassungen: Qualität vor Quantität – lieber weniger, sauber ausgeführte Kontraktionen als viele schlampige. Pausen zwischen den Wiederholungen verlängern, Haltezeiten reduzieren und allmählich steigern; statt vieler maximaler Wiederholungen kurze, kontrollierte Kontraktionen und langsame längere Haltephasen mischen. Immer normal weiter atmen (nicht pressen) und auf entspannende Ausatmung bei der Kontraktion achten. Wenn Unsicherheit bleibt oder Symptome nicht innerhalb weniger Tage besser werden, sollte man das Training drosseln und eine spezialisierte Physiotherapeut:in konsultieren oder Biofeedback einsetzen, um Intensität und Technik sicher zu steuern.
Falsch angewendete Atemtechnik (z. B. Luft anhalten / Pressen)

Bei vielen Anfänger:innen führt eine falsche Atemtechnik dazu, dass die Übungen den Beckenboden nicht stärken, sondern im Gegenteil belasten. Häufige Fehler sind Luftanhalten (Valsalva/„Pressen“), kraftvolles Ausatmen mit Druck nach unten oder ein starres Brustatmen, bei dem die Atmung nicht mit der Muskelaktivität koordiniert wird. Solche Muster haben mehrere unerwünschte Folgen: der intraabdominelle Druck steigt stark an und drückt den Beckenboden nach unten statt ihn zu entlasten oder kontrolliert zu aktivieren; die richtige neuromuskuläre Ansteuerung des Beckenbodens wird gestört; es entstehen kompensatorische Anspannungen in Bauch, Nacken oder Gesäß; und bei empfindlichen Personen können Schwindel, Blutdruckspitzen oder verstärkte Schmerzen auftreten.
Praktische Korrekturen, die schnell helfen:
- Zuerst das Zwerchfell entspannen: im Liegen ein paar langsame Bauchatmungen üben (Bauch hebt sich beim Einatmen, senkt sich beim Ausatmen). Ziel: tiefe, ruhige Atmung ohne Luftanhalten.
- Nicht pressen, sondern „sanft anheben“: beim Anspannen des Beckenbodens bewusst ausatmen und gleichzeitig eine leichte Aufwärtsbewegung im Beckenboden vorstellen. Die Anspannung sollte kurz, kontrolliert und ohne Halten der Luft erfolgen.
- Vermeide starke Bauchanspannung oder Brusthochziehen. Die Hände auf Bauch und Brust legen: nur der Bauch bewegt sich deutlich mit, die Schultern bleiben entspannt.
- Schrittweise Schwierigkeitssteigerung: zunächst in Rückenlage üben (geringster Druck), dann im Sitzen, erst später im Stand oder bei Belastungen.
Hilfsmittel zur Rückmeldung (Spiegel, sanfter Fingertest, geschultes Biofeedback) helfen, zu überprüfen, ob wirklich gehoben statt gedrückt wird. Wenn beim Üben ein Gefühl von „Druck nach unten“, neu auftretende Schmerzen, Blutungen oder eine spürbare Vorwölbung im Scheidenbereich besteht, sofort die Übung beenden und ärztlichen/physiotherapeutischen Rat einholen.
Ignorieren von Schmerzsignalen
Schmerz ist ein wichtiges Warnsignal — ihn zu ignorieren kann den Trainingsfortschritt behindern oder Schaden verursachen. Leichte Muskelkaterähnliche Beschwerden (DOMS) 24–72 Stunden nach ungewohnter Belastung sind oft normal und klingen innerhalb weniger Tage ab. Akute, stechende, brennende oder sich verschlechternde Schmerzen während der Übung, Schmerzen, die die Atmung, das Gehen oder das Wasserlassen/Entleeren beeinträchtigen, oder Schmerzen, die mit Taubheit/Schwäche einhergehen, sind jedoch nicht harmlos und müssen sofort beachtet werden.
Unterscheide Schmerztypen kurz und praktisch:
- Normaler Muskelkater: dumpf, diffus, beginnt 24–72 h nach Belastung, wird besser (3–5 Tage).
- Warnschmerz: scharf, plötzlich, lokal, tritt während der Übung auf oder verschlechtert sich, begleitet von Funktionsstörungen oder neurologischen Symptomen.
Sofortmaßnahmen, wenn Schmerzen auftreten:
- Sofort stoppen und die Übung nicht weiterführen.
- Atmen beruhigen (ausatmen bei Kontraktion vermeiden Pressen/Valsalva).
- Kurz innehalten, in Ruhe beobachten: Besserung innerhalb Minuten spricht für Überlastung; fortbestehen oder Verschlechterung ist bedenklich.
- Schmerzen dokumentieren (Ort, Qualität, Intensität, Zeitpunkt, Auslöser) — nützlich für Therapeut:innen/Ärzt:innen.
- Bei leichteren Beschwerden: Dosierung reduzieren (weniger Wiederholungen, kürzere Haltezeiten, bessere Pausen), auf Technik und Atmung fokussieren, gegebenenfalls andere Übungen wählen, die das Becken nicht zusätzlich belasten.
Mögliche Folgen des Ignorierens:
- Verstärkung von bestehenden Problemen (z. B. chronische Beckenboden‑Überaktivität, myofasziale Schmerzen).
- Entstehung oder Verschlechterung von Haltungs- oder Rückenbeschwerden durch kompensatorische Anspannung.
- Verzögerte Heilung nach operativen Eingriffen oder bei entzündlichen Prozessen.
- In seltenen Fällen neurologische oder urologische Verschlechterung, wenn zugrundeliegende Pathologien übersehen werden.
Wann professionelle Abklärung nötig ist:
- Schmerzen, die während der Übung auftreten und nicht innerhalb weniger Stunden deutlich abklingen.
- Zunehmende oder anhaltende Schmerzen über 7–14 Tage trotz Anpassung der Belastung.
- Begleitende Symptome wie Fieber, starke Blutungen, Unfähigkeit zu urinieren oder Stuhlen, stärkere Taubheit/Schwäche in Beinen/Genitalbereich, neue Inkontinenz oder plötzliche Verschlechterung.
- Unsicherheit über Technik oder Verdacht auf Überaktivität des Beckenbodens — in diesem Fall gezielte Untersuchung und ggf. Biofeedback/Manualtherapie durch eine Beckenboden‑Physiotherapeut:in.
Praktische Hinweise zur Prävention:
- Vorher kurz checken (Aufwärmen, Schmerzstatus, kürzliche OP/Schwangerschaft).
- Bei Schmerzen sofort Technik prüfen: entspannte Atmung, keine Anspannung von Bauch/Po statt Beckenboden, ausreichend Pausen.
- Langsamer, konservativer Aufbau: niedrigere Intensität, weniger Wiederholungen, Priorität auf Qualität statt Quantität.
- Bei wiederkehrenden oder rätselhaften Schmerzen frühzeitig Fachpersonen einbeziehen — das schützt vor chronischen Problemen und beschleunigt zugleich einen sicheren Trainingsaufbau.
Sicheres Vorgehen beim ersten Training
Kurzcheck vor dem Start: Harn- und Stuhlkontinenz, Schmerzen, Schwangerschaft, OP-Vorgeschichte
Bevor Sie mit der ersten Einheit beginnen, lohnt sich ein kurzer, systematischer Check, um Risiken zu erkennen und das Training sicher zu gestalten. Prüfen Sie mindestens:
- Harn- und Stuhlkontinenz: Gibt es bereits ungewollten Harn- oder Stuhlabgang (Stress- oder Dranginkontinenz)? Wenn ja, Intensität und Technik anpassen oder physiotherapeutische Abklärung empfehlen.
- Schmerzstatus: Liegen akute Schmerzen im Unterbauch, Beckenboden, Rücken oder beim Wasserlassen/Stuhlgang vor? Schmerzen vor, während oder nach Übungen müssen ernst genommen werden.
- Schwangerschaft / Wochenbett: Sind Sie schwanger (welches Trimester?) oder frisch entbunden (wie viele Wochen post partum)? Manche Anpassungen sind nötig und bei komplizierten Geburtsverletzungen gilt gesonderte Vorsicht.
- Operations- und Verletzungsvorgeschichte: Kürzlich durchgeführte gynäkologische/abdominelle Eingriffe, Kaiserschnitt, Dammriss dritten/fourth grades oder bekannte Narbenprobleme sollten vor Beginn besprochen werden.
- Weitere relevante Diagnosen/Medikamente: Neurologische Erkrankungen, aktive Infekte, Gerinnungsmedikation oder sonstige kontraindizierende Befunde melden.
Bei unkomplizierter Geburt und ohne akute Komplikationen empfehlen Leitlinien, die Beckenbodenarbeit früh—bereits im Wochenbett—sanft zu beginnen; die Übungen werden oft als Teil der postnatalen Versorgung empfohlen. (nhs.uk)
Bei schweren Dammverletzungen (3./4. Grades), größeren vaginalen Operationen oder wenn Wunden/starke Blutungen/Infektionen vorliegen, ist eine fachärztliche/physiotherapeutische Abklärung und meist eine zurückhaltendere zeitliche Planung (z. B. Vorstellung in einer spezialisierten Nachsorge etwa 6–8 Wochen) sinnvoll. (uclh.nhs.uk)
Während einer normalen Schwangerschaft sind gezielte Beckenbodenübungen sicher und werden zur Prävention von Harninkontinenz empfohlen; Übungen sollten jedoch an Trimester, Beschwerden und individuelle Risiken angepasst werden. (physio-pedia.com)
Treten während oder nach der ersten Einheit deutliche Verschlechterungen (ansteigende Schmerzen, neue neurologische Ausfälle, verstärkte Blutungen, ausgeprägte Verschlechterung der Kontinenz) auf, das Training sofort stoppen und zeitnah medizinische/physiotherapeutische Abklärung suchen. Wenn Sie unsicher sind, lohnt sich vor dem Start eine kurze Untersuchung oder ein Termin bei einer/m spezialisierten Beckenboden-Physiotherapeut:in. (england.nhs.uk)
Anleitung zur richtigen Aktivierung (Einsatz von Atem- und Visualisierungs-Cues)
Beginne immer in einer entspannten Position (z. B. Rückenlage mit leicht angewinkelten Knien oder aufrecht sitzend). Atme ein paar Mal bewusst tief in den Bauch (Zwerchfellatmung): Bauch hebt sich beim Einatmen, sinkt beim Ausatmen. So bleibt die Atmung unabhängig von der Beckenbodenaktivität.
- Orientierung: Finde das Gefühl
- Atme tief ein. Beim Ausatmen ziehst du den Beckenboden sanft nach innen und oben — wie wenn du den Urinstrahl kurz stoppen würdest oder als würdest du einen kleinen Ball im Scheiden-/Damm-Bereich anheben. Kurz halten (1–2 Sekunden) und beim nächsten Einatmen wieder entspannen. Nutze das Stoppen des Harnstrahls nur einmalig als Sensibilisierungs-Hilfe, nicht als Übungsroutine.
- Achte darauf, nicht die Gesäßmuskeln kräftig anzuspannen, nicht die Luft anzuhalten und nicht die Rippen nach außen zu drücken. Die Atmung bleibt fließend: Einatmen = Entspannen, Ausatmen = sanfte Aktivierung.
- Atem‑Timing und Koordination
- Grundregel für Einsteiger: Exhalation (ausatmen) und gleichzeitig die Beckenbodenmuskulatur leicht anziehen und nach oben ziehen. Beim Fortgeschrittenen kann eine sanfte Aktivierung auch bei neutraler Atmung gehalten werden, ohne zu pressen.
- Niemals pressen oder die Luft anhalten (Valsalva). Das erhöht Druck auf Beckenboden und Wirbelsäule und kann das Gegenteil bewirken.
- Visualisierungs‑Cues (hilft Wahrnehmung und Feinsteuerung)
- „Aufzug‑Bild“: Stelle dir vor, ein Aufzug zieht vom Damm zur Bauchnabelregion — langsam anziehen, Kurzstopp, zurückfahren.
- „Zugbrücke/Schließmechanismus“: Schließe leicht das Beckenbodenband wie eine Zugbrücke, dabei kein kraftvolles Zusammendrücken der Beine.
- „Perlen an einer Schnur“: Ziehe eine Perle mit einer Schnur vom Scheiden‑/Damm‑Bereich Richtung Bauch. Wähle ein Bild, das für dich passt — die Vorstellung verbessert die gezielte Aktivierung.
- Feingliederung der Aktivierung
- „Kurzkontraktionen“: Schnell anziehen und sofort loslassen (flicks). 8–12 Wiederholungen. Gut für Reaktionsfähigkeit (z. B. bei Husten).
- „Haltekontraktionen“: Sanft anziehen, 3–5 Sekunden halten, komplett entspannen. 6–12 Wiederholungen. Später langsam auf 8–10 Sekunden steigern.
- Zwischen den Wiederholungen vollständig entspannen (längere Entspannungsphase als Kontraktion).
- Fehlervermeidung und Selbstkontrolle
- Prüfe mit der Hand (bei Frauen außen am Damm/Scheide) oder mit einem Spiegel: es sollte ein leichtes Heben und kein Vorwölben nach außen sichtbar sein.
- Vermeide kräftiges Zusammenkneifen der Pobacken, pressen der Bauchmuskeln oder das Hochziehen der Schultern.
- Wenn du beim Aktivieren den Bauch signifikant nach außen drückst, atme bewusster und versuche eine noch subtilere, nach oben gerichtete Kontraktion.
- Integration in den Alltag und Progression
- Übe zunächst in Rückenlage, dann im Sitzen, später im Stehen und bei leichter Belastung (z. B. beim Aufstehen, Husten). Die Koordination mit der Atmung bleibt gleich.
- Bei Unsicherheit oder Schmerzen: kurze Pause, ggf. Rücksprache mit einer erfahrenen Physiotherapeutin / einem Physiotherapeuten.
Kurz gefasst: Atme ruhig und tief, ziehe den Beckenboden sanft nach innen‑oben beim Ausatmen, vermeide Pressen und starke Nebenspannungen, nutze bildhafte Vorstellungen für die Wahrnehmung und baue von kurzen, schnellen Kontraktionen zu längeren Halten auf. Stoppe bei Schmerz und lass dir bei Unsicherheit professionelle Anleitung geben.
Dosierung: Dauer, Wiederholungen, Frequenz – konservative Einstiegswerte
Beim ersten Training gilt: konservativ starten, sauber ausführen, langsam steigern. Konkrete Einstiegswerte und Progressionsregeln:
-
Gesamtdauer einer ersten Einheit: 5–20 Minuten (inkl. Atmungs‑ und Wahrnehmungsübungen). Kürzere Einheiten für reines Beckenbodentraining, längere für kombinierte Rumpf‑/Rückenprogramme.
-
Beckenboden — sehr konservative Anfangsphase (Woche 1–2):
- Häufigkeit: 1–2 kurze Einheiten/Tag; später Ziel: 3×/Tag bei guter Verträglichkeit.
- Inhalt je Einheit: 5–8 „schnelle“ Kontraktionen (je ~1 Sek.) + 3–5 kurze Halte (je 2–3 Sek.).
- Pausen: zwischen den Kontraktionen jeweils Ruhe in etwa der Haltezeit (z. B. 2–3 Sek.).
- Progression: erst wenn technisch sicher und beschwerdefrei, wöchentlich Haltezeit um 1–2 Sek. erhöhen; Zielmittelfristig 8–12 Wiederholungen mit 6–8 Sek. Haltezeit, 1–3 Sätze, 3×/Tag.
-
Rücken / tiefe Rumpfmuskulatur — konservativer Einstieg:
- Häufigkeit: 2–3× pro Woche (nicht an drei aufeinanderfolgenden Tagen), ergänzend können leichte Aktivierungen täglich eingebaut werden.
- Volumen pro Übung: 1–2 Sätze à 8–12 Wiederholungen für dynamische Übungen; für isometrische Halteübungen Anfangswerte 5–10 Sek. pro Wiederholung.
- Pausen: 30–60 Sek. zwischen Sätzen/Übungen.
- Gesamtdauer der Einheit: 10–30 Minuten je nach Umfang.
-
Regeln zur Progression:
- Erhöhe nicht gleichzeitig Dauer, Anzahl und Intensität. Lieber erst Haltezeit, dann Wiederholungen, dann Sätze/Intensität steigern.
- Maximal eine Parameteränderung pro Woche, und nur wenn Übungen sauber und schmerzfrei ausführbar sind.
- Kleine, tägliche Micro‑Sets (1–2 Minuten) für Beckenboden sind effektiv; schwere Kraftübungen für den Rücken benötigen Regenerationszeit (48–72 Std.).
-
Atem- und Technikhinweis:
- Niemals pressen oder die Luft anhalten (Vermeidung von Valsalva). Atmen ruhig weiter, Kontraktion mit Ausatmung unterstützen.
- Bei Unsicherheit lieber weniger Wiederholungen, dafür korrekte Ausführung.
-
Wann reduzieren/pausieren:
- Auftreten von neuen oder zunehmenden Schmerzen, verstärkter Inkontinenz, Schwindel oder kurzatmiger Belastungsreaktion → sofort abbrechen und bei Bedarf fachärztlich/physiotherapeutisch abklären.
Wenn Sie unsicher sind, beginnen Sie mit der sehr konservativen Variante und lassen sich bei Bedarf von einer Beckenboden‑Physiotherapeutin / einem -Physiotherapeuten begleiten.
Hilfsmittel: Spiegel, Biofeedback, geschulte Physiotherapeut:innen
Niederschwellige Hilfsmittel können das erste Training deutlich sicherer und effektiver machen – wichtig ist aber die richtige Einordnung: sie unterstützen die Wahrnehmung und das motorische Lernen, ersetzen aber keine fachliche Abklärung bei Unsicherheiten oder Schmerzen. Ein einfacher Spiegel ist oft das sinnvollste Einstiegs‑Werkzeug: er erlaubt das Sichtbar‑Machen von äußeren Bewegungen (z. B. Hebung/Absenkung des Damm‑/Perinealbereichs, Vermeidung von Pressen) und hilft, unerwünschte Aktivität von Bauch oder Gesäß zu erkennen. Ergänzend sind taktile Rückmeldungen (Hand auf dem Bauch, Finger am Damm oder in Absprache vaginal/anal) nützlich, um das Gefühl für Richtung und Intensität der Kontraktion zu schärfen.
Biofeedback‑Geräte liefern objektive Rückmeldung (visuell oder akustisch) über Muskelaktivität oder Druck und beschleunigen häufig das Lernverhalten, weil sie unmittelbar zeigen, ob wirklich der Beckenboden aktiviert wird. Typische Systeme arbeiten mit Oberflächen‑EMG, intravaginalen/analen Sensoren oder Druckmessungen. Diese Geräte sind besonders hilfreich, wenn die Eigenwahrnehmung schwach ist oder wenn gezielte Progression und Messbarkeit gewünscht sind. Achten Sie bei der Anwendung auf Hygieneregeln, passende Größe/Sensor‑Typ und darauf, dass die Nutzung nicht schmerzhaft ist.
Weil einige Biofeedback‑Methoden invasiv sind (vaginale/anal‑Sensoren), sollte die erste Anwendung idealerweise unter Anleitung einer geschulten Fachperson erfolgen. Physiotherapeut:innen mit Fortbildung im Bereich Beckenboden können: die richtige Lage und Technik zeigen; Biofeedback‑Signale erklären und interpretieren; Übungen an die individuelle Situation anpassen; Kontraindikationen (z. B. akute Infektionen, ungeklärte Blutungen) ausschließen und auf notwendige ärztliche Abklärung hinweisen. Bei Männern, Schwangeren oder nach Operationen sind spezialisierte Kenntnisse besonders wichtig.
Praktische Hinweise: vor einer Einheit Blase leeren; bei intravaginalen/analen Sensoren auf sterilen/geeigneten Schutz und Schmiermittel achten; Schmerzen, Blutungen oder anhaltendes Unwohlsein sind Stoppsignale – dann sofort Fachpersonal hinzuziehen. Für das Training zu Hause gilt: erstens die Technik unter Anleitung erlernen, zweitens Gerätebeschreibung genau lesen und drittens regelmäßige Check‑Termine mit der Therapeutin/dem Therapeuten vereinbaren, um Fehleinschätzungen zu vermeiden. Abschließend: Spiegel und einfache taktile Cues sind ein guter Anfang; Biofeedback kann den Lernprozess deutlich unterstützen, sollte aber kontrolliert und fachbegleitet eingesetzt werden.

Beispielstruktur einer ersten Trainingseinheit (konzeptionell)
Aufwärmen und Atemübung
Beginnen Sie die erste Einheit mit 5–10 Minuten sanfter Mobilisation und bewusster Atmung, um Nervensystem und Muskulatur vorzubereiten. Legen Sie sich am Anfang idealerweise in Rückenlage mit leicht angewinkelten Knien und den Füßen hüftbreit auf (Alternative: auf einem Stuhl aufrecht sitzen oder im Stand, falls Liegen unangenehm ist). Legen Sie eine Hand auf den Brustkorb, die andere auf den Bauch, um die Atembewegung zu spüren. Atmen Sie ruhig durch die Nase ein (3–4 Sekunden), so dass sich vor allem der Bauch hebt, und langsam durch den Mund oder die Nase aus (4–6 Sekunden). Wiederholen Sie 6–8 Atemzüge.
Achten Sie bei der Ausatmung auf eine sehr feine, unterstützende Anspannung des Beckenbodens – wie ein sanftes „Anheben“ innen, ohne die Luft anzuhalten oder die Bauchmuskeln stark zu pressen. Wichtige Cues: keine Kiefer- oder Schultermobilisation, keine sichtbar harte Anspannung des Bauches, keine Aktivierung der Gesäßmuskulatur. Wenn Sie unsicher sind, versuchen Sie kurz das Bild, beim Ausatmen innerlich „den Urinstrahl anzuhalten“ – nur als fühlbare Orientierung, nicht als tatsächliche Übung während des Wasserlassens.
Im Anschluss an die Atemphase folgen 2–4 Minuten leichter Mobilisation der Hüfte und unteren Wirbelsäule (je nach Lageform): in Rückenlage 8–10 kontrollierte Beckenkippungen (einatmen neutral, ausatmen leichte Beckenkippung/„Pelvic tilt“, dabei das Kreuzbein Richtung Matte ziehen), 6–8 langsame Knie-zu-Brust-Bewegungen oder abwechselndes Beinaufstellen mit kleinen „Spann‑/Löse“-Bewegungen im Rumpf. In Vierfüßlerstand eignen sich 6–8 Cat‑Cow‑Bewegungen (wirbelsäulenflexion und -extension) kombiniert mit der beschriebenen Atemführung.
Ziel ist ein entspanntes, wahrnehmbares Zusammenspiel von Zwerchfellatmung und leichter Beckenbodenaktivierung sowie die Reduktion von unkontrollierter Spannung. Gesamtdauer dieser Phase: etwa 5–10 Minuten. Hinweise zur Sicherheit: vermeiden Sie Pressen oder Luftanhalten (Valsalva), unterbrechen Sie bei Schwindel, starken Schmerzen oder ungewöhnlicher Blutung und bevorzugen Sie in der Schwangerschaft lieber sitzende oder seitliche Positionen statt längerer Rückenlage.
Einführung in gezielte Beckenbodenkontraktionen (isometrisch kurz/lang)
Zu Beginn kurz erklären, was die beiden Varianten leisten: „kurze“ isometrische Kontraktionen (schnelle Anspannung und sofortiges Loslassen) trainieren die schnellen Muskelfasern und sind wichtig für Situationen mit plötzlichem Druckanstieg (Husten, Niesen, Heben). „Lange“ isometrische Kontraktionen (kontrolliertes Halten über mehrere Sekunden) verbessern die Ausdauer und die stützende Funktion des Beckenbodens im Alltag und bei länger andauernder Belastung.
Anleitung zur Ausführung (Grundprinzip): in einer entspannten Ausgangsposition (z. B. Rückenlage mit angewinkelten Knien oder auf einem Stuhl aufrecht sitzen), Becken neutral, Atmung ruhig. Vor jeder Wiederholung kurz ausatmen, dann beim Ausatmen sanft nach innen und oben „anheben und zusammenziehen“ – Bildkonstrukte wie „den Harnstrahl stoppen“, „inneren Aufzug hochziehen“ oder „Perineum leicht Richtung Bauchnabel heben“ helfen vielen. Die Anspannung soll innen spürbar sein, ohne dass Kiefer, Schultern, Gesäß oder Bauch stark mitschalten oder die Luft angehalten wird.
Technische Feinheiten und Prüfungen: die Atmung darf nicht angehalten werden (kein Pressen/Valsalva). Zur Kontrolle die Hand auf den unteren Bauch legen: dort sollte bei richtiger Aktivierung keine starke Auswärtsbewegung/„Aufwölbung“ zu spüren sein. Wer mag, kann mit einem Spiegel oder mit den Fingern (extern am Damm) prüfen, ob eine leichte Hebebewegung spürbar ist. Biofeedback-Geräte oder eine geschulte Physiotherapeutin/ein geschulter Physiotherapeut bieten verlässlichere Rückmeldung — bei Unsicherheit darauf verweisen.
Konkrete Einstiegsparameter (konservativ): für schnelle Kontraktionen 1–2 Sekunden Anspannung mit sofortigem Loslassen, 8–12 Wiederholungen, 1–2 Serien; für lange Halteübungen zunächst 5–8 Sekunden halten, 4–6 Wiederholungen, 1–2 Serien. Pause zwischen den Einzelwiederholungen etwa so lange wie die Haltezeit; zwischen Serien 1–2 Minuten. Qualität vor Quantität: lieber kürzere, saubere Kontraktionen als viele fehlerhafte Wiederholungen.
Progressionsprinzipien: sobald kurze/harte und lange/ruhige Haltezeiten kontrolliert möglich sind, allmählich Dauer oder Wiederholungszahl erhöhen (z. B. lange Haltezeiten schrittweise auf 10 Sekunden ausdehnen), die Position erschweren (sitzend → stehend) oder die Kontraktion in funktionelle Bewegungen integrieren (z. B. vor dem Heben kurz anspannen). Für Dranginkontinenz sind die schnellen „Flicks“ besonders wichtig; für allgemeine Stützung und Rückenentlastung die längeren Haltewerte.
Hinweise zu Fehlern und Risiken: wenn beim Anspannen starke Aktivität der Gesäßmuskulatur oder ein kräftiges Anspannen der Bauchmuskulatur vorkommt, die Atmung blockiert oder Schmerzen/Verstärkung von Prolapsgefühl auftreten, abbrechen und Technik überprüfen lassen. Bei akuten Schmerzen, ungewöhnlichen Blutungen oder nach recenten Operationen sollte vor Fortsetzung ärztlicher Rat eingeholt werden.
Kurzer Praxis-Checklist für die erste Einheit: Position wählen (Rücken/aufrecht), Atemrhythmus vereinbaren (ausatmen → anspannen), kurze Serie (1–2 s, 8–12×), Pause, lange Serie (5–8 s, 4–6×), auf Qualität und Entspannung zwischen den Wiederholungen achten, Empfindungen notieren und bei Unsicherheit professionelle Anleitung suchen.
Einbindung in leichte Rumpf-/Stabilisierungsübungen (ohne Überlastung)

Beginne jede Übung mit einer neutralen Wirbelsäulenposition und bewusster Atmung: ein- durch die Nase in den Bauch, aus- durch den Mund. Vor jeder Bewegung kurz (1–2 s) eine leichte, gezielte Beckenbodenaktivierung auslösen (sanftes Hochziehen, wie beim Unterbrechen des Harnstrahls) und diese als „Anker“ nutzen — entweder nur als Startsignal oder als leichter kontinuierlicher Halteimpuls (≈10–30 % der maximalen Kraft) während der Bewegung. Vermeide Luftanhalten (Valsalva) und Pressen nach unten.
Praktische, schonende Übungsauswahl (Reihenfolge von leicht nach etwas anspruchsvoller), jeweils mit Dosierungsvorschlag und Hinweisen:
-
Rückenlage, Beckenkippen + kurze Beckenboden-Kontraktionen
- Ausführung: Becken neutral halten, kleines Beckenkippen durchführen (leichtes Anheben des unteren Rückens), dabei 1–3 s Beckenboden anziehen.
- Dosierung: 2–3 Sätze × 8–10 Wiederholungen.
- Ziel: Koordination Beckenboden ↔ Beckenlage, minimale Hüft-/Rückenbelastung.
-
Deadbug (liegend, Arme/Beine kontrolliert absenken) mit Beckenbodenanker
- Ausführung: In Rückenlage beide Beine in Tischhaltung, beim Arm/Bein-Absenken Beckenboden kurz anziehen und neutraler Rumpf behalten. Kleine Bewegungen, nur so weit, dass die LWS nicht wegdrückt.
- Dosierung: 2 Sätze × 6–8 Wdh pro Seite, langsames Tempo.
- Ziel: exzentrische Kontrolle der Tiefe Rumpfmuskulatur bei gleichzeitigem Pelvic‑Floor‑Timing.
-
Vierfüßler (Cat/Cow zur Mobilisation) → Bird‑Dog leicht
- Ausführung: Zuerst mobilisierend Cat/Cow, dann Bird‑Dog: ein Arm/Bein anheben, Beckenboden kurz vor der Bewegung aktivieren und während der Haltephase (2–4 s) leicht halten.
- Dosierung Bird‑Dog: 2 Sätze × 5–6 Wdh pro Seite.
- Ziel: Koordination zwischen Rumpfstabilität und Gegenseitiger Arm-/Beinbewegung.
-
Glute‑Bridge (Beckenheben) mit Fokus auf Rumpfstabilität
- Ausführung: Beim Hochdrücken Beckenboden leicht anziehen und gegen das Anheben stabil halten; keine starke Hyperextension der Lendenwirbelsäule.
- Dosierung: 2–3 Sätze × 8–12 Wdh, ggf. mit kurzen Halten (3–5 s).
- Ziel: Hüftstreckung trainieren ohne Kompensation über den Rücken.
-
Halbplank an den Knien / Wall‑Plank (stehend) als abschließende Stabilitätsübung
- Ausführung: Neutraler Rücken, Beckenboden als leichter Halteimpuls. Kurz halten (10–20 s) und auf saubere Atmung achten.
- Dosierung: 2–3 Wiederholungen, Haltezeit schrittweise steigern.
Wichtige Technik‑ und Sicherheitsregeln:
- Intensität niedrig beginnen: kurze Kontraktionen (3–5 s) und nur moderates Halten (kein dauerhafter maximaler Tonus).
- Keine Pressatmung: beim Anziehen leicht ausatmen; während des Halts normal weiteratmen.
- Keine sichtbare Auswölbung oder „Nach‑unten‑Drücken“ im Genitalbereich; spürbares Heben/Einklappen ist ein gutes Zeichen.
- Stoppen bei stechenden Schmerzen, deutlich verschlechterter Inkontinenz oder dem Gefühl eines Drucks/Ballotierens (bei Prolaps‑Verdacht). In solchen Fällen fachärztliche Abklärung bzw. Beckenboden‑Physio suchen.
- Häufige Fehler: gleichzeitig starke Bauch‑ oder Gesäßanspannung anstatt gezieltem, feinem Beckenboden; zu schnelle/unerwachsene Bewegungen; Überladung durch zu viele Wiederholungen.
Progressionsempfehlung:
- Wenn Technik sicher und schmerzfrei, erst Wiederholungen/Haltedauer, dann Intensität erhöhen (längere Haltezeiten, mehr Wiederholungen, komplexere Bewegungen), und zuletzt funktionelle Übertragungen (z. B. Aufstehen, Tragen) mit Beckenboden‑Timing integrieren.
- Frequenz: anfänglich 2–3x pro Woche gezieltes Kraft-/Koordinationstraining plus tägliche kurze Aktivierungs‑„Check‑Ins“ (mehrere kurze Anspannungen über den Tag).
Hilfsmittel und Tests:
- Spiegel, Handkontakt am unteren Bauch/perineal (wenn möglich) zur Selbstkontrolle; bei Unsicherheit Biofeedback oder Anleitung durch spezialisierte Physiotherapeut:innen nutzen.
- Kurzer Selbsttest: bei leichter Beckenbodenkontraktion sollte sich die LWS nicht stärker wölben, und es darf nicht zur Belastungsinkontinenz kommen.
Kurz: Kleine, technisch saubere Rumpf‑/Stabilisierungsübungen in geschützten Positionen—mit vorangehender/z simultaner, aber moderater Beckenbodenaktivierung und korrekter Atmung—geben eine sichere, gut steuerbare Einstiegsmöglichkeit ohne Überlastung.
Cool-down und Nachruhe / Wahrnehmungsphase
Die Abkühl‑ und Nachruhephase sollte mindestens 5–15 Minuten dauern und ist genauso wichtig wie die aktive Einheit: sie hilft, das Nervensystem zu beruhigen, die Durchblutung zu normalisieren und die neue Wahrnehmung im Beckenboden zu verankern. Beginnen Sie im Liegen (Rückenlage, Beine angewinkelt) mit 5–8 ruhigen diaphragmalen Atemzügen: tief in den Bauch einatmen, langsam über 4–6 Sekunden ausatmen und dabei bewusst loslassen. Anschließend 3–5 sehr sanfte, kurze Beckenboden‑Checks: leicht anspannen (2–3 s), loslassen (5–8 s) — dabei auf Qualität (gezielte, nicht „Bauch/Po“-Anspannung) achten, nicht auf Höhe oder Kraft.
Fügen Sie einfache Mobilisationsübungen für unteren Rücken und Hüfte ein (je 6–8 Wiederholungen): langsame Beckenkippungen im Liegen, seitliche Hüftkreise im Vierfüßlerstand oder ein kurzes Kindhaltung‑Stretch (30–60 s), alles ohne Schmerz und ohne Pressen. Danach 2–3 Minuten „Body‑Scan“: mit geschlossenen Augen die Aufmerksamkeit langsam vom Kopf zum Becken lenken, Empfindungen (Wärme, Schwere, Ziehen, Entspannung) wahrnehmen und neutral notieren. Ziel ist nicht, etwas zu verändern, sondern wahrzunehmen.
Praktische Hinweise für die Zeit nach der Einheit: trinken Sie ein Glas Wasser, gehen Sie bei Bedarf zur Toilette, und ruhen Sie sich noch kurz aus. Vermeiden Sie für den restlichen Tag schwere Hebetätigkeiten, starkes Pressen oder intensive Baucharbeit, wenn Sie noch deutliches Ziehen oder Ermüdung spüren. Kleine, lockere Spaziergänge sind in Ordnung und fördern die Regeneration.
Dokumentieren Sie kurz in einem Tagebuch oder auf dem Smartphone: wie fühlte sich der Beckenboden an (z. B. „kräftig/ermüdet/taub“), Schmerzen (Ort, Intensität, zeitlicher Verlauf), Inkontinenz‑Vorkommnisse oder andere ungewöhnliche Empfindungen. Wenn Schmerzen akut sind, länger als 48 Stunden bestehen, sich verschlimmern oder neue Störungen (z. B. verstärkte Blutungen, Probleme beim Wasserlassen, neurologische Ausfälle) auftreten, brechen Sie das Training ab und suchen Sie fachliche Hilfe (Physiotherapie, Gynäkolog:in/Urolog:in). Kleinere Nachwirkungen wie leichte Schwere, veränderte Sensibilität oder Muskelkater sind häufig und meist vorübergehend.
Wie man Überraschungen interpretiert und darauf reagiert
Wann Ergebnisse ermutigend sind und beibehalten werden können
Sofort spürbare Verbesserungen sind dann ermutigend, wenn sie stabil und funktional sind und nicht mit neuen oder zunehmenden Beschwerden einhergehen. Typische positive Signale sind ein klareres Körpergefühl im Becken, ein Gefühl von besserer Stabilität beim Stehen/Laufen oder beim Heben, sowie eine spürbare Verringerung von Drang oder kleinen Harnverlusten bei typischen Belastungen (Husten, Niesen, Sport). Wenn solche Effekte mehr als einmal auftreten — also nicht nur unmittelbar nach der Einheit, sondern auch am nächsten Tag und bei den folgenden Alltagsaktivitäten — ist das ein gutes Zeichen.
Messbare Fortschritte machen die Einschätzung leichter: z. B. längere Haltezeiten einer gezielten Kontraktion (von 1–2 s auf 5–10 s), mehr saubere Wiederholungen ohne Ermüdung (z. B. 8–12 saubere Kontraktionen), bessere Koordination von Atmung und Anspannung oder das erfolgreiche Unterdrücken von Leckagen beim Husten-Test. Auch objektive Verhaltensänderungen wie weniger Inkontinenz-Episoden pro Woche oder weniger Vermeidung bestimmter Bewegungen sind klare Indikatoren.
Zeitlich sind erste positive Signale möglich schon nach der ersten oder wenigen Einheiten, realistischere und nachhaltigere Verbesserungen zeigen sich jedoch meist über mehrere Wochen regelmäßigen Trainings — typischerweise innerhalb von 2–6 Wochen lassen sich brauchbare Trends erkennen. Deshalb lohnt sich das Fortsetzen eines konservativen Programms (konstante Häufigkeit, saubere Technik) mindestens über diesen Zeitraum, bevor man Erfolg oder Misserfolg bewertet.
Wichtig ist, positive Effekte gegen mögliche Warnzeichen abzuwägen: Verbesserungen gelten als beibehaltenswert, solange sie ohne neu aufgetretene oder zunehmende Schmerzen, ohne verstärkte Schweregefühle im Becken und ohne Verschlechterung von Blasen‑/Darmfunktionen auftreten. Treten Schmerzen, anhaltende Verschlechterungen oder neurologische Veränderungen auf, sollte das Training pausiert und eine fachliche Abklärung (Beckenbodenphysiotherapie, Gynäkologie, Urologie, Orthopädie) eingeholt werden.
Praktisch empfehlen sich einfache Selbstkontrollen: ein kurzes Trainings‑/Symptomtagebuch (Kontraktionsdauer, Anzahl, Inkontinenzvorfälle, Schmerzen), regelmäßige kurze Tests (Husten‑/Sprung‑Test) und gegebenenfalls Video/Biofeedback oder Kontrolle durch eine geschulte Fachperson. Wenn die erfassten Werte und das Alltagsgefühl über mehrere Wochen stabil besser werden, ist das ein klares Signal, diese Vorgehensweise beizubehalten und schrittweise zu steigern.
Wann Symptome auf falsche Ausführung oder medizinische Probleme hindeuten
Leichte Veränderungen nach der ersten Einheit sind häufig und meist harmlos. Anders verhält es sich, wenn Beschwerden bestimmte Merkmale haben, die auf falsche Ausführung oder auf ein medizinisches Problem hindeuten. Typische Warnzeichen, bei denen Sie das Training sofort stoppen und genauer prüfen sollten, sind zum Beispiel:
- scharfer, stechender oder plötzlich einsetzender Schmerz im Becken, in der Leiste oder im Rücken (nicht das normale Ziehen von Muskelkater),
- zunehmende oder neue Schmerzen während Ruhephasen oder beim Gehen, die nicht innerhalb von 48–72 Stunden abklingen oder sich verschlimmern,
- spürbare Verschlechterung der Blasen- oder Darmfunktion (plötzlich häufiger Harndrang, große Inkontinenzschübe, unkontrollierter Stuhlgang) oder Auftreten von Blut im Urin/der Blutung nach Menopause,
- Neurologische Ausfälle wie Taubheitsgefühle, Kribbeln oder Schwäche in den Beinen, Probleme beim Wasserlassen/Entleeren der Blase oder beim Stuhlgang (z. B. Harnverhalt),
- ein Gefühl von „Vorwölbung“ oder neuem Druck im Vaginalbereich (Hinweis auf eine Verschlechterung einer Senkung),
- Fieber, Schüttelfrost oder sonstige Zeichen einer Infektion in Kombination mit Beckenbeschwerden.
Fehleranzeichen, die eher auf falsche Technik als auf eine akute Erkrankung hindeuten, sind unter anderem:
- vermehrte Inkontinenz direkt nach den Übungen (häufiges Zeichen: Pressen statt Anheben des Beckenbodens),
- ausgeprägte Aktivierung von Bauch- oder Gesäßmuskulatur statt gezielter, lokaler Beckenbodenkontraktion (die Übung „fühlt“ nur in der Bauch-/Po-Muskulatur),
- Atemanhalten oder starkes Pressen während der Kontraktion (führt zu erhöhtem Druck auf Becken/Brustkorb und mindert den Übungseffekt),
- rasche Ermüdung mit anschließendem „Nachgeben“/Schweregefühl im Becken (zu hohe Intensität oder falsche Dosierung).
Was tun, wenn Warnzeichen auftreten:
- Sofort pausieren; Schmerzen oder unerwartete Symptome nicht „überspielen“.
- Kurz dokumentieren: Art, Zeitpunkt, Auslöser, Intensität, Begleitsymptome und ob sich etwas bessert oder verschlechtert. Solche Notizen helfen Fachpersonen später sehr.
- Bei klaren Technikfehlern (z. B. Pressen statt Anheben, sichtbare Fehlhaltung) eine geschulte Behandlerin/einen geschulten Behandler (Physiotherapie mit Beckenbodenspezialisierung, Gynäkologie, Urologie) aufsuchen; Video- oder Spiegelaufnahmen der Ausführung können beim Befund nützlich sein.
- Bei roten Flaggen (starke, anhaltende Schmerzen, neurologische Ausfälle, starke Blutungen, Fieber, ausgeprägte Verschlechterung der Kontinenz) umgehend medizinische Abklärung suchen — Notfall, wenn sich Symptome rasch verschlechtern oder schwere Funktionsausfälle auftreten.
- Wenn unklar: konservativ eine kurze Trainingspause (ein bis drei Tage), dann mit sehr moderater Dosierung und Fokus auf Atemtechnik und Wahrnehmung neu starten; bei Unsicherheit fachliche Beratung einholen.
Kurz zusammengefasst: Leichter Muskelkater und erhöhte Wahrnehmung sind normal. Plötzliche, starke, fortschreitende oder neurologisch begleitete Symptome sind Warnsignale und sollten nicht ignoriert werden — in diesen Fällen rechtzeitig professionelle Abklärung und Korrektur der Technik suchen.
Empfehlung: Tagebuchführung über Empfindungen, Schmerz, Inkontinenz und Funktion
Führen Sie ein kurzes, strukturiertes Tagebuch — das macht Eindrücke messbar, hilft beim Erkennen von Mustern und ist wertvoll für Therapeut:innen oder Ärzt:innen. Halten Sie dafür mindestens 2–4 Wochen täglich oder bei besonderen Ereignissen Einträge fest; bei unklaren Problemen kann eine längere Beobachtungszeit (6–8 Wochen) sinnvoll sein. Ein sinnvolles Minimalschema für jeden Eintrag enthält Datum/Uhrzeit, Anlass (z. B. Training, Husten, Heben, Sex), Schmerz (Skala 0–10), Inkontinenz (ja/nein; Art: Stress/Drang/andere; Menge: Tropfen/klein/mittel/groß) und funktionelle Beobachtungen (z. B. Schweregefühl, veränderte Sensibilität, verbesserte Stabilität). Ergänzen Sie bei Bedarf: ausgeführte Übungen (Art, Dauer, Wiederholungen, Intensität), Haltung/Position, Menstruationsstatus, Medikamente, relevante Vorerkrankungen oder Operationen und Schlaf/Stressniveau — solche Kontextdaten erklären oft Schwankungen.
Praktische Eintragsbeispiele: „2026-04-03 09:00 – Aufstehen, Husten: kleine Einnässung (Stress), Schmerz 1/10, Becken fühlt sich schwer an.“ Oder: „2026-04-05 18:30 – Training: 3×10 kurze Kontraktionen, keine Inkontinenz, wahrgenommene Stabilität ↑.“ Verwenden Sie einfache Codes oder Kästchen (z. B. P für Pudding-ähnlicher Stuhl, S für Stress-Eintritt) wenn Ihnen das Schreiben zu umständlich ist; wichtig ist Konsistenz.
So nutzen Sie die Daten: suchen Sie nach Trends (häufige Lecks bei Husten, zunehmender Schmerz nach höherer Belastung, Verbesserung nach zwei Wochen regelmäßigen Trainings). Positive Trends bestärken Fortsetzen/Steigern; wiederkehrende oder sich verschlechternde Symptome sind Anlass zur Rückfrage bei einer Fachperson. Achten Sie besonders auf rote Flags, die sofort ärztliche Abklärung brauchen: neu auftretende starke oder stechende Schmerzen, plötzliche Zunahme von Blutungen, neue Taubheit im Genital-/Analbereich, Verlust der Kontrolle über Blase oder Darm oder Fieber.
Bewahren Sie das Tagebuch vertraulich auf; zeigen Sie Auszüge behandelnden Therapeut:innen oder Ärzt:innen bei Bedarf — konkrete Einträge beschleunigen Diagnostik und erlauben gezielte Therapieanpassungen.
Wann professionelle Hilfe nötig ist
Anhaltende oder zunehmende Schmerzen nach dem Training
Wenn Schmerzen nach der ersten Trainingseinheit am Beckenboden oder am Rücken nicht innerhalb weniger Tage deutlich nachlassen oder sogar zunehmen, sollte das Training pausiert und fachliche Abklärung eingeholt werden; eine erste Anlaufstelle ist die hausärztliche Praxis oder eine spezialisierte Beckenboden-Physiotherapie. (nhs.uk)
Sofortige oder dringende ärztliche Versorgung ist angezeigt bei starken, plötzlich aufgetretenen Schmerzen, Fieber, ungewöhnlich starker Blutung, Unfähigkeit, die Blase zu entleeren, oder bei neu aufgetretenen neurologischen Ausfällen (z. B. Beinschwäche, Taubheitsgefühle im Sattelbereich, plötzlicher Verlust von Blasen‑/Darmkontrolle) – diese Zeichen können auf ernstere Ursachen hinweisen und erfordern rasche Untersuchung. (mayoclinic.org)
Besonders vorsichtig sein sollten Personen kurz nach einer Operation, während einer Schwangerschaft oder mit bekannten gynäkologischen/urologischen Problemen: vor und nach operativen Eingriffen gibt es oft spezifische Empfehlungen, wann und wie Beckenboden‑ bzw. Rumpfübungen sicher wieder begonnen werden sollten. Bei Unsicherheit ist die Rücksprache mit der operierenden Klinik, der Gynäkologie oder der betreuenden Physiotherapie ratsam. (gloshospitals.nhs.uk)
Praktisch: dokumentieren Sie Schmerzen (Ort, Intensität, Zeitverlauf, auslösende Übungen), stoppen oder reduzieren Sie die Belastung, und vereinbaren Sie einen Termin bei einer spezialisierten Physiotherapeutin / einem Physiotherapeuten oder beim Hausarzt. In der Untersuchung werden Funktion, ggf. Entzündungszeichen und neurologischer Status geprüft; daraus folgen spezifische Maßnahmen oder Überweisungen (z. B. bildgebende Diagnostik, gynäkologische/urologische Abklärung). (nhsggc.scot)
Verschlechterung von Blasen-/Darmfunktionen oder neue neurologische Ausfälle
Plötzliche oder deutlich zunehmende Störungen von Blase oder Darm (z. B. neues Unvermögen, die Blase zu entleeren, plötzliches Stuhlinkontinenz‑Ereignis, starke Harnverhalte/Overflow‑Inkontinenz) oder neu aufgetretene neurologische Ausfälle (vor allem „Sattel“-Taubheit/Parästhesien im Intimbereich, rasch zunehmende beidseitige Bein‑Schwäche oder Gangstörung) sind potenzielle Notfälle und erfordern sofortige ärztliche Abklärung — ggf. Vorstellung in der Notaufnahme. Diese Symptome gehören zu den roten Flaggen für ein akutes Cauda‑equina‑Syndrom oder andere schwerwiegende Kompressions‑/neurologische Ursachen. (rightdecisions.scot.nhs.uk)
Wenn Sie akute Harnverhaltung spüren (Sie können überhaupt nicht mehr urinieren) oder sehr starke, neu aufgetretene Inkontinenz kombiniert mit Sensibilitätsverlust, sollte nicht abgewartet werden: in der Notaufnahme wird meist eine sofortige Entleerung mittels Katheter und weitergehende Bildgebung (z. B. MRT der Lendenwirbelsäule) veranlasst. Akute Harnretention ist sowohl diagnostisch als auch therapeutisch dringlich. (statpearls.com)
Bei neu verstärkter Stuhlinkontinenz, plötzlicher Obstipation mit fehlender Entleerung oder bei Blut im Stuhl gilt ebenfalls zeitnahe Abklärung; akute neurologische Ursachen oder organische Erkrankungen müssen ausgeschlossen werden. Suchen Sie in solchen Fällen kurzfristig ärztliche Hilfe (Hausarzt/Notfall), insbesondere wenn zusätzliche neurologische Zeichen oder Fieber hinzukommen. (nhs.uk)
Bei weniger dramatischen, aber deutlichen Verschlechterungen (z. B. vermehrte Drangbeschwerden, erhöhte Frequenz, wiederkehrende Harnwegsinfekte, deutlich mehr Inkontinenzereignisse als vor dem Training) ist ein rascher Termin beim Hausarzt oder direkt bei Fachpersonen sinnvoll; dort werden u. a. eine Urinuntersuchung und die Messung des Restharnvolumens (post‑void residual, Blasenscan) empfohlen, um Harnverhalt oder andere Ursachen zu erkennen und nötigenfalls zur urologischen/neurologischen Abklärung zu überweisen. (nice.org.uk)
Praktisch: unterbrechen Sie das Beckenboden‑/Rückenprogramm bei neuen schweren Symptomen, dokumentieren Sie Zeitpunkt und Art der Beschwerden (Tagebuch, ggf. Fotos oder Begleitsymptome), bringen Sie eine Medikamentenliste mit und bestehen Sie auf rascher Abklärung, wenn rote Flaggen vorliegen. Bei Unsicherheit lieber einmal zu viel in die Notaufnahme oder zum Hausarzt als zu wenig — frühe Diagnostik kann bleibende Schäden verhindern. (rightdecisions.scot.nhs.uk)
Hinweise für wen: Physiotherapie (Beckenbodenexpert:innen), Gynäkologie, Urologie, Orthopädie
Bei folgenden Problemen ist fachliche Abklärung bzw. eine spezialisierte Behandlung sinnvoll — und an welche Fachrichtung Sie sich richten sollten:
Bei Harnverlust, häufigerem Harndrang, Nykturie oder wenn konservative Maßnahmen (Einzelübungen, erste Anleitung) nicht ausreichen: zunächst Beckenbodenphysiotherapie mit einer auf Beckenboden/urogynäkologische Probleme spezialisierten Therapeut:in; die Leitlinien empfehlen konservative Therapie (Beckenbodentraining, Verhaltenstherapie, ggf. Biofeedback) als Erstlinientherapie und Physiotherapeut:innen sind oft die erste Anlaufstelle. (register.awmf.org)
Bei auffälligem Beckenbodenvorfall, starken / neuen Blutungen, wiederkehrenden Harnwegsinfektionen, ausgeprägter/fortschreitender Inkontinenz oder wenn operativen Optionen erwogen werden sollen: Vorstellung bei Gynäkologie / Urogynäkologie zur fachärztlichen Abklärung und gegebenenfalls Planung weiterführender Diagnostik (vaginale Untersuchung, Beckenboden‑Sonographie, Pessarberatung, operative Optionen). (register.awmf.org)
Bei ausgeprägten Harnentleerungsstörungen, neurologisch bedingtem Harndrang, Symptomen nach Prostataoperationen (z. B. Männer nach Prostatektomie) oder wenn urologische Ursachen vermutet werden: Vorstellung beim Urologen zur weiterführenden Diagnostik (Uroflowmetrie, ggf. urodynamik, Ausscheidungsdiagnostik) und zur Koordination mit der Physiotherapie. (mhh.de)
Bei vorwiegend muskuloskelettalen Schmerzen im unteren Rücken, der Hüfte oder dem Sakro‑iliakalgelenk, bei ausstrahlenden Schmerzen/Ischias‑Symptomen oder wenn die Beschwerden sich durch Körperhaltung/Bewegung stark verändern: Vorstellung beim Orthopäden oder in der muskuloskelettalen Physiotherapie zur Abklärung mechanischer Ursachen und zur Integration von Rumpf‑/Hüft‑Therapie in das Beckenbodentraining. (nhs.uk)
Bei Stuhlinkontinenz, wiederkehrenden rektalen Symptomen oder Obstipationsproblemen ist eine Vorstellung beim Proktologen/Kolorektalteam bzw. spezialisierten Physiotherapeut:innen (Beckenboden/Defäkationsrehabilitation) sinnvoll; bei Verdacht auf neurologische Ursachen ergänzend neurologische Abklärung. (link.springer.com)
Dringende bzw. sofortige ärztliche Abklärung (Notfall): akute Unfähigkeit, Harn oder Stuhl zurückzuhalten, plötzliches Auftreten starker Schmerzen, Fieber mit Flankenschmerzen, plötzliche Sensibilitäts‑ oder Motorikverluste in den Beinen oder im Genitalbereich — in diesen Fällen Notaufnahme/Kurzfrist‑Termin beim Facharzt suchen. (nbt.nhs.uk)
Praktische Hinweise für den Termin: bringen Sie ein Miktions‑/Inkontinenztagebuch (Urinausstöße, Trinkmenge, Inkontinenzepisoden), eine Liste früherer Operationen und Medikamente sowie Angaben zu Schwangerschaften/Geburten und zu bisheriger Physiotherapie. Klären Sie vorab, ob eine Überweisung/Verordnung für eine Heilmittelverordnung nötig ist oder Selbstzahlung möglich ist; viele spezialisierte Physiotherapeut:innen bieten Direktzugang oder private Termine an. (nhs.uk)
Wenn Sie unsicher sind, beginnt oft ein sinnvoller Weg mit einer spezialisierten Beckenboden‑Physiotherapie (erste konservative Abklärung) — sollte der/die Therapeut:in Auffälliges finden oder bei ausbleibender Besserung, erfolgt die gezielte Überweisung an Gynäkologie, Urologie, Orthopädie oder ein interdisziplinäres Beckenbodenzentrum. (uhd.nhs.uk)

Langfristige Perspektive und Erwartungsmanagement
Realistische Zeithorizonte für spürbare Verbesserungen
Verbesserungen treten nicht alle gleichzeitig ein — verschiedene Prozesse brauchen unterschiedliche Zeiträume. Manche Effekte sind fast sofort spürbar: bereits nach der ersten oder ersten Woche kann sich das Körpergefühl verändern, die Wahrnehmung des Beckenbodens und die Fähigkeit, ihn bewusst anzuspannen, nehmen zu. Diese frühen Änderungen sind vor allem neuromuskulärer Natur (bessere Rekrutierung, erhöhte Propriozeption), noch keine verlässliche Kraftzunahme.
Im Kurzzeit‑Bereich (etwa 4–6 Wochen bei regelmäßiger, korrekt ausgeführter Übungspraxis) zeigen sich häufig erste funktionelle Verbesserungen: koordinativ stabilere Bewegungen, spürbare Reduktion kleiner Inkontinenzepisoden bei vielen Personen und eine messbare Steigerung der Haltekraft bei standardisierten Tests. Das ist die Phase, in der neural‑motorische Anpassungen dominieren — das Nervensystem „lernt“, die Muskeln gezielter einzusetzen.
Im mittelfristigen Bereich (etwa 8–12 Wochen) sind echte Kraftzuwächse und erhöhte Ausdauer wahrscheinlicher, weil nun auch muskuläre Anpassungen (Hypertrophie, verbesserte Stoffwechselkapazität) stattfinden. Viele Studien und klinische Empfehlungen nennen diesen Zeitraum als realistischen Punkt, an dem spürbare, klinisch relevante Verbesserungen etabliert sind — vorausgesetzt, die Übungen werden regelmäßig, technisch korrekt und progressiv gesteigert.
Langfristig (3–6 Monate und darüber hinaus) stabilisieren sich die Fortschritte: Alltagsfunktionen verbessern sich nachhaltiger, Rückfallrisiken verringern sich durch weitere Kraft‑ und Ausdauerausbau sowie Integration der Übungen in alltägliche Bewegungen. Für komplexere oder chronische Probleme, bei ausgeprägten postoperativen Veränderungen oder neurologischen Ursachen kann es deutlich länger dauern und zusätzliche Therapien benötigen.
Wichtig ist die individuelle Varianz: Alter, Schwangerschafts‑/Geburtshistorie, hormoneller Status (z. B. Menopause), frühere Operationen, Schmerzchronizität und Begleiterkrankungen beeinflussen das Tempo. Wenn nach circa 8–12 Wochen bei guter Übungstreue keine Verbesserung spürbar ist oder sich Symptome verschlechtern, sollte fachliche Hilfe (Beckenbodenphysiotherapie, Gynäkologie, Urologie, Orthopädie) eingeholt werden, um Technik, Dosierung oder mögliche organische Ursachen zu klären.
Bedeutung regelmäßiger, progressiver Belastungssteigerung

Regelmäßigkeit und schrittweise Steigerung sind zentral, weil Muskeln — auch Beckenboden und tiefe Rumpfmuskulatur — nur durch wiederholte, zunehmend anspruchsvollere Reize an Kraft, Ausdauer und Koordination gewinnen. Wichtig dabei: Qualität vor Quantität; Fortschritt darf nicht auf Kosten der Technik (z. B. Luftanhalten, Pressen, ungewollte Gluteus‑ oder Bauchanspannung) gehen. Praktische Prinzipien und konkrete Leitlinien:
-
Grundprinzipien: Trainiere regelmäßig (häufigkeit), erhöhe nach und nach die Schwierigkeit (Intensität/Volumen), variiere Übungsformen (Positionswechsel, funktionelle Integration) und gib dem Körper Zeit zur Erholung (Progression statt Überforderung).
-
Start konservativ: In den ersten 1–2 Wochen Fokus auf Wahrnehmung und saubere Aktivierung – z. B. 1–2 Mal täglich kurze Einheiten mit 5–10 schnellen Kontraktionen und 5–8 halblangen Haltesätzen (je 2–3 s), insgesamt 1–2 Sätze pro Einheit.
-
Systematische Steigerung (Beispielzeitplan, individuell anpassbar):
- Woche 1–4 (Aktivierung): Technik, Atmung, Positionswechsel (Rückenlage → Sitzen). Haltezeiten langsam auf 5–8 s erhöhen, Wiederholungen 8–12.
- Woche 5–8 (Ausdauer): 3 Sätze pro Einheit, Haltezeiten 8–12 s, kürzere Pausen; tägliche oder fast tägliche Praxis möglich.
- Woche 9–12 (Kraft/Koordination): Einführen kurzer Maximalkontraktionen (3–5 s, 8–12 Wiederholungen, längere Pausen), Üben in aufrechter Position, Integration in einfache funktionelle Bewegungen (z. B. Kniebeuge, Einbeinstand).
- Ab Woche 12+: Progression zu komplexeren Alltags‑ und Sportaufgaben (mehr Gewicht, dynamische Bewegungen, kombiniert mit Atemsteuerung). Erhaltungsphase: 2–3 gezielte Einheiten pro Woche plus kurze Aktivierungen im Alltag.
-
Kriterien zum Voranschreiten: Technik bleibt sauber (keine Pressatmung, keine ungewollte Muskelaktivität), Übungen fühlen sich kontrolliert an, keine neuen oder verstärkten Schmerzen, keine Verschlechterung von Inkontinenz/Blasen‑ oder Darmfunktion. Wenn eines davon eintritt → zurückstufen und/oder fachliche Abklärung suchen.
-
Formen der Progression: längere Haltezeiten, mehr Wiederholungen/Sätze, geringere Pausen, anspruchsvollere Körperpositionen (Rückenlage → Sitz → Stand → Einbeinstand), Hinzufügen von externem Widerstand oder funktioneller Belastung (Tragen, Heben), Kombination mit Rumpf‑stabilisierenden Übungen (Plank‑Varianten, Deadbug, kontrollierte Kniebeuge).
-
Integration in Alltag und Sport: Kurze „Aktivierungs‑Checks“ (z. B. vor dem Heben, beim Aufstehen) mehrmals täglich fest einplanen; nach Erreichen guter Kontrolle Routine aufrechterhalten, Booster‑Sessions zyklisch einbauen (z. B. 4–6 Wochen intensiver, dann 1 Woche Reduktion).
-
Warnhinweise: Progression niemals erzwingen. Bei zunehmend starkem Schmerz, neu auftretender Schwäche, vermehrter Inkontinenz oder neurologischen Symptomen sofort pausieren und professionelle Beurteilung (Beckenboden‑Physiotherapie, Gynäkologie/Urologie/Orthopädie) einholen.
Kurz: Kontinuität + schrittweise, überprüfbare Steigerungen sind der Schlüssel zu nachhaltigen Verbesserungen von Beckenboden und Rücken — mit Geduld (Wochen bis Monate), guten Technikchecks und dem Mut, bei Unsicherheit langsamer zu machen oder fachliche Hilfe zu nutzen.
Integration in Alltag und Prävention von Rückfällen
Die Integration der Beckenboden- und Rückenarbeit in den Alltag ist entscheidend, damit erreichte Fortschritte gehalten werden und Rückfälle vermieden werden. Kleine, regelmäßige Gewohnheiten sind wirksamer als gelegentliche intensive Einheiten. Praktische Maßnahmen:
-
Kurzprogramme einbauen: Drei klare Mini‑Sessions pro Tag (z. B. beim Zähneputzen, beim Kaffeekochen, vor dem Schlafengehen). Jede Session kann 8–12 schnelle Anspannungen (kurze „Klicks“) plus 2–4 Haltekontraktionen à 6–10 Sekunden enthalten. Diese kurze Routine lässt sich zuverlässig in Tagesabläufe integrieren.
-
„Functional cues“ verwenden: Beckenboden bewusst vor und während belastenden Momenten aktivieren (Husten, Niesen, Heben, Treppensteigen). Vor dem Anheben eines Einkaufskorbs oder Kindes kurz einatmen, Beckenboden leicht anspannen, dann mit kontrollierter Ausatmung die Hebebewegung ausführen (kein Pressen).
-
Atmung und Haltung täglich beachten: Neutralwirbelsäule, entspannte Schultern, Zwerchfellatmung. Regelmäßige Erinnerung, tiefer in den Bauch zu atmen statt Luft anzuhalten, reduziert Druck auf Beckenboden und Wirbelsäule.
-
Alltagsbewegungen verbessern: Hebetechnik (Hüftgelenk nutzen, Knie beugen, Last nah am Körper führen), Vermeiden von ruckartigen Drehbewegungen mit Last, bewusstes Aktivieren der großen Gesäßmuskeln als Laststabilisator.
-
Belastungsdosierung und Progression: Langfristig steigern — zuerst Häufigkeit und Qualität, dann Widerstand/Schwierigkeit. Beispiel: von täglichen Mini‑Sessions zu 3–4 strukturierten Trainingseinheiten pro Woche mit progressiven Varianten (längere Halte, instabile Unterlagen, zusätzliche funktionelle Übungen).
-
Prävention von belastenden Faktoren: Verstopfung (Ballaststoffe, Flüssigkeit, angemessener Toilettenrhythmus) vermeiden, Rauchen reduzieren (Hustenreduktion), Übergewicht anpacken, chronische Husten- oder Niesanfälle ärztlich behandeln lassen. All dies reduziert wiederkehrende Belastung auf Beckenboden und Rücken.
-
Arbeitsplatzergonomie und Pausen: Ergonomische Stuhlhöhe, regelmäßige Steh‑/Gehpausen, kurze Mobilitäts- und Atemübungen zwischendurch. Stell Erinnerungen (Smartphone/Calendar), um nicht in stundenlangem Sitzen zu verharren.
-
Technik‑Check regelmäßig einbauen: Einmal pro Woche kurz auf Qualität statt Quantität achten — entspannte Atmung, keine Pressatmung, keine kompensatorische Anspannung von Bauch oder Gesäß. Bei Unsicherheit eine Videoaufnahme oder kurze Kontrolle mit Spiegel/Biofeedback nutzen.
-
Soziale und praktische Hilfen: Training mit Partner/in, Trainer:in oder in einer Kleingruppe erhöht die Adhärenz. Apps oder Erinnerungsalarme unterstützen Konsistenz.
-
Warnsignale beachten: Zunehmender Druck oder Schmerz im Becken, neu auftretende Inkontinenz oder sichtbare Vorwölbungen sind Anlass, Training zu pausieren und fachlichen Rat einzuholen.
Kleine, verlässliche Gewohnheiten kombiniert mit ergonomischen Anpassungen, gezielter Progression und Aufmerksamkeitsmanagement machen es möglich, Trainingserfolge langfristig zu erhalten und Rückfälle zu vermeiden. Ein einfacher nächster Schritt ist, die oben genannte Mini‑Session heute in den Tagesablauf einzubauen und für zwei Wochen als tägliche Routine beizubehalten; bei Unsicherheiten oder Problemen Termin bei einer Beckenboden‑Physiotherapeutin bzw. einem -Physiotherapeuten vereinbaren.
Fazit / Kernaussagen
Warum Überraschung normal und oft positiv interpretierbar ist
Dass viele Menschen nach der ersten Einheit überrascht sind, ist völlig normal und lässt sich gut erklären: Beckenboden und tiefe Rumpfmuskulatur sind bei vielen wenig trainiert oder schlecht erreichbar. Schon die erste gezielte Aktivierung führt zu einer ungewohnten, oft deutlich spürbaren Muskelanspannung und zu einer raschen Verbesserung der Koordination – Nervensystem und Muskeln „lernen“ sofort, auch wenn sichtbare Kraftzuwächse erst später kommen. Diese schnellen neuromuskulären Anpassungen können sich als gesteigerte Stabilität, besseres Körpergefühl oder erste Verminderung von Stressinkontinenz äußern.
Zudem schärft das Training die Wahrnehmung (Propriozeption): Menschen bemerken plötzlich Bereiche, die sie vorher kaum gespürt haben, und nehmen kleine Veränderungen in Haltung und Empfindung stärker wahr. Dieses gesteigerte Körperbewusstsein ist kein Alarmzeichen, sondern ein nützlicher Rückkopplungsmechanismus, der hilft, die Technik zu verfeinern und gezielter weiterzuarbeiten.
Auch vorübergehender Muskelkater oder ein „schweres“ Gefühl im Becken sind häufige Reaktionen auf ungewohnte Belastung und gehören zur normalen Anpassung. Solche Signale sind meist kein Grund zur Sorge, sollten aber als Hinweis verstanden werden, das Tempo konservativ zu steuern und die Belastung langsam zu steigern. Positiv gewertet sind die ersten spürbaren Effekte deshalb, weil sie zeigen, dass die Muskulatur und das Nervensystem reagibel sind und Verbesserungen möglich sind — ein starker Motivationsfaktor für regelmäßiges Üben.
Wichtig ist jedoch, Überraschung richtig zu interpretieren: Leichte, vorübergehende Beschwerden sind normal; starke oder anhaltende Schmerzen, plötzliche Verschlechterungen von Blasen‑/Darmfunktionen oder neu auftretende neurologische Symptome sind keine normalen Anpassungsreaktionen und erfordern ärztliche/therapeutische Abklärung. Insgesamt ist Überraschung nach dem „ersten Mal“ oft ein positives Signal — sie zeigt Veränderungspotenzial und bietet eine gute Ausgangsbasis für ein kontrolliertes, langfristiges Training.
Wichtigkeit von Technik, Dosierung und professioneller Anleitung
Richtige Technik, passende Dosierung und fachkundige Anleitung sind zentral dafür, dass Beckenboden‑ und Rückentraining wirksam und sicher sind. Eine korrekte Aktivierung (gezielte, nach innen‑und‑hoch gerichtete Kontraktion des Beckenbodens bei synchroner, entspannter Ausatmung) verhindert, dass stattdessen Bauch, Gesäß oder Hüftmuskulatur kompensieren und damit Beschwerden entstehen oder ausbleibende Erfolge frustrieren. Falsche Atmung (Pressen, Luftanhalten) oder zu hohe Anfangsintensität können Spannungszustände, Schmerzen oder sogar Verschlechterungen verursachen.
Beginnen Sie konservativ und progressiv: kurze, kontrollierte Kontraktionen mit ausreichenden Pausen, wenige Serien pro Tag, und erst bei sicherer Technik langsames Steigern von Haltezeit, Wiederholungszahl oder Übungsanforderungen. Nutzen Sie einfache Überprüfungen (z. B. Gefühl der Hebung im Becken, keine gleichzeitige starke Bauch- oder Gesäßanspannung) und Hilfsmittel wie Spiegel, taktiles Feedback oder Biofeedback, wenn verfügbar.
Professionelle Anleitung (Beckenbodenphysiotherapie, spezialisiertes Training durch geschulte Therapeutinnen/Therapeuten) beschleunigt das Erlernen korrekter Muster, ermöglicht individuelle Dosierungspläne und reduziert das Risiko von Komplikationen—besonders nach Schwangerschaft, Operationen oder bei bestehenden Schmerzen/Inkontinenz. Suchen Sie fachliche Hilfe, wenn Unsicherheit über die Technik besteht, bei anhaltenden Schmerzen oder wenn sich Symptome nach Beginn des Trainings verschlechtern.
Konkrete nächste Schritte für Leserinnen und Leser (erste Übungseinheit, Terminvereinbarung bei Bedarf)
Beginnen Sie klein, sicher und strukturiert: vor der ersten selbstständigen Einheit kurz den Status prüfen (Blasen-/Darmfunktion, akute Schmerzen, Schwangerschaftsstatus, kürzliche Operationen). Falls eines davon zutrifft oder Sie unsicher sind, vereinbaren Sie vorab einen Termin bei Ihrer Hausärztin/Ihrem Hausarzt, Gynäkologin/Gynäkologen oder einer spezialisierten Beckenbodenphysiotherapeutin/einem -therapeuten.
Für die erste Übungseinheit zu Hause (konservativer Einstieg)
- Vorbereitung (2–3 Minuten): bequeme Kleidung, aufrechter Sitz oder leichte Standposition, eine Hand auf dem Bauch, eine auf dem Brustkorb. Ein bis zwei Minuten ruhige Bauchatmung (Zwerchfellatmung), ohne Luft anzuhalten.
- Wahrnehmungsübung (1–2 Minuten): bei leichter Ausatmung versuchen, den Beckenboden sanft „hochzuziehen“ (als würden Sie Harn anhalten), nur so stark, dass keine Kiefer- oder Gesäßspannung entsteht; dann vollständig entspannen.
- Kurzkontraktionen (1. Satz): 8–12 Wiederholungen, jeweils 1–2 Sekunden anspannen, 2–3 Sekunden entspannen.
- Längere Halte (2. Satz): 3–5 Wiederholungen, jeweils 6–8 Sekunden halten, zwischen den Halten 10–15 Sekunden vollständig entspannen.
- Dauer der Einheit: 8–12 Minuten inklusive Aufwärmen und Nachruhe. Nicht mehr als oben angegebene Wiederholungszahlen an einem Tag als Einstieg.
- Atemregel: niemals pressen oder die Luft anhalten — weiter natürlich atmen während der Anspannung.
- Cool-down/Wahrnehmung (1–2 Minuten): Beine/Becken locker schütteln, kurz spüren, wie sich Beckenboden anfühlt.
Dosierung für die ersten 2–4 Wochen
- Frequenz: 1 × täglich mit obigem Ablauf oder 3–4 × pro Woche, je nach Alltag und Wohlbefinden.
- Steigern Sie langsam: erst Wiederholungen/Haltedauer erhöhen, dann ggf. Häufigkeit. Wenn Unsicherheit besteht, behalten Sie lieber die geringere Belastung länger bei.
Dokumentation und Selbstbeobachtung
- Führen Sie ein kurzes Tagebuch (Datum, Dauer der Einheit, Empfindungen: z. B. „keine Veränderung / leichte Entspannung / Schmerzen / verstärkte Inkontinenz“). Das hilft zu erkennen, ob Veränderungen Folge der Übung sind oder andere Ursachen haben.
Wann Sie sofort professionelle Hilfe suchen sollten
- Neu auftretende oder zunehmende Schmerzen während oder nach den Übungen, anhaltende Verschlechterung von Blasen‑/Darmfunktionen, Taubheitsgefühle oder andere neurologische Ausfälle.
- Bei Unsicherheit über Technik oder wenn die Übungen ungünstige Nebenwirkungen haben: Termin bei einer Beckenboden-Expertin/einem -Experten (physiotherapeutische Spezialisierung), Gynäkologin/Gynäkologen oder Urologin/Urologen vereinbaren.
Vorbereitung für einen Termin beim/r Therapeut:in
- Notieren Sie Ihre Symptome, bisherige Geburten/Operationen, aktuelle Medikamente, und bringen Sie das Übungstagebuch mit. Bequeme Kleidung erleichtert die Untersuchung und das praktische Üben.
Wenn Sie Unterstützung suchen beim Finden von Fachkräften
- Fragen Sie Ihre Hausärztin/Ihren Hausarzt oder Gynäkologin/Gynäkologen nach einer Empfehlung; suchen Sie gezielt nach „Beckenbodenphysiotherapie“ oder „pelvic floor physiotherapy“ und achten Sie auf Fortbildungen/Schwerpunkte. Viele Praxen bieten eine Erstberatung oder Einzeltermine an, in denen Technik, Dosierung und individuelle Anpassungen besprochen werden.
Kurz zusammengefasst: starten Sie behutsam mit kurzen, regelmäßigen Einheiten; beobachten Sie Effekte systematisch; nutzen Sie fachliche Hilfe bei Schmerzen, Unsicherheit oder wenn Sie raschere/umfangreichere Verbesserungen anstreben.